Актуальность. Синдром истощения яичников (СИЯ) – это клинический синдром, типичным проявлением которого является стабильная или эпизодическая гипергонадотропная аменорея у женщин моложе 40 лет [1, 10]. СИЯ, характеризуется интенсивной массовой атрезией фолликулов, представляя собой спонтанно появляющийся комплекс симптомов климакса (вторичная аменорея, бесплодие, потливость, приливы жара к голове и верхней половине туловища, сердцебиение и другие признаки) [1, 3].
Существует множество разноречивых мнений о сущности этого заболевания: некоторые авторы считают, что при этом происходит первичное поражение яичников [7], а другие же считают, что первично поражаются центральные структуры репродуктивной функции [9]. Наконец, есть мнение, исключающее одновременное поражение всех структур репродуктивной системы [6].
Несмотря на большое количество опубликованных работ по проблеме СИЯ, по-прежнему дискуссионным остается вопрос о диагностике и выборе тактики корригирующего лечения данной патологии.
Из-за отсутствия патогномоничных признаков, ранняя диагностика СИЯ представляет для клиницистов значительные трудности. Многие авторы в подростковом периоде рассматривают его как недостаточность менструального цикла, дисменорею, аменорею, половой инфантилизм, а в фертильном же возрасте «гипоменструальным синдромом» более старшем возрасте этот синдром именуют как «ранний климакс», «преждевременная менопауза», «преждевременная недостаточность яичников» и др. Возраст прекращения менструаций, при котором правомерна постановка диагноза СИЯ, является предметом дискуссии. При этом остаются малоизученными ульразвуковые и диагностические способы оценки яичников на раннем этапе заболевания, что предупредило бы развитие рака яичников и злокачественное перерождение гормонэкскретирующих клеток.
Данные литературы свидетельствуют о том, что в патогенезе СИЯ, наряду с другими факторами, немаловажную роль играет инфекция. Так, проведенные исследования среди 82 пациенток с апоплексией, опухолевыми и опухолевидными процессами в яичниках показали, что деструктивные процессы, развившиеся в яичнике являются результатом активации хронического воспалительного процесса, вызванного в абсолютном большинстве случаев (98,9%) хламидиями, мико- или уреаплазмами инфекциями [7].
По данным всемирной организации здравоохранения (ВОЗ) среди населения в возрасте от 15 до 49 лет, в 2005 г. было зарегистрировано около 45 млн. новых случаев излечимых заболеваний, передаваемых половым путем (ЗППП). Однако на фоне снижения заболеваемости сифилисом отмечается бурный рост другими ЗППП, особенно вирусной этиологии: гепатиты, герпес, папилломавирусы и др. [2, 4, 7]. Активация и рецидив этих инфекций во время беременности приводят не только к серьезным акушерским и перинатальным осложнениям (угроза прерывания беременности, спонтанный аборт; преждевременны роды; развитие врожденных уродств, внутриутробного инфицирования, гипоксии, гипотрофии и т.д.), но и гинекологическим осложнениям (бесплодие, раннее угасание детородной и менструальной функции, преждевременный и патологический климакс) у женщин молодого, сексуально–активного репродуктивного возраста [5, 8, 9].
Несмотря на это роль некоторых инфекций в развитии данной патологии остается не до конца изученной. Это обстоятельство диктует необходимость продолжения исследований по изучению бактериологических и гистоморфологических аспектов СИЯ.
Целью нашего исследования явилось изучение роли вирусной и микоплазменной инфекции в генезе синдрома истощения яичников.
Материал и методы исследования. Нами за период с 2010 по 2013 г. было обследовано 115 женщин с нарушением менструальной функции, вторичным бесплодием, доброкачественными образованиями яичника и воспалительными процессами гениталий в городском родильном доме №6 и Республиканском специализированном научно-практическом медицинском центре Акушерства и гинекологии. Средний возраст обследованных женщин составил 34,8±0,83 года.
Для постановки диагноза всем обследованным проводили тесты функциональной диагностики, ультразвуковой исследование (УЗИ) гениталий, исследование базальной (ректальной) температуры, определение кариопикнотического индекса, фолликулометрию, исследование растяжимости нити шеечной слизи, симптома зрачка, папоротника и др.
Проведенный сравнительный анализ тестов функциональной диагностики у женщин основной группы был достоверно более высоким по сравнению с нормативными значениями. На основе этих тестов ставился диагноз СИЯ.
Для идентификации инфекции всем женщинам провели бактериоскопию мазка и бактериологическое исследование отделяемого мочеполовых органов. Окраску мазков производили по Грамму, гемотоксилином и эозином, по Романовскому-Гимза (на хламидии), а также метиленовым синим (на трихомонады).
Идентификация инфекции Herpes simplex virus, U.Urealiticum, M.hominis, Chl.trachomatis, Gardnerella vaqinalis проводили методом иммуноферментного анализа (ИФА) и прямой иммунофлюоресценции (ПИФ) с использованием диагностических антител «НПФ ЛАБ-диагностика».
Статистическая обработка данных клинических исследований осуществлена на персональном компьютере в операционной системе Windows 2010 с помощью программного пакета Microsoft Excel 2010, включая использование встроенных функций статистической обработки.
Результаты и их обсуждение. После установления диагноза СИЯ больные были распределены на три группы:
1 группу составили 22 женщины с гормональными нарушениями и 19 пациенток, оперированных по поводу ретинционных кист и видоизмененных яичников.
2 группу составили 28 женщин с воспалительными процессами и 24 пациенток, оперированных по поводу кисты, кистомы и поликистоза.
3 группу составили 16 женщин с перетубарным спаечным процессом, гнойно-септическими осложнениями и 6 пациенток, оперированных по поводу пиовара, пиосальпинкса и пельвиоперитонита.
При изучении результатов клинического обследования женщин с СИЯ установлено, что в 1-группе больных с гормональными нарушениями микоплазменная инфекция U.Urealiticum и M.hominis обнаружена в 12,1%, Herpes simplex virus - 22,9%, Cytomeqalovirus - 12,1%. Во 2 - группе с воспалительными процессами процент выявления микоплазменной инфекции составил 13,4%, определения ЦМВ – 11,3%, ВПГ - 33,6% (табл. 1).
Таблица 1. Результаты клинического обследования больных с локализацией воспалительного процесса гениталий (в %)
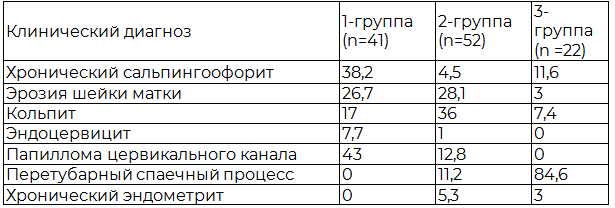
Причем, если у женщин 1-группы выявлялась моноинфекция, то у женщин 2-группы определялись микробные флоры с Chl.trachomatis в 15,3%, Gardnerella vaqinalis – 5,7%. У женщин 3 - группы с перетубарным спаечным процессом и гнойно-септическими осложнениями Cytomeqalovirus встречался в 9,0% случаев, осложнения инфекций U.Urealiticum и M.hominis - в 45,4% случаев, у одной гонорея, у трех хламидиоз и у пяти больных – трихомониаз. ЦМВ был выявлен у 58,9%, ВПГ - 81%. В этой группе высокая степень обсемененности встречается намного реже по сравнению с 1-й и 2-й группами (табл. 2).
Таблица 2. Степень обсеменения среди обследованных женщин больных СИЯ
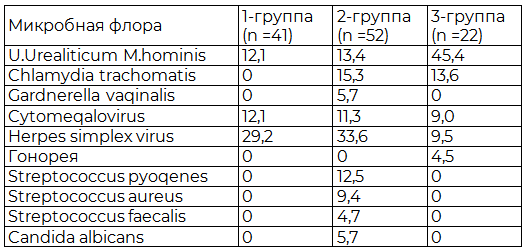
Таким образом, результаты наших исследований показали, что при развитии фолликулярных и текалютеиновых кист характерно наличие микст-инфекции. Прогностическими критериями риска развития ургентной патологии яичников является наличие рецидивирующего бактериального вагиноза, хронического эндоцервицита и обнаружение Ur. urealitycum, в ассоциации со Streptococcus aureus в цервикальном канале женщины.
Согласно литературным данным и нашим наблюдениям раннее выключение функции яичников в результате перенесенных воспалительных процессов, в свою очередь, приводит не только к ярко выраженным клиническим проявлениям дефицита эстрогенов, но и к таким грозным осложнениям, как вегето-сосудистые, психо-эмоциональные и урогенитальные расстройства, что значительно снижает качество жизни молодых женщин [6, 9].
Выводы
1. Женщин с уреа- и микоплазменной инфекцией в репродуктивной системе следует относить к группе высокого риска по возможности развития СИЯ.
2. Степень тяжести СИЯ зависит от частоты и длительности рецидивов инфекционного поражения гениталий.
3. При уреа- и микоплазменной инфекции в репродуктивной системе отмечается развитие хронического воспалительного процесса аутоиммунной природы с повреждением яичниковой ткани и истощением фолликулярного аппарата.
