Перинатальная гипоксия новорождённых детей и ее последствия представляют собой одну из актуальных проблем современной неонатологии. У доношенных новорождённых они наблюдается в 15-30% случаев, а у недоношенных, включая детей с экстремально низкой массой при рождении в 40-60% [3,4].
Внутриутробная гипоксия, которую испытывает плод до родов, стимулирует эритропоэз, в последующем вслед за полицитемией может развиться анемия в результате постнатального угнетения и снижения чувствительности тканей к эритропоэтину. У новорождённых с тяжёлыми проявлениями синдрома полиорганной недостаточности интенсивность эритропоэза в неонатальном периоде повышена, однако к концу данного периода у них наблюдается рост гипорегенераторной анемии [7].
В исследованиях И.Б. Аллаклаевой и Г.А. Самсыгиной у новорожденных отмечалась анемия тяжёлой степени у 6 детей (42,8%), тромбоцитоз отмечался у 4 (28,5%) детей, тромбоцитопения наблюдалась в 3 (21,4%) случаях, лейкоцитоз встречался в 4 (28,5%) случаях [1].
По данным Козинец Г.И. показатели периферической крови новорожденных характеризуются большими колебаниями в зависимости от срока гестации и преморбидного фона [2]. Нерешёнными остаются вопросы сроков нормализации миелопоэза и лимфопоэза у здоровых и больных детей.
Цель исследования. Провести сравнительный анализ качественных изменений периферической крови у новорожденных с гипоксией и бактериальным инфицированием.
Материалы и методы исследования. Обследовано 62 новорождённых со сроком гестации 26-41 неделя. Критериями включения в группы исследования явились наличие достоверных признаков внутриутробной хронической гипоксии плода и бактериальной инфекции новорожденных (БИН). Были выделены 2 группы новорождённых детей, соответственно поставленным задач исследования. Первую группу составили 27 детей с БИН; во 2-ую включены 35 новорождённых с гипоксией. Соотношение доношенных и недоношенных детей в обеих группах было практически идентичным.
Средний возраст матерей составлял 26-27 лет, каждая вторая мать обследованных новорожденных имела какой либо акушерский фактор риска. Показатель здоровья матерей был выше в группе детей с риском внутриутробной гипоксии, ОРВИ и пиелонефриты преобладали в анамнезе матерей у детей с БИН.
Средний вес при рождении у детей 1-й группы был 2069,5±19,9 г. и во 2-й 2017±12,0 г. Средняя оценка по шкале Апгар (ОША) в 1-й группе новорождённых на 1 минуте составила 5,4±0,33 и на 5-й минуте 7,1±0,24; во 2-й группе ОША были 5,6±0,24 и 6,4±0, соответственно.
Идентичность групп исследования обеспечила объективность проведения сравнительного анализа состояния гемопоэза, на основании изучения динамики показателей периферической крови на 1-е, 5-е, 10-е и 28-е сутки жизни. За нормативные показатели периферической крови были приняты данные рекомендованные Американской Ассоциаций Педиатрии по Brunetti and Cohen (2005) [7].
Результаты исследования. Оценка состояния эритропоэза проводилась по следующим маркерам периферической крови: содержание гемоглобина (НВ), количество эритроцитов и цветной показатель крови.
Нами было проанализировано содержание гемоглобина периферической крови, наиболее частыми выявленными изменениями было снижение гемоглобина (рис.1).
Снижение гемоглобина (анемии) наиболее часто встречались в группе новорождённых детей с гипоксией. В первый день жизни уровень анемии был 2 раза выше у детей второй группы (23,30% против 10%). На 5й день жизни показатель снижения гемоглобина был выше у детей с инфекцией, после 10го дня и до конца неонатального периода частота встречаемости анемии была в 3 раза выше у новорождённых с гипоксией.
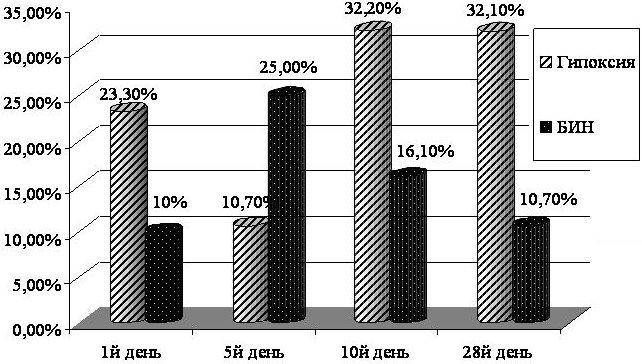
Рис. 1. Сравнительный анализ снижения гемоглобина у новорождённых.
Снижение гемоглобина (анемии) наиболее часто встречались в группе новорождённых детей с гипоксией. В первый день жизни уровень анемии был 2 раза выше у детей второй группы (23,30% против 10%). На 5й день жизни показатель снижения гемоглобина был выше у детей с инфекцией, после 10го дня и до конца неонатального периода частота встречаемости анемии была в 3 раза выше у новорождённых с гипоксией. У доношенных детей с БИН не было зарегистрировано случаев анемии, тогда как при гипоксии у 14% доношенных анемия сохранялась до 28 дня жизни и позже. У недоношенных детей с гипоксией частота случаев анемии после 10-го дня жизни была достоверно выше и характеризовалась тенденцией роста с 19,04% до 38,09%.
Как видно из результатов анализа, хроническая гипоксия плода явилась более угрожаемым фактором риска на угнетение эритропоэза, относительно БИН. Недоношенные дети были наиболее подвержены негативному воздействию гипоксического фактора на эритропоэза, что подтверждалось развитием ранней анемии у каждого третьего недоношенного ребёнка второй группы.
Снижение количества эритроцитов у более 40% новорождённых, независимо от характера фактора воздействия и сроков доношенности, указывали на гипогенераторный характер анемий.
В исследованиях Г.А. Самсыгиной была изучена структура гематологических изменений при различных перинатальных оппортунистических инфекциях у детей первого года жизни в зависимости от вида возбудителей. Лейкемоидная реакция по миелоидную типу отмечалась в 3 (21,4%)случаях, абсолютная лимфопения зарегистрирована у 4 (28,5%) пациентов. Лейкоцитоз встречался в 4 (28,5%) случаях (32). Н.В. Непокульчицкая выявила выраженные гематологические изменения у детей с внутриутробной вирусной инфекцией, прежде всего в отношении Т-лимфоцитов и нейтрофильных гранулоцитов [5].
В наших исследованиях оценка состояния лейкопоэза проводилась по анализу количественных и качественных изменений показателей лейкоцитов (рис.2). Сравнительный анализ данных по лейкопении показал ее превалирование на первый день рождения у детей с БИН относительно II группы (30% против 16,6%).
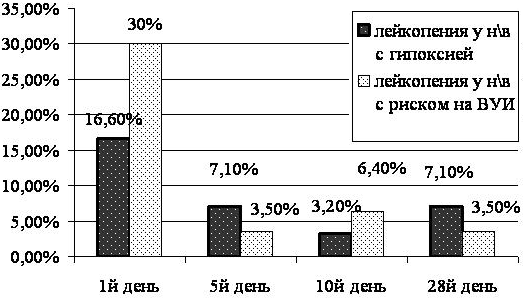
Рис. 2. Лейкопении у новорождённых в группах исследования.
В последующем, до 28-го дня жизни лейкопении превалировали у детей с гипоксией, вероятно, обусловленные реакцией периферической крови при поздних осложнениях в виде вторичного инфицирования на фоне снижения иммунитета. У новорождённых с БИН лейкопении встречались в 2 раза реже, чем у детей с гипоксией. Недоношенные дети были более подвержены лейкопении относительно доношенных детей в обеих группах исследования.
Качественный анализ характера гематологических изменений выявил в основном 2 типа изменений: повышение нейтрофильных гранулоцитов (нейтрофилёзы) и снижение лимфоцитов (лимфоцитопении) [3].
У доношенных второй группы отмечалось достоверное превалирование нейтрофилёзов до конца неонатального периода, относительно новорожденных 1-й группы, обусловленное вторичным инфицированием детей с гипоксией в стационаре.
Менее выраженные различия по частоте встречаемости нейтрофилёза отмечались у недоношенных в обеих группах. У недоношенных детей 2-й группы нейтрофилёзы сохранялись до 28 дня жизни, тогда как у недоношенных с БИН частота нейтрофилёзов снизилась в 2 раза, в результате проведения рациональной антибактериальной терапии при БИН.
Таким образом, изменения количества нейтрофилов у новорождённых под воздействием факторов гипоксии и инфекции проявлялись чаще в виде нейтрофилёзов, причём наиболее часто при гипоксических состояниях у доношенных детей. Характер изменений гемопоэза при гипоксии у доношенных детей объясняется большей зрелостью костного мозга, адекватно реагирующего на воздействие патологических факторов. Снижение нейтрофилёза у детей с БИН рассматривалось, как маркер эффективности рационального антибактериального лечения.
Одной из особенностей детей раннего возраста является физиологическая гиперплазия лимфоидной ткани, что проявляется в виде роста количества лимфоцитов с 5го дня жизни и их превалирования над уровнем показателей нейтрофилов до 5 лет жизни.
В наших исследованиях характер изменений содержания лимфоцитов проявился сугубо лимфоцитопениями у доношенных и недоношенных детей обеих групп. Сравнительный анализ частоты лимфоцитопений у доношенных детей в обеих группах исследования выявил достоверное их снижение у детей с гипоксией, тогда как у доношенных с БИН отмечалась тенденция роста лимфоцитопений к 28 дню жизни.
Анализ лимфоцитопений у недоношенных новорожденных (рис.4) выявил рост частоты их встречаемости: к 10му дню у каждого второго недоношенного новорожденного в обеих группах (1 группа с 4,7% до 54,4%; 2 группа с 9,5% до 50%).
На 28 день жизни показатели частоты лимфоцитопений у недоношенных детей первой группы практически не изменились (42,8%), тогда как во 2-ой группе они снизились вдвое.
Таким образом, лимфоцитопении наиболее часто проявлялись под воздействием инфекционного фактора у недоношенных новорождённых. Дисадаптивная реакция гемопоэза у недоношенных детей объясняется с позицией незрелости их лимфоидной ткани и иммунной системы в целом.
У новорожденных с БИН лимфоцитопении на фоне рациональной антибактериальной терапии снизились в 2 раза, относительно группы детей с гипоксией. Данный факт, в сочетании с динамикой снижения нейтрофилёза может рассматриваться как маркер эффективности антибактериальной терапии при БИН.
Лейкопоэз новорожденных детей характеризуется специфическими изменениями в течении первых пяти лет жизни ребёнка, в частности у детей наблюдаются 2 физиологических перекреста нейтрофилов и лимфоцитов: первый - на 5-ый день жизни, второй -в 5лет.
В нашем исследовании были изучены сроки 1-ого физиологического перекреста лейкоцитов, а так же рассмотрена динамика стабилизации процентного соотношения показателей нейтрофилов и лимфоцитов в периферической крови в течении периода новорожденности (рис.3).
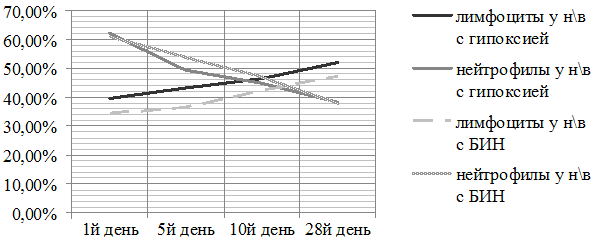
Рис. 3. Первый физиологический перекрест лейкоцитов в группах исследования.
В результате изменений лейкопоэза, у новорождённых с гипоксией первый перекрест лейкоцитов сдвинулся в среднем к 7,5 дню жизни и к концу неонатального периода наметилась тенденция к стабилизации физиологического процентного соотношения лимфоцитов и нейтрофилов. Однако физиологическая норма не была достигнута. В группе новорождённых с БИН первый перекрест наступил на 16,8 день жизни и концу неонатального периода количество лимфоцитов и нейтрофилов значительно отставало от физиологической нормы в результате имевших место лимфоцитопений и нейтрофилёзов.
Таким образом, БИН являлась наиболее высоким фактором риска по воздействию на лейкопоэз, особенно по лимфоцитам и нейтрофилам. Анализ зависимости первого перекреста лейкоцитов от фактора доношенности показал, что первый перекрест у доношенных сдвинулся к 7 дню жизни (рис.4). Однако в результате вторичного инфицирования у доношенных с гипоксией наблюдался патологический повторный перекрест к 23 дню жизни, по причине нарастания нейтрофилеза.
Тогда как, у новорождённых в группе с БИН, в результате более выраженного угнетение лейкопоэза, первый физиологический перекрест лейкоцитов не наступил в неонатальном периоде. У недоношенных с гипоксией первый перекрест отмечался на 13 день, к концу неонатального периода также не была достигнута норма процентного соотношения лимфоцитов и нейтрофилов. У недоношенных новорождённых с БИН первый перекрест произошёл к 16,5 дню жизни, что было достоверно позже, чем у новорождённых с гипоксией.
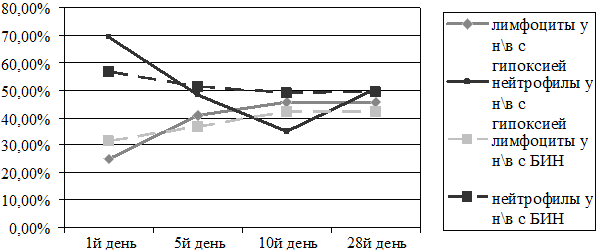
Рис. 4. Первый физиологический перекрест лейкоцитов у доношенных в группах исследования.
Поздние сроки наступления первого физиологического перекреста лейкоцитов подтверждали более выраженное патологическое воздействие фактора инфекции на лейкопоэз, особенно у недоношенных детей.
Выводы
1.Гемопоэз у доношенных новорождённых под влиянием гипоксии и инфекции характеризуется более выраженным угнетением эритропоэза в раннем неонатальном периоде. Частота встречаемости гипохромной гипогенераторной анемии до 10-го дня жизни была 2 раза выше у доношенных с перинатальной гипоксией. У доношенных новорождённых с бактериальной инфекцией превалировали изменения белого ростка крови в виде лимфоцитопении и нейтрофилеза, с последующей стабилизацией лейкопоэза к концу неонатального периода.
2.Изменения периферической крови и стабилизация гемопоэза находятся в прямой зависимости от степени доношенности новорождённых. Морфофункциональная незрелость костного мозга недоношенных детей под воздействием факторов гипоксии и инфекции обусловила развитие гипохромной ранней и поздней форм анемии у каждого 2го недоношенного ребёнка. Особенностью изменения лейкопоэза по показателям периферической крови у недоношенных детей было выраженное и длительное угнетение лимфоцитов (позже 28 дня жизни), в результате чего первый физиологический перекрест лейкоцитов отмечался на 9 дней позже, чем у доношенных.
3.Поздние сроки первого физиологического перекреста лейкоцитов могут рассматриваться как маркеры дисадаптации гемопоэза у недоношенных новорожденных с БИН и вторичного инфицирования у детей с гипоксией.
