Актуальность. В виду широкой распространенности вопрос невынашивания беременности сегодня заслуживает особого внимания [2]. В течение многих лет данное осложнение остается актуальной проблемой акушерства, несмотря на прогресс науки в целом. Желанная беременность в 15–20% случаев заканчивается досрочным спонтанным самопроизвольным прерыванием, причем на эмбриональный период приходится до 75% всех репродуктивных потерь, связанных с невынашиванием [1,5,7].
Одним из признаков прерывания беременности на ранних сроках является ретрохориальная гематома (РХГ), которую можно диагностировать только при ультразвуковом исследовании.
Важно отметить, что РХГ составляет около 18% всех случаев кровотечения в I триместре беременности [6, 8]. Эволюция ретрохориальной гематомы может происходить двумя путями: либо она постепенно полностью рассасывается и беременность развивается нормально, либо её объем увеличивается и постепенно отделяет плодное яйцо от децидуальной оболочки, что приводит к гибели эмбриона [9, 10].
Цель исследования. Провести анализ регрессии ретрохориальной гематомы на фоне различных методов терапии.
Материалы и методы. Для проспективного исследования нами было выбрано 95 человек, которые были поделены на III группы. В I группе 30 беременных с РХГ, получавших помимо стандартной терапии ферментный препарат вобэнзим по 5 таблеток 3 раза в день в течение 3 недель. Во II группе 40 пациенток, получавших стандартную терапию. В III группу вошли 25 женщин, с нормально протекающей беременностью. Данная группа необходима для сравнения функции желтого тела при нормально протекающей беременности и при угрозе прерывания.
Критериями включения в группу исследования: срок беременности от 6 до 12 недель; угрожающий выкидыш на момент включения в исследование, проявляющийся болями внизу живота и в пояснице, наличием ретрохориальной гематомы по данным ультразвукового исследования (УЗИ); жизнеспособный эмбрион; позитивный настрой на пролонгирование беременности.
Критерии исключения: аномалии развития эмбриона (плода), тяжелые эктрагенитальные заболевания матери, являющиеся противопоказаниями для пролонгирования беременности, инфекционные заболевания.
Всем беременным было проведено клинико-лабораторное обследование согласно отраслевым стандартам. Статистическую обработку полученных данных проводили с использованием программы «Primer Biostatic 4.03. for Windows». Для всех показателей определяли среднее значение (M), а также ошибку средней (m). Для оценки степени достоверности различий между значениями использовали критерий Стьюдента (t). Различия между показателями считали достоверными при p≤0,05.
Средний возраст женщин составил 27,2±2,3 года с индивидуальными колебаниями от 18-36 лет.
Эхографическое обследование пациенток проводилось на следующих аппаратах ультразвуковой диагностики: «Medison sonoace X8», «Siemens sonoline G40», «Philips iu22», работающих в режиме импульсного и цветного допплеровского картирования. Эхографическое обследование в I триместре заключалось в определении ультразвуковых признаков угрозы прерывания беременности, отслойки хориона, ее размеров, структуры и месторасположения; особенностей развития эмбриона: КТР, сердцебиение и его частота, движение; экстраэмбриональных структур: СВД и локализация ПЯ, диаметры желточного мешка, хориальной и амниотической полостей, состояние внутреннего зева, желтое тело (ЖТ) и скорость кровотока в нем. С 9 недель измеряли так же толщину воротникового пространства (ТВП), длину спинки носа, структуру и толщину хориона.
Результаты. Из данных табл. 1 видно, что у пациенток I и II групп ЖТ имело меньший диаметр, чем в норме. При сравнении эхографической структуры в группе контроля ЖТ представляло собой изоэхогенное неоднородное образование с толщиной стенки до 2±0,3мм, в то время как у 17 (56,7%) беременных в I группе и у 20 (50%) во II группе в ЖТ визуализировалась кистозная полость, что говорило о его гипофункции, и толщиной стенки до 1,1±0,2мм.
В группе контроля определялась выраженная васкуляризация стенки ЖТ с множественными цветовыми локусами, образующими кольцо. В I и II группах отмечалось уменьшение васкуляризации различной степени, тем самым ИР в этих группах был выше, особенно в I, чем в III.
Таблица 1. Ультразвуковая характеристика ЖТ беременности в группах

Примечание: здесь и далее *- различие с контролем статистически достоверно, р< 0,05.
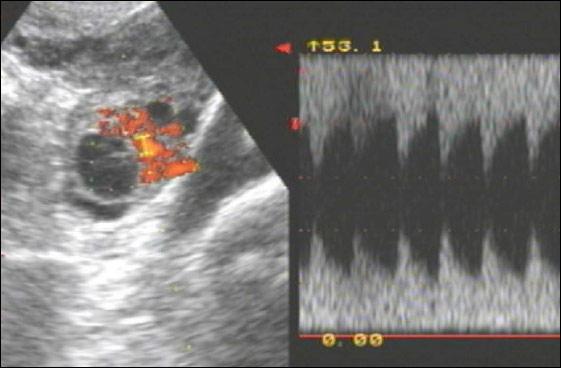
Рис. 1. Желтое тело с кистозной полостью пациентки II группы.
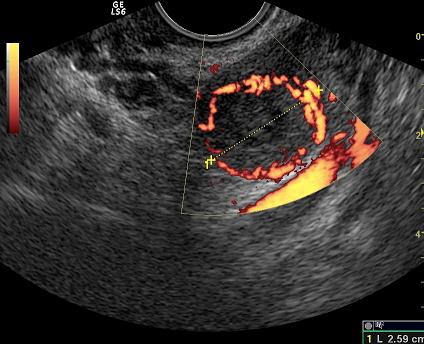
Рис. 2. Желтое тело беременности пациентки III группы.
Таблица 2. Динамика регресса РХГ в зависимости от проводимой терапии
Структура РХГ до начала терапии у 63 (90%) беременных была без признаков организации и представляла собой анэхогенное образование. У 43 (61,42%) РХГ располагалась пристеночно, у 27 (38,58%) - полюсно. Деформация плодного яйца была выявлена в 11 (15,71%) случаях, все на сроке до 9 недель. Из них 9 (12,85%) имели низкое расположение плодного яйца. Низкая плацентация определялась у 35 (50%) пациенток. Гипертонус миометрия различной степени определялся у 63 (90%) женщин.
Гипоплазия хориона выявлена у 8 (11,42%) беременных. В норме максимальная толщина хориона соответствует сроку гестации или отстает от него на 2-4 мм. Отставание толщины хориона более 5 мм рассматривалось как гипоплазия.
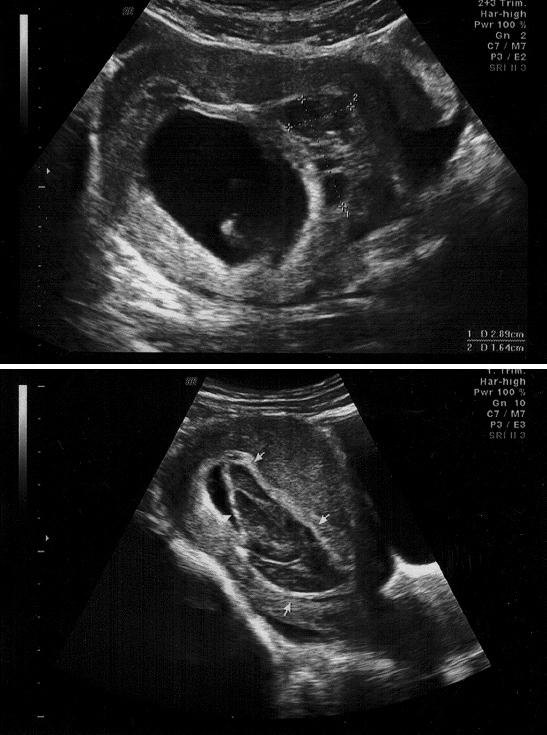
Рис. 3. Организовавшиеся гематомы после 2 недель терапии.
Через 2 недели РХГ на фоне терапии во всех группах имела тенденцию к уменьшению. Структура ее на эхограммах гиперэхогенная неоднородная за счет нитей фибрина. У 2 пациенток I группы со сроком 6-9 недель беременности РХГ без признаков организации, но с уменьшением объемов. Также у них сохранялась гипоплазия хориона. Значительное уменьшение гематом отмечалось у беременных с пристеночной локализацией. Гипертонус миометрия сохранялся у 41 (58,57%) женщины.
Через 4 недели у большинства пациенток на месте РХГ визуализируется гиперэхогенное включение неоднородной структуры, максимальный до 2мл в объеме. Гипертонус регистрируется у 7 (10%) пациенток. Гипоплазия хориона сохраняется у 4 (5,71%)беременных. Полное рассасывание РХГ отмечено у 13 (18,57) женщин, из них 10 пациенток I группы, которые дополнительно получали вобэнзим.
Обсуждение. Недостаточная функция желтого тела, которая визуализируется при ультразвуковом исследовании в виде кистозных полостей в ЖТ, снижении перфузии и повышения индекса резистентности является одним из факторов патологического течения беременности, что было подтверждено и нашим исследованием [7, 8].
Своевременное комплексное начало терапии способствует организации, регрессу и полному рассасыванию РХГ [3,4]. Динамику можно отследить по УЗИ.
Выводы. Отмечено потенциирование противовоспалительных эффектов дидрогестерона, вобэнзима и транексамовой кислоты в лечении ретрохориальной гематомы с дополнительным гемостатическим действием, что пролонгирует беременность.
