На протяжении последних лет немало работ проводится по изучению изменений, происходящих в сердечно-сосудистой системе у беременных группы высокого риска. Наибольший интерес представляют беременные с преэклампсией, артериальной гипертензией, индуцированной беременностью, хронической артериальной гипертензией, так как у них чаще развиваются осложнения беременности для матери и плода [1, 12, 21, 22]. Частота встречаемости гипертензивных расстройств при беременности составляет 6-17% [21], преэклампсии - 2-8% [16]. По данным ВОЗ с артериальной гипертензией при беременности связано 20-33% материнской смертности [4]. Для предупреждения осложнений беременности необходимы ранняя диагностика риска их развития и начальных проявлений.
Опубликованы сообщения о высокой прогностической ценности исследования центральной гемодинамики (ЦГД) при беременности [5, 6, 8, 11, 13]. Представляется многообещающей возможность использования результатов исследования периферического кровотока – эндотелий-зависимой вазодилятации (ЭЗВД) [15, 23] и мониторинга температуры кончиков пальцев [10, 17]. Подобные методы с успехом применяются в кардиологии. При беременности опубликованы исследования только с ЭЗВД, результаты крайне противоречивы [19,20]. Данных об изучении мониторинга температуры кончиков пальцев в акушерстве нет.
Цель исследования. Определить особенности взаимосвязей показателей центрального и периферического кровообращения у женщин с артериальной гипертензией в конце II и в III триместрах.
Материалы и методы. Проведено комплексное обследование 132 беременных женщин в конце II и в III триместрах. В контрольную группу вошло 23 женщины с физиологическим течением беременности, роды которых закончились рождением живых доношенных детей нормальной массы с оценкой по шкале Апгар 8-10 баллов. Основную группу составили 110 беременных с артериальной гипертензией: 52 - с гестационной гипертензией (ГИБ), обследованные в сроке с 28 по 39 неделю, 36 - с хронической артериальной гипертензией (ХАГ), обследованные в сроке с 27 по 39 неделю, и 22 - с преэклампсией (ПЭ), обследованные с 25 по 38 неделю. Беременные данных групп были сопоставимы по возрасту. Классификация артериальной гипертензии во время беременности производилась согласно рекомендациям Национального института здоровья США (2000) [18]. Диагноз внутриутробной задержки роста плода (ВЗРП) выставлялся при массе плода менее 10-го перцентиля с учетом гестационного возраста для г. Ярославля [7].
В комплекс обследования беременных входили общее клиническое и лабораторное обследование, исследование центральной гемодинамики матери методом импульсно-волновой допплерэхокардиографии на аппарате Toshiba Xario, модель SSA-660A (Япония) по методике, описанной Н. Шиллером и М.А. Осиповым [9] с расчетами следующих показателей ЦГД: ударный объем (УО), частота сердечных сокращений (ЧСС), минутный объем (МО), сердечный индекс (СИ), общее периферическое сопротивление (ОПСС). Также проводилось исследование периферического кровотока: макрососудистая реактивность оценивали с помощью определения ЭЗВД в плечевой артерии по Celermajer D.S. [14], микрососудистую реактивность – с помощью мониторинга температуры кончиков пальцев кисти по Ahmadi N. [10, 17].
При исследовании макрососудистой реактивности фиксировались исходный диаметр плечевой артерии (Д исх), диаметр плечевой артерии через 60 с ( Д ч/з 60 с), и рассчитывались показатели ЭЗВД в процентах (ЭЗВД %) и ЭЗВД миллиметрах (ЭЗВД мм). При исследовании микрососудистой реактивности фиксировались: исходная температура (Т исх), минимальная температура (Т min), максимальная температура (Т max) и время максимального подъема температуры (время max Т) [2]. Далее производился расчет следующих показателей: постокклюзионная температура восстановления (ТВ=Т max - T исх), температура падения (ТП=Т исх - Т min) и размах температуры (РТ=Т max - T min). Критериями нормы гемодинамических, температурных показателей и значений ЭЗВД служили собственные данные при физиологически протекающей беременности с нормальным исходом родов в пределах 5 и 95 перцентиля.
У новорожденных проводились следующие исследования: клинический анализ крови, содержание глюкозы в периферической крови в первые сутки жизни. Состояние новорожденных оценивали по шкале Апгар на 1-ой и 5-ой минуте жизни. За патологические данные принята оценка по шкале Апгар на 5-ой минуте жизни менее 7 баллов. Течение раннего неонатального периода оценивалось по шкале заболеваемости новорожденных (ШЗН) в баллах, патологической считалась оценка по ШЗН менее 7 баллов.
Статистическая обработка материала проводилась с использованием пакета Statistica for Windows v.10.0. Использовались непараметрические методы: медиана и квартильный интервал, U-критерий Манна-Уитни, ранговая корреляция Спирмена.
Результаты. В представленной раннее статье [3] было показано, что при ПЭ значительно снижается сердечный выброс (МО), увеличивается ОПСС, также достоверно снижаются показатели микрососудистой реактивности (ТВ) и макрососудистой реактивности (ЭЗВД). При ГИБ установлено только достоверное увеличение ОПСС, показатели микро- и макрососудистой реактивности были сопоставимы с нормой, тем не менее, ТВ на 42% был ниже, чем при неосложненной беременности. У беременных с ХАГ достоверных различий по показателям ЦГД, микро- и макрососудистой реактивности выявлено не было, однако установлено достоверное снижение ТП.
Все это свидетельствует о развитии гиповолемии при ПЭ, следствием чего является развитие тотального вазоспазма – значительное нарушение микро- и макрососудистой реактивности в виде вазокострикции. При ГИБ – вазоспазм менее выражен. У беременных с ХАГ возможно сосудистая сеть представлена обширнее ввиду отсутствия гиповолемии и более частым развитием гиперкинеза, поскольку при достаточно адекватных значениях ТВ показатель ТП достоверно ниже, чем в группе контроля.
В табл. 1 представлены взаимосвязи показателей ЦГД и микрососудистой реактивности при неосложненной беременности. Вполне очевидно ожидать, что периферическое кровообращение будет взаимосвязано с центральным. Выявлены достаточно четкие умеренные взаимосвязи. Так, согласно данным таблицы, УО определяет Т исх, Т min и Т max, а ЧСС также, определяя наполняемость капилляров, положительно влияет на ТВ. Увеличение МО, объединяя УО и ЧСС, приводит к увеличению ТП, и, соответственно, к росту ТР. Таким образом, при неосложненной беременности рост ЧСС и сердечного выброса будет сопровождаться улучшением показателей микроциркуляции.
Таблица 1. Корреляционные связи между показателями центральной гемодинамики и микрососудистой реактивности в группе контроля (r/p)
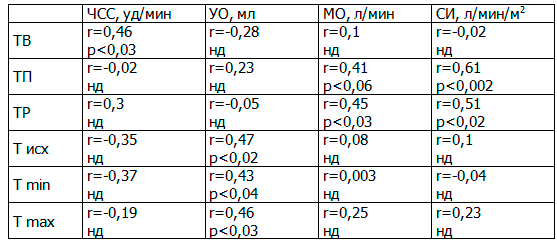
Примечание: нд – корреляции статистически недостоверны (р˃0,5), р – уровень значимости, r – коэффициент корреляции.
Обнаружены умеренные отрицательные корреляции ТП с весом беременной (r=-0,48, p˂0,02), что может указывать на уменьшение потери тепла у беременных с нарушением жирового обмена, и сопровождается снижением показателей периферического кровообращения.
Вышеизложенные данные подтверждают четкую зависимость показателей периферического кровообращения от состояния центральной гемодинамики.
В группе с ГИБ взаимосвязей между показателями центральной гемодинамики и микрососудистой реактивности не было, поскольку группа смешанная.
При ХАГ выявлены умеренные положительные корреляции значений ТП с АДД и САД (r=0,37, p˂0,02 и r=0,36, p˂0,03) и отрицательные корреляции величин ТР с АДС и САД (r=-0,33, p˂0,05 и r=-0,34, p˂0,04). Так, при неблагоприятном течении ХАГ с увеличением АД повышается интенсивность кровотока и снижается наполнение капилляров (увеличение ТП), в то же время снижается размах температурных изменений за счет Т max и ТВ. Однако чем меньше выражены перепады артериального давления, тем меньше нарушения микрогемодинамики.
Также в группе с ХАГ выявлены умеренные положительные корреляции ЧСС с ТВ, ТВ на 90 с и ТВ на 120 с (r=0,51, р˂0,001, r=0,48, р˂0,002 и r=0,52, р˂0,001), и отрицательные - с Т исх, Т min и Т max (r=-0,43, р˂0,007, r=-0,36, р˂0,03 и r=-0,33, р˂0,04). Так, чем больше ЧСС, тем выше сердечный выброс, тем выше ТВ. В то же время снижение Т исх, Т min и Т max при повышении ЧСС можно объяснить преобладанием в этой группе женщин с нарушением жирового обмена и относительно низким ОЦК, низкой заполняемостью капилляров.
При ПЭ выявлены достоверные умеренные прямые связи между величиной ТР и МО, а также СИ(r=0,54, p˂0,01 и r=0,55, p˂0,009). Данная связь указывает, что показатели периферического кровообращения отражают особенности ЦГД. Также обнаружены достоверные умеренные обратные связи между сроком госпитализации и значениями Т исх, Т max, временем максимального подъема постокклюзионной температуры восстановления (время max T): r= -0,44, р˂0,04; r= -0,47, р˂0,03 и r=-0,49, р˂0,02 соответственно. Вероятно за счет еще большего повышения АД на фоне тотального вазоспазма интенсивность кровотока увеличивается, и связанные с этим повышение Т исх, Т max и времени max Т будут указывать на риск утяжеления клинических проявлений ПЭ, вследствие чего возникнут показания для более ранней госпитализации в стационар, что можно рассматривать как неблагоприятный фактор в прогнозе течения беременности.
Таким образом, взаимосвязи показателей центральной гемодинамики и микрососудистой реактивности в норме и при различных нозологиях отличаются. Важную роль в ответе при проведении теста играет значение исходной температуры. Однако, если в группе с физиологически протекающей беременностью увеличение сердечного выброса приводит к повышению Т исх, при этом показатели микроциркуляции – ТВ и ТР вполне адекватны и беременность чаще всего заканчиваются благополучно, то, например, при ПЭ повышение Т исх рассматривается как фактор риска артериальной гипертензии, а не исхода беременности, так как сохранены прямые зависимости ТР с МО и СИ. При ГИБ неожиданным не было ухудшение исходов беременности при повышении ТР. При ХАГ значения ТР и ТП при нормоволемии зависят от величины АД, а рост ЧСС сопровождается снижением Т исх за счет снижения наполнения капилляров, при этом исходы в данной группе вполне благоприятны.
При физиологически протекающей беременности Д исх выраженно положительно коррелирует с Д ч/з 60 с (r=0,91, р˂0,0000) и умеренно отрицательно - с ЭЗВД в % (r=-0,43, р˂0,04). Связь Д исх и Д ч/з 60 с близка к линейной, и чем больше Д исх, тем больше Д ч/з 60 с. С другой стороны, чем больше Д исх, тем менее выражена ЭЗВД в %. Все это свидетельствует о том, что исходный диаметр плечевой артерии определяет ее ответ на реактивную гиперемию, т. е. макрососудистую реактивность. Исходя из вышеперечисленного, можно предположить, что ЭЗВД зависит от особенностей тонуса сосуда, обуславливающего его диаметр.
При исследовании периферического кровотока с помощью теста с ЭЗВД в плечевой артерии также были получены корреляции с показателями центральной гемодинамики.
При неосложненной беременности выявлены умеренная прямая взаимосвязь показателя МО с величиной ЭЗВД в % (r=0,47, p˂0,03), и умеренная отрицательная - с Д исх (r=-0,43, p˂0,05). Так, в условиях нормоволемии при нагрузке объемом тонус сосуда будет расти. В свою очередь под влиянием высокого объема расширение сосуда после ишемии будет намного выраженнее. Таким образом, показатели макрососудистой реактивности отражают состояние ЦГД.
В группе ГИБ взаимосвязей между показателями ЦГД и макрососудистой реактивности не было. Тем не менее, значения ЭЗВД в % и ЭЗВД в мм умеренно положительно коррелировали с весом беременных (r=0,38, p˂0,02 и r=0,43, p˂0,007), следовательно в данной подгруппе рост веса беременных происходит за счет увеличения заполнения сосудистого русла, ОЦК, что способствует большему расширению сосуда после ишемии.
В группе ХАГ также как и при ГИБ не было корреляций между показателями сердечного выброса и макрососудистой реактивности. Однако установлены умеренные отрицательные корреляции Д исх от АДС, АДД и САД (r=-0,43, p˂0,01; r=-0,42, p˂0,02 и r=-0,45, p˂0,01), а также Д ч/з 60 с от АДД и САД (r=-0,39, p˂0,03 и r=-0,36, p˂0,04). Так, повышенное АД влияет на диаметр сосуда – приводит как к исходному вазоспазму сосудов, так и к сниженному ответу на реактивную гиперемию. Следовательно, для ХАГ также характерны нарушения макрососудистой реактивности в виде исходного вазоспазма.
При ПЭ взаимосвязи показателей ЦГД и макрососудистой реактивности скудные, поскольку они нивелируются выраженным спазмом сосудов. Подтверждением этого является отрицательная корреляция показателя ОПСС с Д исх: r=-0,52, p˂0,05, что свидетельствует о наличии вазоспазма, поскольку ОПСС при ПЭ значительно повышается. В то же время, установлены умеренные прямые корреляции общей поверхности тела (ОПТ) и веса беременных с Д исх (r=0,66, p˂0,01 и r=0,63, p˂0,02) и с Д ч/з 60 с (r=0,66, p˂0,01 и r=0,68, p˂0,008). Отсюда следует, что с увеличением ОПТ и веса беременных через увеличение ОЦК происходит увеличение диаметра сосуда, и наоборот.
Безусловно, взаимотношения показателей центральной гемодинамики и макрососудистой реактивности сложны и неоднозначны при различных нозологиях. Но, из вышеизложенного следует, что при физиологической беременности исходный диаметр плечевой артерии определяет ответ данного сосуда на реактивную гиперемию, и чем меньше Д исх, тем выше показатели ЭЗВД. Однако при нозологиях величина Д исх зависима от разных параметров. Так, при ХАГ Д исх зависит от уровня АД, а при ГИБ и ПЭ – от ОПТ и веса беременных, хотя зависимости при ГИБ диаметрально отличаются от ПЭ. При ГИБ увеличение ОПТ сопровождается повышением ЭЗВД. Отутствие в группе ПЭ взаимосвязей Д исх с ЭЗВД можно расценивать как нарушение макрососудистой реактивности вследствие недостаточного объема внутрисосудистой жидкости, что проявляется в виде периферического вазоспазма. При ХАГ исходный диаметр сосуда определяется величиной АД, и, несмотря на нормальный или повышенный объем циркулирующей крови, присутствует исходный вазоспазм.
Выводы. Сердечный выброс матери как в норме, так и в патологии является фактором, определяющим состояние фетоплацентарного и маточно-плацентарного кровотока, а также состояние новорожденного и исходы беременности в целом.
Объемные показатели центральной гемодинамики при ПЭ существенно ниже показателей группы контроля, при этом показатели при ХАГ не отличаются от группы контроля.
Показатели микрососудистой реактивности отражают состояние периферического и центрального кровотока у беременных с различными вариантами гипертензии, и, как следствие, состояние плода и новорожденного.
Показатели макрососудистой реактивности достаточно снижаются в условиях гиповолемии, тем самым отражая состояние центральной гемодинамики, и через это – состояние новорожденного.
