Нефропатии среди заболеваний детского возраста занимают девятое место. Хроническая почечная недостаточность (ХПН), которая является исходом многих заболеваний почек, является наиболее трагичным патологическим состоянием, формирующимся уже в детском возрасте. ХПН у детей как причина инвалидности встречается с частотой 5:100000 детского населения [12].
По данным исследования Italkid, проводимого в течение 10 лет (число пациентов 1200), риск развития терминальной ХПН к 20 годам у детей с хронической болезнью почек (ХПБ) составляет 68,0% [15].
В настоящее время подтверждена особая роль заболеваний почек матери, как фактора риска развития нефропатии у ребенка (гиперуратурия, гипероксалурия, тубулоинтерстициальный нефрит, пиелонефрит и др.), так как нефропатия беременных оказывает неблагоприятное влияние на течение беременности и состояние плода, которые проявляются в виде: позднего гестоза - 40,0%, преждевременных родов - 30,0%, перинатальной гипоксии плода - 25-50% случаев.
Подтверждено, что в группе детей, родившихся от матерей с хроническим пиелонефритом, заболевания почек встречаются у 69,2%, и наблюдается в 4 раза чаще, чем в группах сравнения [2,7,14].
В первой половине 80-х годов прошлого века появился в отечественной медицинской литературе термин “часто болеющие дети” (ЧБД) [1]. Это связано с тем, что в последние годы в результате воздействия на организм различных экзо- и эндогенных факторов: изменение экологической обстановки в мире, урбанизации, увеличение техногенной нагрузки в промышленности и сельском хозяйстве, вредных привычек у родителей, патологическое течение беременности и родов, искусственное вскармливание ребенка отмечается снижение иммунной сопротивляемости населения и параллельно этому, увеличение число часто и длительно болеющих детей. Выделение ЧБД берет свое начало на 2-3-м году жизни ребенка. У них все патологические процессы имеют существенные особенности течения, основной причиной которых считается истощение защитных механизмов организма, и в 40-50% случаев к 7-8 годам, также в подростковом возрасте у них формируется хроническая патология, такие как тонзиллит, бронхит, гастрит, нефрит, гепатит, кардит, дерматит, аллергия и др. [11].
Несмотря на многочисленные исследования, посвященные самым различным вопросам нефропатии, до сих пор не изучена взаимосвязь патологии органов мочевой системы (ОМС) у ЧБД, подростков и их матерей. Несомненно, решение этих вопросов имеет большое значение не только в лечении патологии почек, но и в ранней профилактике развития различных осложнений патологии ОМС у детей, а также в укреплении репродуктивного здоровья женщин фертильного возраста.
Цель. Изучение взаимосвязи патологии ОМС у часто болеющих детей, подростков и их матерей, путем ретроспективного анализа, разработка методов их профилактики.
Материалы и методы. Был проведен ретроспективный анализ 1323 историй болезни детей в возрасте от 1 до 14 лет, получавших стационарное лечение в нефрологическом отделении 1-клиники Ташкентской медицинской академии за 2008-2010 г. Диагноз нефропатии и сопутствующих зболеваний у всех детей был установлен по совокупности клинико-лабораторных и данных инструментальных исследований, в соответствии с классификацией болезней МКБ-10, а диагноз ЧБД был определен на основании тщательного изучения анамнеза, уточнения внешних и внутренних факторов, предрасполагающих к формированию ЧБД, результатов клинико-лабораторных, функциональных методов исследований, частоты заболеваемости интеркуррентными заболеваниями (ОРЗ, ОРВИ, ангина) в течении года. Частота эпизодов интеркуррентных заболеваний у ЧБД составил от 8 до 10 раз в год, длительность течения заболеваний более 1-2 недель. Цифровые данные обработали методом вариационной статистики, с вычислением достоверности численных различий.
Результаты и их обсуждение. На основании проведенных исследований было установлено, что частота выявляемости патологии ОМС у детей от 1 до 14 лет была почти одинакова в течение 2008-2010 г. (34,0- 32,0%), а у ЧБД в возрасте от 1 до 7 лет, частота патологии ОМС в 2009 г была высокой (34,8%), по сравнению с 2008 и 2010 г. (32,4%; 32,8%).
Известно, что основную часть ЧБД составляют дети с фоновой патологией (диатезы, аллергия, анемия). Среди них для ЧБД с нервно-артритическим диатезом характерно нарушение пуринового обмена, изолированный мочевой синдром, высокая наследственная предрасположенность к метаболическим заболеваниям и формирование хронических патологий, таких как мочекаменная болезнь, уролитиаз, подагра и др. [9]. Учитывая, вышеизложенное, нами была изучена частота уратурии у ЧБД в подростковом возрасте. При этом частота уратурии у ЧБД была наиболее высокой в 2009 г. (38,0%), по сравнению с 2008 и 2010 г. (29,0%; 33,0%).
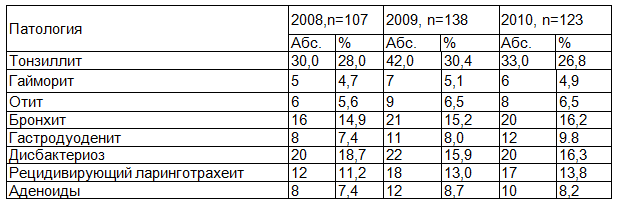
Перенесенные заболевания у ЧБД с уратурией в подростковом возрасте, чаще характеризовались среднетяжелой и тяжелой степенью тяжести, а также осложненным и затяжным течением (Р<0,001). За период 2008-2010 г. имела место тенденция к увеличению количество больных с тонзиллитом (30,4%), отитом (6,5%), бронхитом (16,2%), гастродуо -денитом (9,8%) и рецидивирующим ларинготрахеитом (13,8%) (табл.1.).
Таблица 1. Перенесенные заболевания у ЧБД с уратурией
Известно, что при развитии патологии ОМС важную роль играет ряд экзогенных факторов таких как, сезонность патологии, воздействие на организм вирусов, бактерий, лекарств, экопатологии, изменение климата, характер питания и др. [3]. Нами также была изучена сезонность госпитализации больных с патологией ОМС. В результате проведенных анализов было выявлено, что по госпитализации больных за период 2008-2010 г. относительно большой процент составили следующие месяцы года: февраль, апрель, август, декабрь. В общей группе (дети 1-14 лет) самый высокий процент госпитализации больных с патологией ОМС было выявлено: 2008 г – апрель - 9,9%, декабрь - 9,9%; 2009 г: август - 9,9%, декабрь - 10,0%; 2010 г: апрель- 10,7%, август - 11,6%. У ЧБД (1-7 лет) 2008 г: февраль - 10,2%, декабрь - 11,8%; 2009 г: февраль - 10,5%, апрель -13,0%; 2010 г: февраль - 10,0%, апрель - 11,2%.
Это обстоятельство подтверждает то, что в условиях республики Узбекистан заболеваемость детей с патологией ОМС имеет свои региональные особенности по сезонности госпитализации больных и это более выражено у ЧБД. При этом мнение ученых подтверждает то, что для ЧБД характерна напряженность процессов иммунного реагирования и недостаточных резервных возможностей, что не обеспечивает оптимальную адаптацию ребенка к окружающей среде [5,10].
При изучении патологии ОМС у ЧБД с уратурией в подростковом возрасте, было установлено, что за 2008-2010 г. по течению и распространению заболеваний у них имелись свои возрастные особенности. По выявлению патологии большой процент составили: 2008г - хронический пиелонефрит (8,4%), энурез (7,5%); 2009г - хронический пиелонефрит (5,8%), дисметаболическая нефропатия (7,2%), энурез (4,3%); 2010г - хронический пиелонефрит (4,1%), дисметаболическая нефропатия (4,1%), хронический гломерулонефрит (3,3%). Это объясняется тем, что у детей в развитии и становлении иммунной системы организма различают ряд критических периодов. Подростковый возраст (у девочек 12-14 лет, у мальчиков 13-15 лет) также относится к критическим периодам становления иммунитета, так как для этого возраста характерны: нейро-эндокринный дисбаланс и изменение в психо-эмоционального статуса, наличие вредных привычек (табакокурение, наркомания, алкоголизм), излишнее применение лекарственных препаратов, нарушение питания, воздействие экопатологии, ксенобиотиков и др., которые зачастую отличаются возрастными особенностями и сопровождаются нарушением обмена веществ, увеличением степени сенсибилизации и снижением иммунной сопротивляемости организма, ведущей к хронизации различных патологических процессов, в том числе патологии ОМС.
Существуют многочисленные наблюдения педиатров-нефрологов о частоте отягощенного нефрологического анамнеза со стороны матери у детей с патологией почек, а также преобладание девочек в подростковом возрасте, по частоте инфекции мочевыводящих путей [6,8].
Нами было изучена заболеваемость матерей детей с патологией ОМС во время беременности. Результаты наших исследований показали, что по выявлению патологии ОМС у матерей большой процент составили: 2008 г. - хронический пиелонефрит (2,6%), хронический гломерулонефрит (0,7%); 2009 г. - хронический пиелонефрит (2,2%), хронический гломерулонефрит (1,2%), дисметаболическая нефропатия (0,9%); 2010 г. - хронический пиелонефрит (1,9%), дисметаболическая нефропатия (1,6%), хронический цистит (0,9%).
Таким образом, полученные нами результаты ретроспективного анализа свидетельствуют о необходимости более длительного наблюдения ЧБД и подростков, больных с патологией ОМС, вплоть до передачи их ВОП - терапевтам, с обязательным проведением профилактических, противорецидивных лечебно-диагностических мероприятий.
Выводы
- У ЧБД развитие патологии ОМС зависит от характера иммунного реагирования и адаптации организма к окружающей среде.
- Перенесенные заболевания у ЧБД-подростков с уратурией, характеризуются среднетяжелой и тяжелой степенью тяжести, осложненным и затяжным течением, больше всего встречаются: тонзиллит (30,4%), отит (6,5%), бронхит (16,2%), гастродуоденит (9,8%), рецидивирующий ларинготрахеит (13,8%).
- Для ЧБД по патологии ОМС характерна сезонность госпитализации, большой процент составили февраль, апрель, август, декабрь месяцы года.
- У ЧБД-подростков с уратурией патология ОМС по течению и распространению заболеваний имеют свои возрастные особенности, при этом большой процент составляют: хронический пиелонефрит (8,4%), энурез (7,5%), дисметаболическая нефропатия (7,2%), хронический гломерулонефрит (3,3%).
- У матерей во время беременности нефропатии развиваются в основном, за счет хронического пиелонефрита (2,6%), хронического гломерулонефрита (1,2%) и дисметаболической нефропатии (1,6%).
