Воронкообразная деформация грудной клетки (ВДГК) занимает ведущее место среди врожденных деформаций грудной клетки, проявляется западением грудины и хрящевых частей ребер и уменьшением вертебростернального диаметра грудной клетки, сдавлением жизненно важных органов с нарушением их функциональных возможностей [1].
В настоящее время разработаны и применяются более 100 различных способов коррекции этой деформации. Несмотря на имеющийся большой арсенал хирургического лечения воронкообразной деформации грудной клетки, количество неудовлетворительных результатов не имеет тенденцию к уменьшению (от 5 до 20%) [2].
Среди показаний к оперативному лечению косметический дефект занимает ведущее место. Многие методы оперативного вмешательства направлены на устранение вороночной деформации с нивелированием функциональных отклонений органов средостения. Однако, только торакопластика по D. Nuss, кроме создания красивой грудной клетки, улучшает динамику состояния кардио-респираторной системы.
Несмотря на хорошие ортопедо-косметические результаты, сам автор сообщает о 8% полученных осложнениях. В иных ситуациях, после устранения воронкообразной деформации грудной клетки остаются видимые резидуалные явления, связанные с асимметрической формой деформации и возрастными изменениями в области грудино-реберного комплекса. По данным других авторов неудовлетворительные исходы составляют до 21% [3-5]. Последние требуют более достоверного изучения данной деформации, использования современных методов диагностики в до- и послеоперационном периоде.
Целью нашей работы является изучение ортопедо-косметических аспектов исправления деформаций у больных с воронкообразной деформацией грудной клетки по методу D. Nuss.
Материалы и методы исследования. Исследование основано на анализе результатов лечения 28 детей с воронкообразной деформацией грудной клетки, оперированных в клинике НИИ травматологии и ортопедии Министерства Здравоохранения Республики Узбекистан в периоде с 2008 по 2011 г. Торакопластика грудной клетки выполнена по методу D. Nuss, использована разработанная клиникой (№ FAP 20120014) и производимая фирмой «ChM» пластина. Мальчиков было 16 (57.14%), девочек - 12 (42.86%). Возраст больных варьировал от 5 до 18 лет: от 5 до 8 лет - 14 (50.0%), от 9 до 14 лет - 9 (32.14%), от 15 до 18 лет - 5 детей (17.86%). С педиатрическими наследственными заболеваниями (синдром Марфана) было 3 (10.71%) детей, синдромом Элерса-Данло - 2 (7.4%). Методика D. Nuss применена 22 (78.5%) больным, остальным 6 (21.4%) детям операция дополнена хондротомией и хондрорезекцией. Пластина установлена после предварительной стернотомии и хондрорезекции IV-V-VI-VII ребер.
Больные были распределены по показателям угла торсии грудины: у 8 (28.57%) больных до 15 градусов (I степень); у 13 (46.43%) больных от 16 до 30 градусов (II степень); у 7 (25%) детей больше 30 градусов (III степень); у 15 (53.57%) детей торсия грудины была обнаружена на левой стороне, у 11(39.27%) детей на правой стороне, т.е. в большинстве наблюдался асимметричный тип деформации; симметричная деформация диагностирована у 2 (7.16%) наблюдаемых.
Угол крутизны углубленных ребер от 180 градусов до 120 градусов (I степень) отмечен у 8 (28.57%) детей, из них у 7 (25.0%) детей на правой стороне угол крутизны развито отчётливо (угол более крутой); от 120 градусов до 90 градусов (II степень) - у 11 (39.27%) детей; меньше 90 градусов (III степень) - у 9 (32.16%) больных, из них у 7 (25.0%) детей угол крутизны был правосторонним.
По индексу Гижицкой, больных с воронкообразной деформацией грудной клетки I степени было - 6 (21.43%), со II степенью – 18 (64.27%), с III степенью 4 (14.3%) детей.
По признаку «псевдоборозда Гаррисона», т.е. поднятие передненижних ребер или дуги подреберья больные распределялись следующим образом: у всех 28 детей было отмечено вырисовывание данного признака, у 4 (14.3%) из них он был ярко выражен, у 3 (10.7%) детей было с преобладанием с правой стороны, у одного (3.5%) с левой.
Всем больным проведено мультиспиральное компьютерное томографическое исследование, полученные данные статистически обработаны на персональном компьютере. Кроме того, по показаниям, больные подвергнуты дополнительным инструментальным исследованиям (спирометрия, электрокардиография и эхокардиография сердца).
Результаты и обсуждение. Как известно, при методе D. Nuss передний грудино-реберный комплекс поднимается единым блоком с переворотом пластины. Так как у детей младшего возраста грудная клетка более эластичная, поднимается плавно и равномерно, результаты хирургического вмешательства в большинстве случаев удовлетворительные. Но у детей старшей возрастной группы грудная клетка менее эластичная, коррекция не всегда получается равномерной и гладкой. Как известно, равномерная симметричность передней поверхности грудной клетки (косметический эффект) зависит от многих факторов: возраста больного, угла торсии грудины (ротация грудины по фронтальной плоскости) (рис. 1), угла крутизны углубленных ребер (угол углубления или угол крутизны углубленных ребер) (рис. 2а, б, в) и индекса Гижицкой.
Клинические примеры по углу торсии грудины: рис. 1.
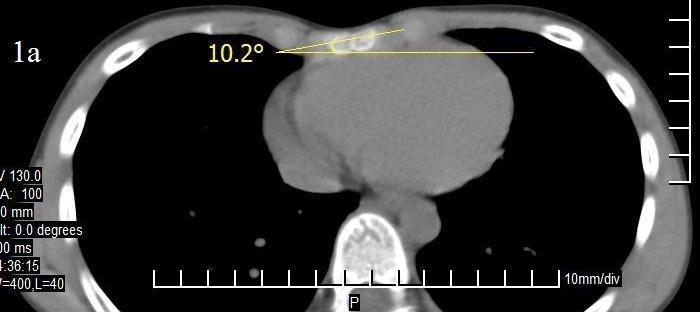
Рис. 1а. Пациент Д. 10 лет. 10.20 I ст. направо.
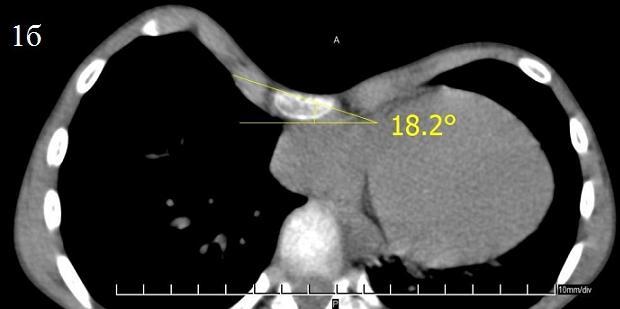
Рис. 1б. Пациент А. 8 лет. 18.20 II ст. влево.
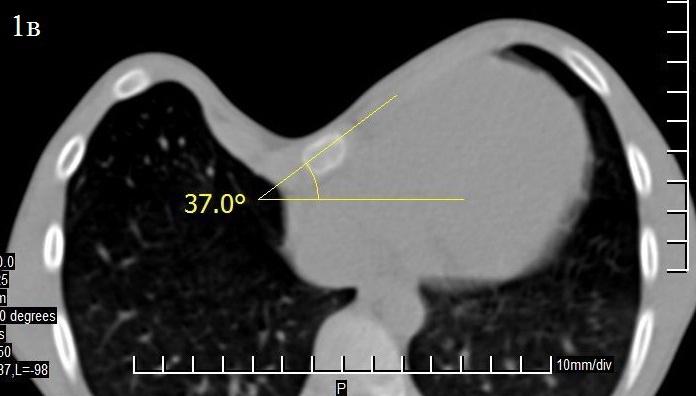
Рис. 1в. Пациент Ж. 10 лет. 37.00 III ст. направо.
Клинические примеры по углу крутизны углубленных ребер: рис. 2.
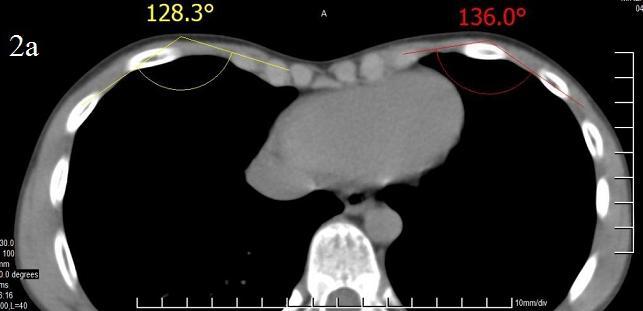
Рис. 2а. Пациент Д. 10 лет. I ст. Справа 128.30, слева 136.00.
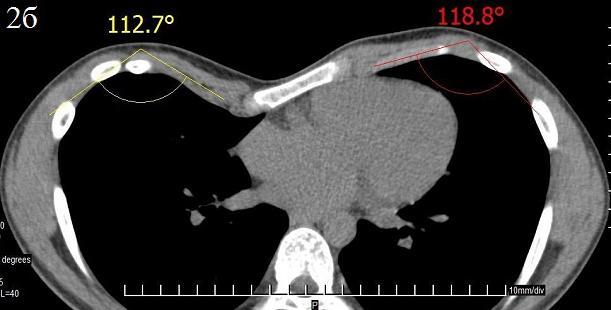
Рис. 2б. Пациент А. 15 лет. Справа 112.70, слева 118.80.
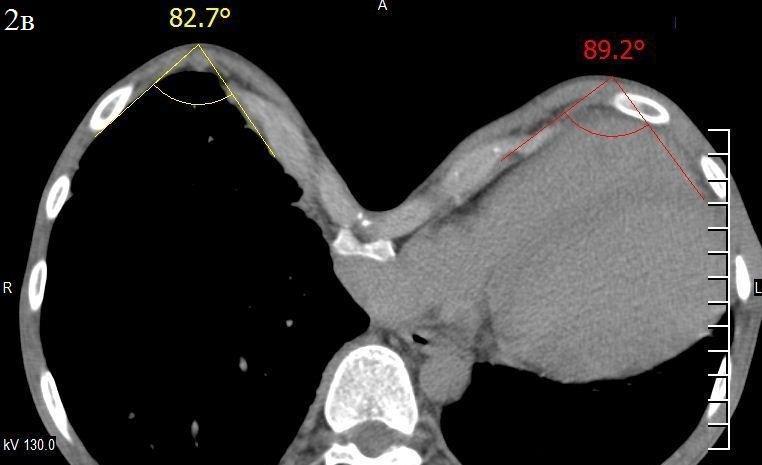
Рис. 2в. Пациент Ж. 18 лет. III ст. Справа 82.70, слева 89.20.
Нарушения равномерной рельефности передней поверхности грудной клетки в наших случаях были связаны со следующими обстоятельствами:
- С ростом ребенка усиливается и деформация; она увеличивается по объему, постепенно нарушая рельефность передней поверхности грудной клетки; появляется торсия грудины. За счёт торсии грудины меняется направление хрящевой части ребер, оно углубляется, создается условие для увеличения крутизны углубления. В последующем, патологический процесс охватывает и в костную структуру, создавая асимметрию передней поверхности грудной клетки; ребра постепенно ротируются по своей оси с появлением аномальных межреберных промежутков. Поэтому степень косметического проявления воронкообразной деформации грудной клетки и ее асимметрия во многом зависит от степени тяжести торсии грудины и степени крутизны углубления ребер, которых необходимо учитывать при исправлении деформации по методу D. Nuss.
- У детей старшего возраста, воронкообразную деформацию путём переворота пластины можно исправить, но из-за высокого напряжения переднего грудино-реберного комплекса, у некоторых больных в послеоперационном периоде появляются две небольшие углубления по обеим боковым поверхностям грудной клетки за счёт проседания ребер, несущих пластину. Тем самим, повторно нарушается равномерная рельефность передней поверхности грудной клетки и снижается эффективность ортопедокосметического мероприятия. Через некоторое время концы установленной пластины могут выпирать из-под кожи, причиняя боль больному.
- У некоторых детей (часто у детей, переболевших рахитом) появляется вогнутость нижней половины грудной клетки - псевдоборозда Гаррисона (передняя часть VIII-IX-X и иногда XI ребер), из-за придавления грудной клетки изнутри внутрибрюшным давлением. При исправлении грудной клетки единым блоком посредством пластины, необходимо поднимать и эту часть грудной клетки, создающую выраженную асимметрию нижней половины грудной клетки и нарушающую её равномерность.
- Разность межреберных промежутков могут, приводит к нестабильности установленной пластины, и тем самим формированию косметического изъяна передней поверхности грудной клетки и последующего ее разворота.
На основании выявленных причин нарушения равномерной рельефности передней поверхности грудной клетки, нами предлагаются некоторые пути их устранения.
Асимметрия передней поверхности грудной клетки, сформированная за счёт торсии грудины, является трудно корригируемой деформацией. Так как развивается она годами, разрешается также в течение длительного времени после исправления деформации. Хотя торсию грудины возможно исправить единым блоком за счёт переворота пластины, хрящевая часть ребер продолжает активно выступает из под передней поверхности грудной клетки. В подобных ситуациях, мы рекомендуем видоизмененный вариант операции D. Nuss, включающую хондротомию или хондрорезекцию через дополнительный разрез, с последующим ушиванием концов этих ребер (часто это IV-V ребра). Данное хирургическое вмешательство заканчивается появлением гладкой передней поверхности грудной клетки. Предложенная операция выполнена у 5 (17.8%) детей, из них с хондротомией у 3 (10.7%) и хондрорезекцией у 2 (7.1%) больных.
Для решения второй проблемы корригирующие пластины установлены с дополнительной планкой фирмы ChM. Общая нагрузка переднего грудинного комплекса на несущую пластину ребро уменьшает за счёт перераспределения её на соседние ребра, тем самим предупреждается появление в послеоперационном периоде углублений в местах фиксации концов пластины. Данная конструкция усиливает фиксационные качества пластины при ротированных ребрах и асимметричных межреберьях, чем предупреждает миграцию и разворот пластины. Соблюдение правил подбора размеров пластины значительно уменьшает придавление боковых поверхностей грудной клетки и смещенное сердце, что предупреждает возникновения тахикардии.
«Псевдоборозда Гаррисона» или вогнутость передней поверхности грудной клетки не во всех случаях в послеоперационном периоде уменьшается в размере и становится гладкой. У детей стершей возрастной группы деформация может сохраниться в течение 3-4 лет. Данному контингенту больных необходимо произвести низведение передней поверхности грудной клетки путем хондротомии во время удаления пластины. В наших наблюдениях, у 4 (14.3%) больных псевдоборозда Гаррисона устранилась в течении двух лет, 1 ребёнку произведена хондротомия в момент удаления пластины. Резецированные ребра фиксированы спицами Киршнера к соседним вышележащим ребрам сроком на 6 месяцев и тем самим получен удовлетворительный ортопедо–косметический результат.
Очень сложно провести коррекцию разности межреберных промежутков. Аномальные реберные промежутки формируются за счёт имеющихся аномальных ребер, часто дополнительных ребер или межреберных хрящевых перемычек. Перечисленные деформации создают определенные трудности при установке и фиксации пластины и только при наличии нескольких типоразмеров пластин и дополнительных поперечных стабилизаторов в ней решают проблему коррекции. В наших случаях, при установке пластины двум больным, рассечены поверхностная фасция и межреберные мышцы, открыты межреберные промежутки, где проведены не рассасывающие нити и ушиты. Фиксировать пластины к нескольким ребрам не следует, так как возможно увеличение её нестабильности.
Приводим некоторые клинические наблюдения.
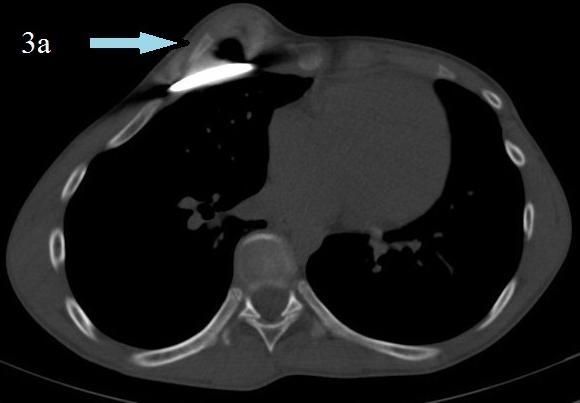
Больной Н. 1997 г.р., поступил с диагнозом: Врожденная воронкообразная деформация грудной клетки, III степени, асимметрический вид, субкомпенсированная стадия. При осмотре: у больного выраженная асимметрическая воронкообразная деформация грудной клетки размером 10,6 х 11,8 см., глубиной 2.2 см. Индекс Гижицкой равен 0,4. 06.10.2009 г. больному произведена «торакопластика по методу D. Nuss», без стернотомии и хондрорезекции. В течение ношения пластины в послеоперационном периоде остаточная часть деформации не устранилась. Больному проведена мультиспиральная компьютерная томография (МСКТ), На горизонтальном срезе мультиспиральной компьютерной томографии определена асимметрическая деформация грудной клетки с образованием полости между пластиной и задней поверхности передней стенки грудной клетки слева. Так как через 2 года остаточное явление само по себе не ликвидировалось, проведено повторное оперативное вмешательство: хондротомия, экономная хондрорезекция и клиновидная хондрорезекция (рис. 3).
 |
 |
Рис. 3. Пациент Н. 1997 г.р. Диагноз: воронкообразная деформация грудной клетки. Состояние после операции (2009). Определяется вторичная асимметрическая деформация грудной клетки.
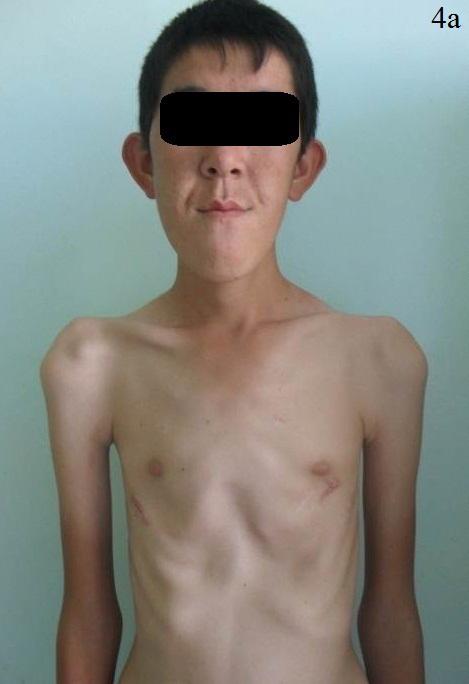
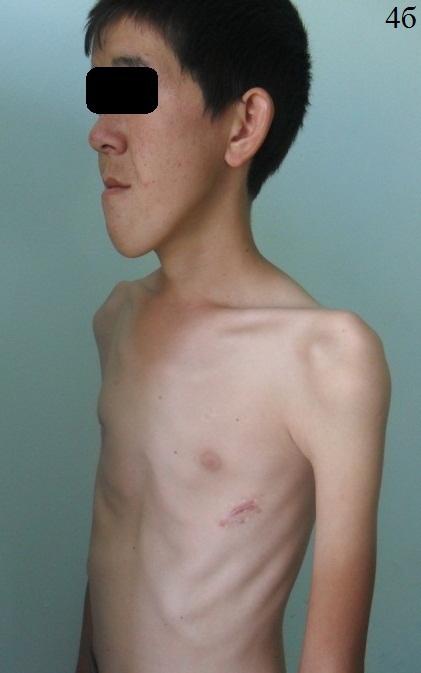
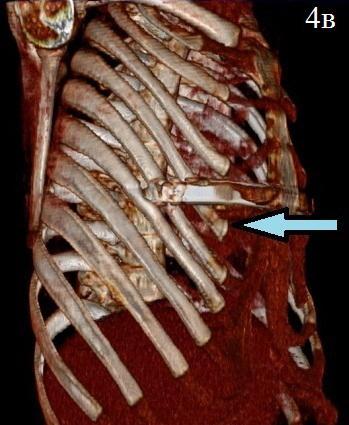
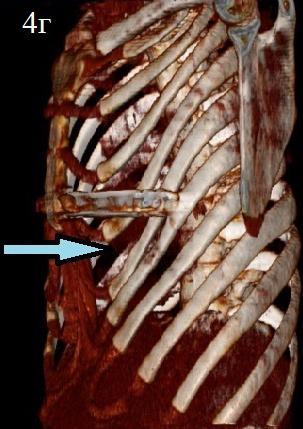
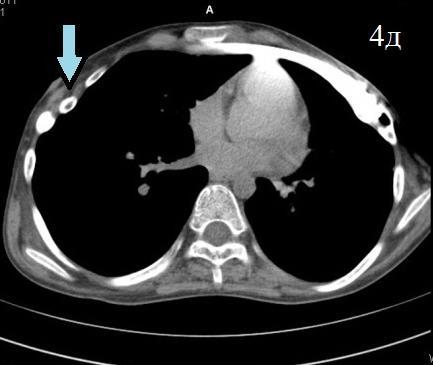
Следующий клинический пример: больной С., 1996 г.р., поступил с диагнозом: Врожденная воронкообразная деформация грудной клетки, II степени. Синдром Марфана. По показаниям произведена операция D. Nuss. Течение раннего послеоперационного периода гладкое. На 15 день больной выписан в удовлетворительном состоянии на амбулаторное лечение. При повторном осмотре через 18 месяцев с обеих сторон передней стенки грудной клетки больного выявлены безболезненные вдавления, на уровне места фиксации пластины. Больной астенического телосложения, по передней поверхности грудной стенки, по проекции пластины отмечается вторичная деформация неправильной формы, возникшая, со слов пациента, через 3 месяца после операции. На мультиспиральной компьютерной томографии выявлены изменения межреберного расстояния в послеоперационном периоде из-за S-образного деформирования несущих пластину ребер. На горизонтальном срезе отмечается смешение V ребра кзади с обеих сторон грудной стенки.
 |
 |
 |
 |
 |
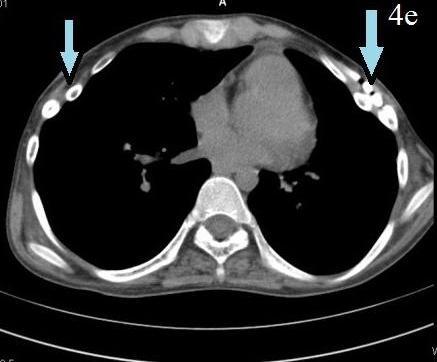 |
Рис. 4. Пациент С. 1996 г.р. Диагноз: воронкообразная деформация грудной клетки. Состояние после операции (2010) Отмечается вторичная асимметрическая деформация грудной клетки.
Таким образом, имеются обстоятельства, приводящие к снижению эффективности оперативного вмешательства: существование торсии грудины и выраженного асимметричного вида деформации грудной клетки; преобладание придавливающей нагрузки переднего грудино-реберного комплекса на устанавливаемые несущие ребра с появлением вторичных аномальных деформаций в обеих сторонах грудной клетки; увеличение вороночной деформации по объему и глубиной нарушает рельефность передней стенки грудной клетки и за счёт придавления края реберных дуг изнутри давлением брюшной полости вырисовывается «псевдоборозда Гаррисона» и разность межреберных промежутков в обеих сторонах грудной клетки. Обязательно надо учесть эти обстоятельства во время проведение торакопластику по D. Nuss для повышения эффективности оперативного вмешательство и создания хорошего рельефа в передней стенки грудной клетки.
Выводы:
- Характер и вид воронкообразной деформации грудной клетки зависит от возраста ребенка, и чем старше возраст больного усложняется, тем труднее устранение деформации и высок развитие осложнений.
- Основными критериями выбора метода оперативного вмешательства являются степень тяжести деформаций и возраст больных с ВДГК.
- При тяжелых формах воронкообразной деформации грудной клетки метод D. Nuss необходимо дополнить стернотомией, хондрорезекцией или хондротомией в зависимости от типа деформации.
