Аллергические реакции и заболевания стали почти неотъемлемым компонентом жизни значительной части детей практически всех возрастных групп [1,2]. В последние годы отмечается тенденция к неуклонному росту распространенности бронхиальной астмы (БА) во всем мире, в том числе и России [3,4,6]. Эпидемиологические исследования последних лет свидетельствуют о том, что, по меньшей мере, 5-10% детской и 5% взрослой популяции страдают бронхиальной астмой [5,6]. В структуре причин инвалидности у детей болезни органов дыхания занимают 5 место [7]. Ситуация усугубляется тем, что за последние 10 лет число детей, страдающих бронхиальной астмой, увеличилось в 2,5 раза и продолжает увеличиваться. При этом следует отметить, что в настоящее время БА является достаточно изученным заболеванием. Современные научные разработки нашли отражение в протоколах ведения пациентов, позволив значительно сократить смертность и продлить период ремиссии. В то же время актуальным является изучение состояния кардиореспираторной системы (КРС) в силу тесной анатомической и функциональной связи дыхательной и сердечнососудистой систем, последней отводится немаловажное значение в компенсации первично возникших нарушений функционального состояния органов дыхания [8], раннее выявление которых особенно важно в педиатрии.
В связи с этим оценка функционального состояния КРС у пациентов с различной степенью тяжести БА именно в период ремиссии послужило целью нашего исследования.
Материалы и методы. Для реализации поставленной цели было проведено комплексное исследование функционального состояния КРС 268 детей с атопической БА в возрасте 8-10 лет, из них 135 детей с легкой (ЛСТ) и 133 ребенка со средне тяжелой степенью тяжести (ССТ) БА, получающих базисную терапию и находящихся в состоянии контролируемой ремиссии не менее 3-х месяцев. Всем обследованным детям, после исследования функции внешнего дыхания (ФВД), проведен комплекс диагностических методов с использованием ЭКГ, кардиоинтервалографии (КИГ), интегральной реографии тела (ИРГТ) [9], с дальнейшим определением параметров центральной гемодинамики, с помощью автоматизированного комплекса интегральной оценки функционального состояния сердечно-сосудистой системы «Микард-МТ». Полученные результаты оценивались сигмальным и центильным методами.
При использовании сигмального метода определение показателя в пределах ±1,5s трактовалось как среднее значение, соответственно менее -1,5 s как низкие показатели, а свыше +1,5s – как высокие.
При использовании центильного метода за средние показатели принимали значения попадавшие в пределы от 25 до 75 центиля, за низкие соответственно ниже 25 центиля, за высокие – выше 75 центиля.
Проводимая нами комплексная оценка показателей, отражающих состояние КРС складывалась из оценок автономной нервной, сердечной и дыхательной деятельности и определялась степенью отклонения характеризующих ее параметров от должных величин, вычисленных с учетом уровня морфофункциональной зрелости ребенка. Комплексная оценка включала в себя балльное ранжирование степени отклонения каждого параметра от должной нормы, с последующей оценкой степени и доли влияния каждого параметра в результирующий признак, и, в завершение – определение функционального состояния системы.
На основании применения комплексной оценки было проведено выделение следующих видов функционального состояния ребенка [10].
- Адаптированное состояние, которое характеризуется удовлетворительной адаптацией к условиям окружающей среды. При этом имеются достаточные функциональные возможности организма, гомеостаз поддерживается при минимальном напряжении регуляторных систем. С клинической точки зрения это состояние здоровья.
- Компенсированное состояние, характеризуется уже напряжением механизмов адаптации. Для поддержания равновесия организма с окружающей средой в этом случае необходима мобилизация функциональных ресурсов, что требует напряжения регуляторных систем. При этом в целом адаптационные возможности организма в покое не нарушены, но способность адаптироваться к нагрузкам уменьшена, гомеостаз поддерживается только благодаря определенному напряжению регуляторных систем. А клинически этот уровень ничем не отличается от предыдущего. Ребенок здоров.
- Субкомпенсированное состояние, характеризующееся неудовлетворительной адаптацией к условиям окружающей среды. Функциональные возможности организма ребенка снижены. Гомеостаз сохранен лишь благодаря значительному напряжению регуляторных систем либо за счет включения дополнительных компенсаторных механизмов. Клинически проявляется не верифицируемыми симптомами общего недомогания, усталости и так далее.
- При резком снижении функциональных возможностей организма, нарушении гомеостаза, развитии специфических патологических изменений на органно-системном уровне с клинически определяющимися патологическими изменениями диагностируется самый крайний вариант функционального состояния - декомпенсированное состояние.
Результаты исследования. Проведенный анализ показателей ФВД у детей с БА в стадии ремиссии установил, что все показатели находятся в границах нормы и достоверных различий между группами детей с ЛСТ БА и ССТ БА не выявлено. Следует отметить наличие тенденции к более низким показателям ФВД у детей со ССТ БА по сравнению с детьми с ЛСТ БА.
Анализ показателей ЭКГ выявил, что при использовании традиционных методов оценки, как при сигмальном, так и при центильном, получены статистически достоверные различия в зависимости от степени тяжести БА.
Оценка сигмального распределения показателей ЭКГ (табл. 1) показала, что детям с ЛСТ БА по сравнению со ССТ БА в большей степени свойственны средние показатели ЧСС (89,6% против 69,2%, p<0,001), интервала PQ (80,7% против 66,2%, p<0,05), продолжительности зубца Р (91,1% против 69,9%, p<0,001), интервала QT (82,2% против 77,4%, p>0,05).
У детей со ССТ БА по сравнению с ЛСТ БА чаще отмечались сниженные показатели ЧСС (15,0% против 4,4%, p<0,05) и продолжительности зубца Р (15,1% против 3,0%, p<0,05).
В целом, повышенные значения интервала PQ встречались в группе детей со ССТ БА достоверно чаще (18,8%), чем в группе детей с ЛСТ БА (7,4%), p<0,05.
Оценка центильного распределения показателей ЭКГ показала, что детям с ЛСТ БА по сравнению со ССТ БА в большей степени свойственны средние показатели ЧСС (61,4% против 24,8%, p<0,001), интервала PQ (47,4% против 26,4%, p<0,01), интервала QT (80,0% против 63,9%, p<0,05).
У детей со ССТ БА по сравнению с ЛСТ БА чаще наблюдались повышенные показатели ЧСС (39,1% против 22,2%, p<0,05) и более длительность продолжительность зубца Р (42,1% против 33,4%, p>0,05).
Сниженные значения интервала QT достоверно чаще (25,5%) встречались в группе детей со ССТ БА, чем в группе детей с ЛСТ БА (8,1%), p<0,05.
Таблица 1. Распределение показателей ЭКГ в зависимости от степени тяжести БА
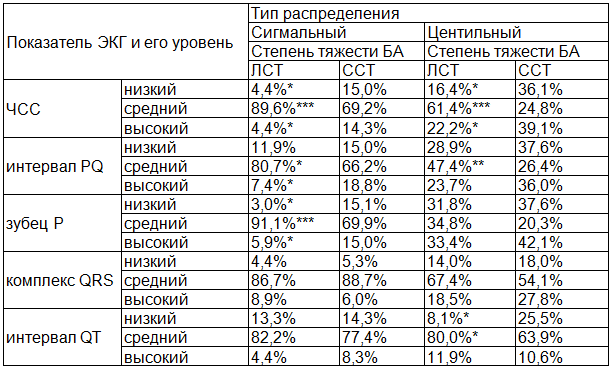
Примечание: здесь и далее * р<0,05; ** p<0,01; *** p<0,001.
При комплексном подходе к оценке показателей ЭКГ с использованием индивидуальной долженствующей нормы, рассчитанной с учетом биологической зрелости ребенка и выделением адаптированного, компенсированного, субкомпенсированного, и декомпенсированного состояния, среди пациентов со ССТ БА только каждый 4 ребенок имел адаптированное функциональное состояние. Большинство детей со ССТ БА находились в компенсированном и субкомпенсированном состоянии, что встречалось достоверно чаще, чем в группе детей с ЛСТ.
Кардиоинтервалография (КИГ) – метод, позволяющий оценить состояние механизмов регуляции физиологических функций в организме человека, в частности, общей активности регуляторных механизмов, нейрогуморальной регуляции сердца, соотношения между симпатическим и парасимпатическим отделами вегетативной нервной системы (ВНС). В результате определяется текущая активность симпатического и парасимпатического отделов, которая является следствием комплексной реакции многоконтурной и многоуровневой системы регуляции кровообращения.
Определены показатели вариабельности сердечного ритма (ВСР), характеризующие среднюю мощность вариабельности ритма сердца по главным частотным диапазонам TP, VLF, LF, HF.
TP (Total power, мс2) характеризует общую мощность ВСР (общая мощность спектра в диапазоне от 0,04 до 0,4 Гц) и определяется как сумма влияния надсегментарных (VLF), симпатических (LF) и парасимпатических (HF) отделов вегетативной нервной системы. Отражает общее состояние регулирующей деятельности автономной нервной системы.
VLF (Very Low Frequency, мс2) — мощность колебаний в очень низкочастотном диапазоне (медленные волны 2-го порядка). Частотный диапазон в интервале 0,04–0,015 Гц, период в интервале 25,0–66,0 секунд, отражающий активность надсегментарных эрготропных образований (гуморальный контур регуляции).
LF (Low Frequency, мс2) — мощность колебаний в низкочастотном диапазоне (медленные волны 1-го порядка). Частотный диапазон в интервале 0,15–0,04 Гц, период в интервале 6,6–25,0 секунд, отражающий активность симпатических модуляторов, (симпатический контур регуляции).
HF (High Frequency, мс2) — мощность колебаний в высокочастотном диапазоне (дыхательные волны). Частотный диапазон в интервале 0,4–0,15 Гц, период в интервале 2,5–6,6 секунд, связанный с дыханием, и отражающий влияние парасимпатического контура регуляции.
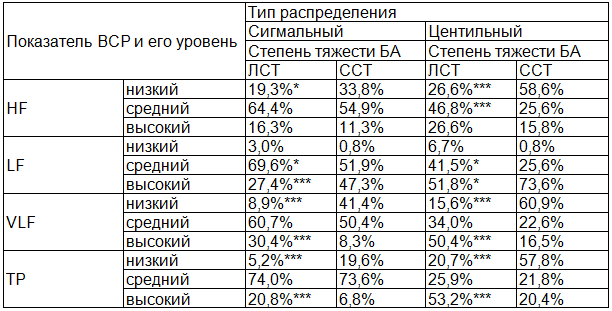
Оценка сигмального распределения частотного анализа ВСР (табл.2) показала, что детям с ЛСТ БА по сравнению со ССТ БА в большей степени свойственны средние показатели ТР (74,0% против 73,6%, p>0,05), VLF (60,7% против 50,4%, p>0,05) и HF (64,4% против 54,9%, p>0,05) составляющей ВСР.
У детей со ССТ БА по сравнению с ЛСТ БА чаще отмечены сниженные показатели ТР (19,6% против 5,2%, p<0,001), VLF (41,4% против 8,9%, p<0,001) и HF (33,8% против 19,3%, p<0,05) составляющей ВСР.
Повышенные значения LF составляющей ВСР достаточно часто встречались в обеих группах, но в группе детей со ССТ БА достоверно чаще (47,3%), по сравнению с группой детей с ЛСТ БА (27,4%), p<0,001.
Оценка центильного распределения частотного анализа ВСР показала, что детям с ЛСТ БА по сравнению со ССТ БА в большей степени свойственны повышенные показатели общей мощности ТР (53,2% против 20,4%, p<0,001), очень низко частотной VLF (50,4% против 16,5%, p<0,001) и высокочастотной HF (36,6% против 16,0%, p<0,001) составляющей ВСР.
У детей со ССТ БА по сравнению с ЛСТ БА чаще наблюдались сниженные показатели ТР (57,8% против 20,7%, p<0,001), VLF (61,7% против 15,6%, p<0,001) и HF (58,6% против 26,6%, p<0,001) составляющей ВСР.
Повышенные значения LF составляющей ВСР достаточно часто встречались в обеих группах, но в группе детей со ССТ БА достоверно чаще (73,6%), чем в группе детей с ЛСТ БА (51,8%), p<0,01.
Таблица 2. Распределение показателей ВСР в зависимости от степени тяжести БА
Комплексная оценка функционального состояния кардиореспираторной системы у детей, страдающих БА, в периоде ремиссии, позволила выявить достоверные различия в зависимости от степени тяжести течения заболевания (табл. 3).
Таблица 3. Комплексная оценка функционального состояния кардиореспираторной системы у детей в зависимости от степени тяжести БА
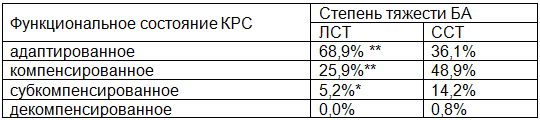
В целом, адаптированное состояние достоверно чаще встречалось у детей с ЛСТ БА (68,9%) по сравнению с детьми с ССТ БА (36,1%), p<0,001.
Компенсированное состояние достоверно чаще встречалось у детей с ССТ БА (48,9%) по сравнению с детьми с ЛСТ БА (25,9%), p<0,001.
Субкомпенсированное состояние также достоверно чаще встречалось у детей с ССТ БА (14,3%), по сравнению с детьми с ЛСТ БА (5,2%), p<0,05.
Декомпенсированное состояние в группах обследованных детей встречалось в единичном случае в группе детей со ССТ БА (0,8%), p>0,05.
С целью определения типа вегетативной регуляции дополнительно проанализированы данные временного анализа КИГ, включающие в себя моду, амплитуду моды, ∆X, индекс напряжения.
Качественная оценка типа вегетативной регуляции по данным индекса напряжения показала, что детям с ЛСТ БА больше свойственен нормотонический (46,7%) тип вегетативной регуляции по сравнению с детьми со ССТ БА (24,1%, p<0,001). Детям со ССТ БА, наоборот, в большей степени свойственен симпатикотонический (72,9%) тип вегетативной регуляции по сравнению с детьми с ЛСТ БА (45,9%, p<0,001).
Интегральная реография тела (ИРГТ) – метод, позволяющий оценить функциональное состояние сердечно-сосудистой и дыхательной систем и определить параметры центральной гемодинамики.
Оценка варианта гемодинамики проводится с раздельной оценкой тонической и кинетической способностей (за норму приняты показатели в пределах 4 центильного коридора). Оценка тонической способности проведена на основании качественной оценки коэффициента интегральной тоничности (КИТ). Оценка кинетической способности проведена на основании качественной оценки ударного индекса (УИ). Оценка типа кровообращения проведена на основании качественной оценки сердечного индекса (СИ).
Качественная оценка УИ показала, что преобладающим вариантом гемодинамики у детей со ССТ БА является гиперкинетический, который отмечен у 71,4%, против 38,5% детей с ЛСТ БА. Около половины детей с ЛСТ БА (48,2%), и только четверть обследуемых детей со ССТ БА (26,2%), находящихся в периоде ремиссии, имеют эукинетический вариант гемодинамики. Гипокинетический вариант гемодинамики установлен у 13,3% детей с ЛСТ БА и 2,4% — со ССТ БА.
Качественная оценка КИТ показала, что у детей со ССТ БА в период ремиссии чаще наблюдался гипертонический вариант гемодинамики, который отмечен у 72,9% детей, против 45,4% детей с ЛСТ БА. Нормотонический вариант гемодинамики отмечен у 46,9% детей с ЛСТ БА и 24,1% — со ССТ БА. Реже всего у детей с БА, в период ремиссии, встречался гипотонический вариант гемодинамики. У детей с ЛСТ БА — 7,7%, со ССТ БА — 3,0%.
По качественной оценке показателя СИ выявлено, что около трети всех обследуемых детей имеют компенсированный тип кровообращения, который отмечен у 33,3% детей с ЛСТ БА, и 30,1% — со ССТ БА. При этом у детей с декомпенсированным типом кровообращения в период ремиссии с ЛСТ БА чаще наблюдалось снижение СИ, а при ССТ БА — увеличение СИ.
Выводы. При оценке показателей ФВД следует отметить наличие тенденции к более низким показателям ФВД у детей со ССТ БА по сравнению с детьми с ЛСТ БА.
Использование традиционных методов оценки показателей позволяет выявить различия отдельных показателей ЭКГ, КИГ, ИРГТ. При этом использование комплексной оценки показателей ЭКГ, КИГ позволило установить значимые различия в функциональном состоянии кардиореспираторной системы у детей с БА в зависимости от степени тяжести БА. Так, адаптированное состояние выявлено у 68,9% детей с ЛСТ БА и только у 36,1% детей со ССТ БА.
Выявлены существенные изменения вегетативного статуса у детей, страдающих БА, даже в период ремиссии. Только у 48% детей со ССТ БА отмечено адаптированное состояние вегетативного статуса.
Несмотря на то, что дети находились в состоянии ремиссии БА, только у трети детей отмечен компенсированный тип кровообращения. Установлены различия в качестве декомпенсации кровообращения у детей в зависимости от степени тяжести БА. Детям со ССТ свойственно повышение СИ, а детям с ЛСТ, наоборот, снижение СИ.
Также отмечены значимые различия в вариантах гемодинамики. У детей со ССТ БА чаще отмечался гиперкинетический и гипертонический вариант гемодинамики, а у детей с ЛСТ БА чаще отмечался нормокинетический и нормотонический вариант гемодинамики.
Практические рекомендации. Полученные результаты могут быть использованы в работе специализированных (аллергологических, пульмонологических) и соматических отделениях детских стационаров, детских консультативно-диагностических центров, детских поликлиниках при диспансерном наблюдении. Применение в практике педиатров и специалистов (аллергологов, пульмонологов) комплексной оценки функционального состояния КРС детей с БА в периоде ремиссии позволит подобрать адекватную терапию с наименьшим побочным действием на сердечно-сосудистую и дыхательную системы, позволит пролонгировать ремиссию, что неизбежно влечет улучшение качества жизни больных БА. Для достоверной оценки степени контроля над БА у каждого пациента необходимо использовать весь комплекс клинических и функциональных методов исследования.
