Актуальность. Несмотря на совершенствование методов лечения почечной недостаточности (ПН), полученные результаты остаются во многом дискутабельными и требуют оптимального решения. Скудность сведений о комплексном использовании методов экстракорпоральной детоксикации (ЭКД) в детском возрасте при ПН, является направительной для изучения патологии в целом и приоритетной в плане снижения летальности [1, 2]. Система регуляторных механизмов организма, в ответ на изменения почечных функций, сопровождается активацией целого каскада изменений обменных процессов, которые приводят к нарушению гемодинамики, микроциркуляции, срыву детоксикационных свойств, расстройству электролитного обмена. Основное место среди патологических звеньев почечной недостаточности (ПН) занимают изменения в системе детоксикации и гемодинамики, формирующиеся под влиянием токсического агента (мочевина, креатинин), что во многом определяет характер течения и исход заболевания. До настоящего времени не решен вопрос об эффективном использовании разнообразных методов ЭКД в зависимости от формы и стадии ПН. Остается проблематичной методика индивидуализации показаний к комплексному использованию этих методов у детей [3-5].
Целью исследования явилось изучение влияния сочетанного использования метода гемодиализа (ГД), гемосорбции (ГС) и обменного плазмофереза (ПФ) на гемодинамику и эффективное снижение интоксикации у детей с ПН.
Материалы и методы исследования. Исследования проведены среди 215 детей (2-14 лет) с ПН, развившейся вследствие преренальных (гиповолемия, септический шок) и ренальных (острый гломерулонефрит, пиелонефрит) факторов. Из общего количества пациентов в 63 (29,3%) случаях наблюдались дети с острой почечной недостаточностью (ОПН) и в 152 (70,6%) – с хронической почечной недостаточностью (ХПН). В зависимости от разработанных методов детоксикации пациенты были разделены на группу сравнения (33), которым проводился только метод ГД и основную группу (182), с применением методов гравитационной хирургии: ГС, ГД, ПФ.
Введение данных методов ЭКД вызвано было выраженностью интоксикационного синдрома, развивающейся полиорганной недостаточностью (ПОН). Вследствие этого пациенты основной группы были подразделены на 3 подгруппы, в зависимости от тяжести общего состояния и применяемого метода ЭКД: 1 – подгруппа (55) – с применением методов ГД и ГС; 2 подгруппа (62) – с применением ГД и ПФ; 3 подгруппа (65) – с применением ГД, ГС и ПФ.
Изучали показатели центральной гемодинамики на аппарате Aloca (Япония) с определение диастолического (АДд), систолического (АДс) давлений, частоты сердечных сокращений (ЧСС); уровень мочевины (Ur) и креатинина (Cr) в крови и моче уреазным методом с использованием реактивов фирмы La-Chema (Чехия); уровень калия и натрия определяли на аппарате «Микролит» (Венгрия) с использованием реактивов фирмы La-Chema (Чехия); по уровню креатина в крови и мочи (проба Реберга) рассчитывали изменения уровня клубочковой фильтрации (КФ) и канальцевой реабсорбции (КР); ультразвуковое исследование (УЗИ) почек осуществляли на аппарате «Acuson-128 XP/10» (CША), датчиком 3.5 мГц ; метод эхокардиографии (ЭхоКГ) проводился стандартно на аппарате «ЕУ – 405» фирмы Chitachi (Япония) с использованием конвексного датчика частотой 3,5 мГц; центральное венозное давление (ЦВД) измерялось методом Вальдмана.
Результаты и обсуждение. Общеклиническая картина у всех пациентов при поступлении характеризовалась выраженностью интоксикационного синдрома, проявлениями дыхательной, сердечно-сосудистой недостаточностью, в 84,2% случаях спутанностью сознания, в 72% - анемическим синдромом, в 78% - гипопротеинемией, в 93% - анурией. В 63 (29,3%) случаях методы комплексного лечения детям проводились однократно, в зависимости от тяжести состояния, степени выраженности интоксикационного синдрома и уровня органных изменений. В 152 (70,6%) случаях комплексная терапия осуществлялась пациентам с терминальной формой ХПН, длительно находящихся на хронодиализе, в связи с низкой эффективностью попыток снижения уремического синдрома только методикой гемодиализа.
В возрастном и половом плане пациенты характеризовались относительной идентичностью и сопоставимостью по основным антропометрическим показателям. Проводимые методы консервативного лечения были направлены на коррекцию гемодинамических, электролитных, биохимических параметров, регуляции дыхательной и сердечно сосудистой системы. Показания к проведению экстракорпоральных методов детоксикации зависели от неотложности состояния при ОПН, выраженности органных изменений и проявлений уремии у детей с ХПН. Кроме того, несомненную роль в выборе методов ЭКД имели выраженность изменений биохимических показателей, сдвиг которых соответствовал уровню тяжести основной патологии и сопутствующим осложнениям.
Основной причиной развития ОПН у детей служила генерализация инфекции при бронхолегочных заболеваниях с развитием острого пиелонефрита (22,2%), острого гломерулонефрита (63,49%). Запоздалое лечение, скрытость клинической картины, отсутствие явных признаков поражения почек, ятрогенные ситуации, послужили поводом к развитию ОПН. Во многих случаях ХПН явилось следствием длительно формирующегося хронического пиелонефрита (19,93%), хронического гломерулонефрита (53,94%).
Проводимые исследования определили изменения основных параметров центральной гемодинамики у детей с ОПН (табл. 1) до ЭКД, сопровождающиеся сниженными результатами ЧСС на 8,2% в 1 подгруппе основной группы, на 0,37% - во 2 подгруппе, на 0,92% - в 3 подгруппе, относительно аналогичных значений в контрольной группе.
Таблица 1. Сравнительная характеристика гемодинамики у пациентов с ОПН до и после ЭКД (M±m)

Примечание: здесь и далее * - p<0,005; **p<0,001; ***p<0,05.
Вместе с тем, средний показатель АДс в 1 подгруппе был снижен на 0,27%, во 2 подгруппе – на 1,46%, в 3 подгруппе – на 14,94% относительно данных в контрольной группе. Уровень АДд в 1 подгруппе равнялся аналогичному в контрольной, во 2 подгруппе отмечен снижением на 2,7%, в 3 подгруппе – на 16,1% относительно показателя в контрольной группе.
Уточнение изменений ЦВД при поступлении у пациентов с ОПН установило, что в 1 подгруппе пациентов при ОПН данный показатель был незначительно повышен (на 0,9%), во 2 подгруппе – снижен на 1,8% , в 3 подгруппе – на 0,45%, относительно аналогичного показателя в контрольной группе.
Таким образом, можно констатировать, что основные показатели центральной гемодинамики до проведения ЭКД у пациентов основной и контрольной группы с ОПН вполне сопоставимы и практически равнозначны. Данное обстоятельство позволяет регламентировать результаты и установить эффективность осуществления ЭКД в последующих исследованиях.
Рассматривая изменения показателей, отражающих уровень интоксикационного синдрома, до проведения ЭКД, можно отметить, что именно они являются подтверждением тяжести состояния пациентов в группах, вследствие чего и проведено распределение. При поступлении у пациентов 1 подгруппы основной группы с ОПН было выявлено повышение уровня мочевины на 5,6%, во 2 подгруппе – на 82,8%, в 3 подгруппе – на 93,3% относительно аналогу в контрольной группе. В свою очередь, аналогичная тенденция определялась и при исследовании уровня креатинина в крови, когда в 1 подгруппе основной группы отмечено его повышение на 3,63%, во 2 подгруппе – на 9,34%, в 3 подгруппе – на 13,8%, от результатов в контрольной группе.
Таким образом, можно отметить, что показатели основных токсических метаболитов в контрольной и основной группах были изначально повышены, и размах значений предопределял общее состояние пациентов, уровень интоксикации.
Выясняя изменения, связанные с регуляцией водно-электролитного обмена, можно отметить, что у пациентов с ОПН до осуществления ЭКД уровень натрия в 1 подгруппе основной группы был снижен на 8,3%, во 2 подгруппе – на 3,6%, в 3 подгруппе – на 10,2%, относительно аналогичного показателя в контрольной группе. В то же самое время, уровень калия определялся повышением 44,6% в 1 подгруппе, на 86,6% - во второй подгруппе, на 131,1% - в 3 подгруппе, относительно аналогичному показателю в контрольной группе.
На основании полученных результатов установлено, что электролитный обмен у пациентов с ОПН при обращении был значительно нарушен и в большей степени за счет повышения калия, что предопределяло состояние пациентов.
Несомненно, что изменение метаболизма не могло не повлиять на функциональное состояние почек у пациентов с ОПН, что отражалось снижением показателя КФ на 6,4% в 1 подгруппе, на 22,3% - во 2 подгруппе, на 38,6% - в 3 подгруппе, относительно данному показателю в контрольной группе. Неразрывно связанный с указанным показателем результат КР у пациентов 1 подгруппы основной группы характеризовался повышенным значением на 1,87%, во 2 подгруппе - 17,9%, в 3 подгруппе – на 28,8%, от такого же показателя в контрольной группе. Полученные результаты свидетельствуют о значительном ухудшении функции почек у детей с ОПН, более разительные в основной группе.
В группе пациентов с ХПН (76,5%) отмечены (табл. 2) были довольно значительные изменения гемодинамики при первичном осмотре, до проведения программы комплексного лечения. Уровень ЧСС у пациентов 1 и 2 подгруппы основной группы был снижен на 4,2%, в 3 подгруппе – на 4,02% от аналогичных данных в контрольной группе. Одновременно с этим было отмечено некоторое повышение АДс в 1 подгруппе на 1,6%, но со снижением на 2,6% во 2 подгруппе и на 4,5% в 3 подгруппе, в зависимости от результатов контрольной группы. Уровень АДд отмечен повышением на 0,7% в 1 подгруппе основной группы, на 4,4% - во 2 подгруппе, на 0,6% - в 3 подгруппе, в отличии от аналогичных показателей в контрольной группе. Вместе с тем уровень ЦВД отличался стабильно повышенными данными, представленные незначительным повышением на 7,9% в 1 подгруппе основной группы пациентов с ХПН, на 1,9% - во 2 подгруппе, на 13,55 – в 3 подгруппе, в отличии от данных в контрольной группе.
Таким образом, можно констатировать, что гемодинамические показатели у детей с ХПН (табл. 2.) лишь незначительно отличаются от таковых у детей с ОПН, и в большей степени характеризуются высокими значениями показателей центральной гемодинамики, обусловленные субкомпенсаторными сдвигами сосудистой системы, в результате длительного влияния гормонально- ренальных факторов.
Особое значение при ХПН имеет длительно существующая интоксикация организма, как результат циркуляции уремических токсинов в крови, накладывающих определенный отпечаток на изменения метаболизма.
Таблица 2. Сравнительная характеристика гемодинамики у пациентов с ОПН до и после ЭКД (M±m)
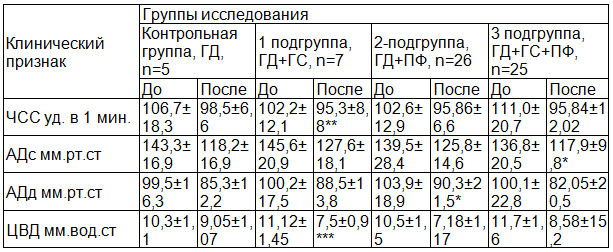
Результаты полученных данных биохимических изменений выявили, что при поступлении у пациентов 1 подгруппы с ХПН уровень мочевины был снижен всего на 4,09%, в то время как во 2 подгруппе повышение отмечено на 23,5%, а в 3 подгруппе – на 30,7%, в зависимости от аналогичных данных в контрольной группе. На данное время концентрация креатинина в крови отличалась довольно значительными результатами. Так в 1 подгруппе основной группы показатель креатинина составил повышение на 3,6%, во 2 подгруппе – на 9,3%, в 3 подгруппе – на 13,8% относительно аналогичных результатов в контрольной группе.
Электролитный обмен у пациентов с ХПН также претерпевал довольно значительные изменения, характеризующиеся подъемом уровня натрия на 3,6% во 2 подгруппе и на 10,2% в 3 подгруппе, хотя в 1 подгруппе данный показатель был несколько (на 8,3%) снижен в 1 подгруппе. Наиболее важно, что уровень калия в крови у всех пациентов был значительно повышен до осуществления ЭКД, не смотря на неоднократные сеансы хронодиализа (2 раза в неделю) и рационально программированного лечения. Так, если в 1 подгруппе основной группы у данных пациентов уровень калия был на 14,1% снижен, то во 2 подгруппе на 12,8%, а в 3 подгруппе – на 23,07%, выше аналогичного показателя контрольной группы. Данное состояние было обусловлено значительным ухудшением детоксикационных и электролитурических свойств, приведших к гомеостатическим изменениям.
Подтверждением этому явилось ухудшение фильтрационных и реабсорбционных свойств почек. Так, уровень КФ был довольно значительно снижен в обеих группах, но более выразителен у пациентов основной группы. Если в 1 подгруппе уровень КФ был снижен на 6,4%, то во 2 подгруппе – на 22,3%, тогда как в 3 подгруппе – на 38,6%, от результатов в контрольной группе. Несколько выше выявлены результаты КР у пациентов основной группы с ХПН до осуществления ЭКД. Если в 1 подгруппе уровень КР был повышен на 1,8%, то во 2 подгруппе – на 17,9%, тогда как в 3 подгруппе – на 28,8%, относительно аналога в контрольной группе.
Следовательно, изменения функционального состояния почечных функций у детей при ХПН претерпевают довольно значительные изменения, характеризующиеся высоким уровнем концентрации калия в крови, уменьшением уровня натрия, что в свою очередь определяет степень выраженности интоксикации.
Несомненно, что полученные результаты явились направительными для осуществления корригирующего лечения, предусматривающие коррекцию обменных, детоксикационных и функциональных расстройств организма. Не претендуя на оригинальность, но с учетом нарушений гомеостаза, были разработаны программы экстракорпоральной детоксикации, предусматривающие сочетанное применение известных методик, обладающих определенными положительными характеристиками.
Данные методы (ГД+ГС+ПФ) моделировались в зависимости от состояния пациентов, выраженности интоксикационного синдрома, нарушений деятельности жизненно важных органов. В связи с неудовлетворительностью детоксикационных механизмов проведением только сеанса гемодиализа, в основу комплексного лечения пациентов с ОПН и ХПН были введены комбинации ГД с ГС и ПФ.
В результате осуществления ЭКД была рассмотрена результативность предложенного лечения, эффективность сочетанных комбинаций элементов гравитационной хирургии. Несомненно, что в предусмотренной программе рационального лечения, помимо методов ЭКД, существенное место уделялось и коррекции обменных процессов, функциональных расстройств смежных органов, путем нивелирования их введением определенной группы препаратов, специальной диеты, методикой пульс-терапии (преднизолон), антибактериального лечения, коррекции иммунитета. Однако ЭКД занимала ведущие позиции в лечебном процессе, связанная с необходимостью удаления токсических метаболитов, губительно влияющих на гомеостаз в целом.
Получены значительные изменения ЧСС в постсорбционном периоде у пациентов контрольной группы, отмеченные снижением на 10,22%; в 1 подгруппе - на 3,02%, во 2 подгруппе – на 13,6%, в 3 подгруппе – на 9,7%. Одновременно с этим выявлено снижение данного показателя в 1 подгруппе на 0,92% , во 2 подгруппе – на 4,2%, в 3 подгруппе – на 0,36% относительно аналогичного показателя в контрольной группе.
Результативность АДс после проведенного лечения у пациентов с ОПН, также отмечена положительным уменьшением, когда в контрольной группе снижение достигнуто на 9,2%, в 1 подгруппе – на 15,4%, во 2 подгруппе – на 14,5%, в 3 подгруппе – на 6,30%. Относительно данных результатов в контрольной группе, в 1 подгруппе основной группы определено снижение АДс на 7,07%, во 2 подгруппе – на 7,30%, в 3 подгруппе – на 12,2%. Относительная стабилизация АДд в постсорбционном периоде у детей с ОПН определялась уменьшением на 14,9% в контрольной группе, на 20% - в 1 подгруппе, на 16,23% - во 2 подгруппе, на 10,8% в 3 подгруппе, относительно исходных значений.
Анализ проведенных исследований показал эффективность ЭКД, когда в 1 подгруппе уровень АДд был снижен на 5,9%, во 2 подгруппе – на 4,2%, на 12,1%, относительно аналогичных данных в контрольной группе. Изменения ЦВД также носили определенный характер, отмеченный снижением показателя в постсорбционном периоде у пациентов с ОПН. В контрольной группе после проведенной терапии отмечено уменьшение ЦВД на 10,45%, в 1 подгруппе – на 17,9%, во 2 подгруппе – на 25,7%, в 3 подгруппе - на 34,5%. Анализ сопоставимости полученных результатов выявил, что в 1 подгруппе пациентов основной группы, уменьшение ЦВД составило на 7,6%, во 2 подгруппе – на 18,5%, в 3 подгруппе – на 25,9%, от аналогичного результата в контрольной группе.
Таким образом, можно констатировать, что в постсорбционном периоде достигнуты положительные результаты гемодинамических расстройств, при применении ЭКД в наиболее тяжелой группе больных с ОПН.
Анализ результативности ЭКД показал, что в постсорбционном периоде у пациентов с ОПН значительно снижается интоксикационный синдром, обусловленный накоплением токсических продуктов в циркулирующей крови. Так уровень мочевины в контрольной группе пациентов с ОПН снизился после проведения ЭКД на 24,9%,в 1 подгруппе – на 58,4%, во 2 подгруппе – на 67,7%, в 3 подгруппе – на 58,8%. При сопоставлении эффективности ЭКД в исследуемых группах было выяснено, что уровень мочевины в 1 подгруппе основной группы пациентов с ОПН был снижен на 41,5%, во 2 подгруппе – на 21,4%, в 3 подгруппе – на 6,07%, относительно аналогичных результатов в контрольной группе.
Несомненно, что одновременно с этим в крови снижается и уровень креатинина, являющийся токсическим метаболитом, но вместе с тем проведен анализ результативности ЭКД, определивший, что в 1 подгруппе пациентов с ОПН уровень кратинина был снижен на 15,44%, во 2 группе – на 4,81%, в 3 подгруппе – на 3,37% относительно аналогичного показателя в контрольной группе.
При анализе эффективности методов ЭКД выявлено, что в 1 подгруппе снижение натрия достигло 4,22%, во 2 подгруппе – на 7,69%, в 3 подгруппе – на 32,08%, относительно аналогичных данных в контрольной группе.
Достаточно важным обстоятельством было снижение уровня калия после применение методик ЭКД у детей с ОПН. Так, в контрольной группе снижение данного электролита составило 26,6%, в 1 подгруппе – 18,18%, во 2 подгруппе – на 69,4%, в 3 подгруппе – на 72,1% относительно исходных результатов. Но вместе с тем снижение также достигнуто в 1 подгруппе на 18,18%, во 2 подгруппе – на 21,21%, в 3 подгруппе – на 12,12% относительно контрольных значений данного электролита.
Следовательно, сочетанное применение методик ЭКД определяется эффективным устранением интоксикационного синдрома с достаточно эффективным устранением из тока крови токсических метаболитов.
Рассматривая влияние методов ЭКД на восстановление функциональных расстройств почек, можно отметить, что в постсорбционном периоде уровень КФ значительно восстанавливается. Так в контрольной группе КФ повышается после сеанса ЭКД на 40,57%, в 1 подгруппе – на 58,34%, во 2 подгруппе – на 73,6%, в 3 подгруппе – на 87,13% от исходных значений. При сопоставлении эффективности ЭКД было отмечено, что относительно данных в контрольной группе у пациентов 1 подгруппы основной группы с ОПН уровень КФ снижен был на 5,3%, во 2 подгруппе – на 4,12%, на 18,32% - в 3 подгруппе.
Отличительными были показатели КР в постсорбционном периоде, когда в контрольной группе уровень восстановления данного показателя составил 103,7%, в 1 подгруппе - 131,23%, во 2 подгруппе – 88,2%, в 3 подгруппе – 58,1% относительно исходных значений. При выяснении эффективности методик ЭКД было установлено, что в 1 погруппе повышение уровня КР составил 15,6%, во 2 подгруппе – 8,32%, в 3 подгруппе – было равноценным в сравнении значений аналогичного показателя в контрольной группе.
На основании полученных результатов можно констатировать, что сочетанные методы ЭКД определенно эффективнее только сеансов ГД у пациентов с ОПН.
Основная часть исследований была проведена у пациентов с ХПН, длительно находящихся на хронодиализе. Именно данная категория пациентов привлекала свое внимание выраженностью интокискационного синдрома, расстройствами дыхательной, сердечно-сосудистой системы, метаболическими сдвигами гомеостаза.
Изучение изменений уровня ЧСС в постсорбционном периоде ознаменовалось снижением частоты в контрольной группе на 7,6%, в 1 подгруппе основной группы пациентов с ХПН – на 6,75%, во 2 подгруппе – на 6,62%, в 3 подгруппе – на 13,65%, относительно исходных результатов. Рассматривая эффективность методов ЭКД было определено, что снижение ЧСС в 1 подгруппе составило 3,2%, во 2 подгруппе – 2,6%, в 3 подгруппе – 2,7% относительно аналогичного показателя в контрольной группе. Выявлено снижение АДс, когда в контрольной группе оно составило 17,5%, в 1 подгруппе – 12,36%, во 2 подгруппе – 8,8%, в 3 подгруппе – 13,8% от исходных результатов. Сопоставление эффективности определило, что в 1 подгруппе пациентов основной группы с ХПН АДс снижено на 7,9%, во 2 подгруппе – на 6,42%, в 3 подгруппе – на 0,25%, от контрольных значений. Одновременно с этим выявлено снижение и АДд, когда в контрольной группе показатель снизился на 14,27%, в 1 подгруппе – на 11,67%, во 2 подгруппе – на 13,68%, в 3 подгруппе – на 18,03%, относительно результатов до осуществления ЭКД. Эффективность сорбционных методов характеризовалась повышением АДд в 1 подгруппе на 3,75%, во 2 подгруппе – на 5,86%, в 3 подгруппе – снижением на 3,8%, от результатов в контрольной группе.
Результативность ЦВД в постсорбционном периоде ознаменовалась снижение показателя в контрольной группе на 12,1%, в 1 подгруппе – на 32,5%, во 2 подгруппе- на 31,6%, в 3 подгруппе – на 26,6% от исходных значений. Сопоставление эффективности методов ЭКД определило, что уровень ЦВД у пациентов с ХПН в 1 подгруппе снизился на 17,21%, во 2 подгруппе – на 20,66%, в 3 подгруппе – на 5,19%, от результатов в контрольной группе.
Таким образом, можно утверждать, что сочетание сорбционных методов в основной группе пациентов весьма эффективно влияет на регуляцию гемодинамических расстройств, в зависимости от моногемодиализной терапии.
Изучение изменений метаболических функций в постсорбционном периоде указывало на содержательную эффективность применения сочетанных методов ЭКД у пациентов с ХПН. Так, в контрольной группе уменьшение уровня мочевины составило 34,47%, в 1 подгруппе – 45,9%, во 2 подгруппе – 43,37%, в 3 группе – 43,86% от исходных значений. При выяснении уровня эффективности методик ЭКД было определено, что в 1 подгруппе уровень мочевины был снижен на 20,83%, во 2 подгруппе – на 6,77%, в 3 подгруппе – на 11,97% относительно аналогичных результатов в контрольной группе.
Вместе с тем, уровень креатинина в крови также имел тенденцию к снижению, если в контрольной группе оно составило 40,4%, то 1 подгруппе – 51,9%, во 2 подгруппе – 50,1%, в 3 подгруппе – 94,9%. Эффективность сопоставления методов ЭКД определило снижение кретинина в 1 подгруппе на 15,44%, во 2 подгруппе – на 4,8% в 3 подгруппе – на 3,37%, от аналогичного показателя в контрольной группе.
Уровень натрия у пациентов с ХПН в постсорбционном периоде ознаменовался уменьшением на 7,4% в контрольной группе, на 10,28% в 1 подгруппе, на 26,2% во 2 подгруппе, на 32,08% в 3 подгруппе, от исходных значений. Качественность сорбционных методов была определена снижением натрия в крови на 4,2% в 1 подгруппе, на 7,6% во 2 подгруппе, на 5,2% в 3 подгруппе относительно данного показателя в контрольной группе.
Изменения уровня калия в крови также имели тенденцию к снижению в постсорбционный период, в контрольной группе – на 26,6%, в 1 подгруппе – на 59,09%, во 2 подгруппе – на 69,04%, в 3 подгруппе – на 72,11% от исходных значений. Сорбционная эффективность определила снижение уровня калия в крови у детей 1 подгруппы на 18,18%, во 2 подгруппе – на 21,21%, в 3 подгруппе – на 12,12% от аналогичных данных в контрольной группе.
Реализация сочетанных методов ЭКД у пациентов с ХПН утвердительно свидетельствовало о повышении уровня КФ, в контрольной группе на 40,5%, в 1 подгруппе – на 58,34%, во 2 подгруппе – на 73,05%, в 3 подгруппе – на 87,13% от исходных значений. Сорбционная эффективность определила снижение уровня КФ в подгруппе на 5,38%, во 2 подгруппе – на 4,1%, в 3 подгруппе – на 18,32%, относительно данного показателя в контрольной группе.
В свою очередь, величина КР в постсорбционный период возрастала, в контрольной группе на 103,7%, в 1 подгруппе - на 131, 23%,во 2 подгруппе - на 88,22%, в 3 подгруппе – на 58,08% от исходных значений. Эффективность сорбционных методов отразилась в повышении КР в 1 подгруппе на 15,61%, во 2 подгруппе - на 8,92%, тогда как в 3 подгруппе значение совпало с таким же результатом в контрольной группе.
Заключение. Влияние сорбционных методов детоксикации у пациентов с ОПН и ХПН имеет значительное преимущество перед сеансами моногемодиализа. Корригирующее влияние комплексной терапии сказывается на восстановлении органных функций, снижении интоксикационного синдрома, улучшении клинического состояния пациентов. Несомненно, что методы ЭКД имеют определенную направленность и применение их возможно у детей с некоррегируемыми состояниями только сеансами гемодиализа. Разработанные методики показали существенные положительные сдвиги на уровне метаболического обмена, снижении интоксикации за счет прогрессивного удаления продуктов остаточного обмена, калия, и других метаболитов. Принимая во внимание влияние на организм каждой методики ЭКД, реализуя их возможности, было обращено внимание на эффективность методик в группе наиболее тяжелых пациентов с ОПН и ХПН. Таким образом, сочетанные методы ЭКД являются неотъемлемой частью комплексной терапии пациентов с ОПН и ХПН и могут быть рекомендованы для лечения данной категории больных.
