Введение. Установлено [3, 6, 8, 12], что неблагоприятный акушерский анамнез, пренатальный, перинатальный, постнатальный периоды и раннего детского возраста способствуют накоплению факторов риска в преморбидном фоне [3, 5, 6, 13] и развитию у детей различных заболеваний. Кроме того, наличие нескольких факторов риска может не только резко ухудшить состояние здоровья ребенка, но и критически осложнить течение заболевания [1, 6, 7, 11].
Значимость преморбидного фона выявлена у детей при острой респираторно-вирусной инфекции [8] и отмечено, что худшее состояние наблюдается у больных с вирусной диареей при отягощенном преморбидном состоянии [6]. При комплексной оценке состояния здоровья и медико-социального статуса семей у детей с наследственной отягощенностью по гипертонической болезни [9] выявлены такие факторы риска, как курение родителей, низкая двигательная активность, наследственная отягощенность по эрготропным заболеваниям: ишемическая болезнь сердца, сахарный диабет, инфаркт миокарда, нейроциркуляторная дистония.
У матерей этой группы отмечена наибольшая частота патологии беременности и родов, у детей часто наблюдались острые инфекционные заболевания на 1-м году жизни и выявлялись хронические заболевания. При этом их родители имели более высокий образовательный уровень и более интенсивный уровень информационных нагрузок (интернет, телевидение).
В целом проведенное исследование [9] свидетельствует о необходимости разработки профилактических программ на семейном уровне при обнаружении артериальной гипертензии и ее факторов риска хотя бы у одного члена семьи. Доказано [5], что у детей с затяжным течением обструктивного бронхита выздоровление затягивается при наличии аллергологического анамнеза и на фоне анемии. По мнению авторов [5] для оценки генеза заболевания и оценки состояния ребенка на начальном этапе заболевания важно использовать интегральные гематологические показатели без применения специальных исследований.
Установлена роль преморбидного фона [3] в формировании фенотипа астмы у детей, страдающих бронхиальной астмой. Дети, рожденные в семьях с нарушениями репродуктивной системы [4], имели аномалии развития, врожденные пороки. Изучен [8] преморбидный фон у детей с рецидивирующими и хроническими заболеваниями бронхолегочной системы и отмечено, что к этим болезням приводят пассивное курение, асфиксия в родах, острая респираторно-вирусная инфекция и перенесенный бронхит в неонатальном периоде.
Отмечено неблагоприятное влияние факторов преморбидного фона [10] на функциональную активность фагоцитов у детей, больных пневмонией, у которых заболевание протекало на фоне железодефицитной анемии легкой и средней степени тяжести, рахита, гипотрофии 1-2 степени и аллергического диатеза в виде аллергодерматита. Полученные результаты позволяют авторам утверждать о негативном влиянии сопутствующей фоновой патологии на функциональную деятельность фагоцитов крови и, как следствие, на клиническое течение острой и затяжной пневмонии.
При исследовании [12] вредного пренатального и постнатального воздействия табачного дыма на организм детей было установлено увеличение частоты развития у них бронхиальной астмы и хронического бронхита. Такой подход к изучению преморбидного фона у детей требует осуществления раннего формирования групп риска и проведения своевременной профилактики с целью предупреждения у них не только развития заболеваний, но и связанных с ними неотложных состояний.
Целью исследования стало оценить частоту и характер факторов риска преморбидного фона в структуре неотложных состояний у детей при различных заболеваниях.
Материал и методы исследования. Обследовано 142 ребенка (мальчиков - 92, девочек - 50 , средний возраст 5,25 года) в отделении анестезиологии и детской реанимации Тверской областной детской клинической больницы. Они были распределены на 3 группы, в первую группу вошел 51 (мальчиков - 35, девочек - 26, средний возраст 6,1 года) больной с верифицированной тяжелой и крайне тяжелой внебольничной пневмонией, во вторую группу - 51 (мальчиков - 32, девочек - 19, средний возраст 4,8 года) пациент с различной травмой, в третью группу включили 40 (мальчиков - 35, девочек - 5, средний возраст 6,45 года) детей с геморрагическим синдромом, из них 19 больных тромбоцитопенической пурпурой и 21 - гемофилией. Критериями не включения в исследование было наличие сопутствующей патологии. Все пациенты получали показанную лекарственную терапию в зависимости от заболевания и тяжести состояния.
Для характеристики преморбидного фона детей использовали специальную анкету-опросник. В нее вошли данные акушерского анамнеза (беременность по счету, угроза прерывания, гестоз 1-й и 2-й половины беременности) матери пациента и ее соматического анамнеза (наличие анемии, острой респираторно-вирусной инфекции, пиелонефрита во время беременности). В анкету были включены вопросы, характеризующие родовой период (какие роды являлись по счету, срочные роды, стремительные роды, естественным путем или путем кесарева сечения), а также данные перинатального периода детей (показатели массы тела и роста ребенка при рождении, наличие задержки и аномалии внутриутробного развития плода), данные периода грудного возраста и раннего детства (естественное, смешанное или искусственное вскармливание, наличие аллергических реакций на продукты питания и медикаменты).
Статистическую обработку проводили с использованием пакета программы «StatSoft Statistica versio 6.0», «Biostat». Данные представлены в виде М (средняя величина)±SD (стандартное отклонение). Нормальность распределения оценивали по критерию Шапиро-Уилка. В зависимости от нормальности распределения при сравнении количественных показателей применяли t-критерий Стъюдента, критерий Вилкоксона, χ2 [2].
Результаты и их обсуждение. Анализ акушерского анамнеза у матерей в целом показал, что от первой беременности родился 51 (35,9%) ребенок, от второй - 67 (47,2%) и от третьей - 24 (16,9%). При этом выявлено, что в первой группе пациентов (51) от первой беременности родились 12 (23,5%) детей, от второй - 24 (47,1%), от третьей - 15 (29,4%), во второй группе больных (51) соответственно 33 (64,7%), 13 (25,5%), 5 (9,8%), в третьей группе (40) - 6 (15%), 30 (75%), 4 (10%). Таким образом, наибольшее количество детей, рожденных от 1-й беременности, находилось в группе больных с травмами, от 2-й беременности в группе детей с геморрагическим синдромом, от 3-й беременности - в группе детей с пневмонией.
Факторы риска акушерского и соматического анамнеза у матерей представлены в табл. 1. Отмечено, что угроза прерывания беременности не наблюдалась у матерей 1-й группы и ее частота не различалась у пациентов 2-й и 3-й группы.
Гестоз 1-й половины беременности в 1-й группе отмечался у 1/3 матерей, во 2-й и 3-й группе его частота выявления не различалась и наблюдалась более чем у половины матерей.
Гестоз 2-й половины беременности выявляли существенно реже, чем гестоз 1-й половины и чаще в 3-й группе пациентов, чем в 1-й и 2-й.
Анализ соматического анамнеза матери показал, что острую респираторно-вирусную инфекцию во время беременности чаще переносили матери 2-й группы, чем 1-й, и наиболее часто матери 3-й группы.
Анемия беременных регистрировалась чаще у матерей 2-й группы, чем в 1-й и наиболее часто в 3-й группе, по отношению ко 2-й и 1-й группе.
Частота пиелонефрита беременных в 1-й, 2-й и 3-й группе статистически значимо не различалась.
Анализ факторов риска у детей в перинатальном периоде представлен в табл. 2. Установлено, что аномалии и задержка внутриутробного развития преимущественно наблюдались в 1-й группе пациентов. Во 2-й группе таких больных не было вовсе. В 3-й группе аномалии и задержка внутриутробного развития выявлены в 3-х случаях, что было меньше, чем в 1-й группе.
Отмечено, что пациенты 1-й и 2-й группы одинаково часто получали искусственное и смешанное вскармливание и составляли менее половины от числа всех детей (18,0%). В 3-й группе искусственное и смешанное вскармливание получали 80,0% детей.
Частота аллергических реакций статистически значимо не различалась, при этом наблюдалась тенденция к их повышению, так во 2-й группе они наблюдались чаще, чем в 1-й группе и в 3-й группе чаще, чем во 2-й.
Таблица 1. Факторы риска акушерского и соматического анамнеза у матерей пациентов с ургентными состояниями, абс., %
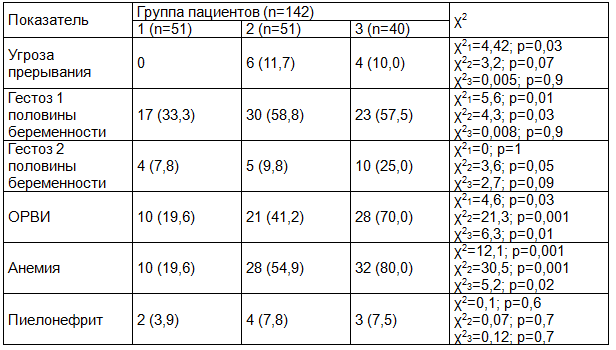
Примечание: здесь и далее χ21 - статистически значимое различие между первой и второй группами, χ22 - статистически значимое различие между первой и третьей группами χ23 - статистически значимое различие между второй и третьей группами больных неотложными состояниями, ОРВИ - острое респираторно-вирусное заболевание.
Таблица 2. Факторы риска перинатального и раннего детского периода у пациентов с неотложными состояниями, абс., %
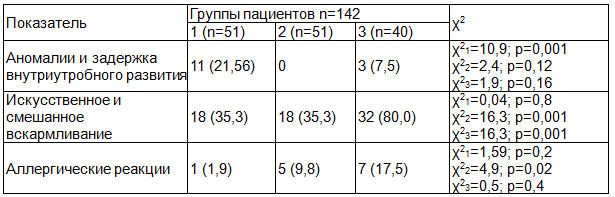
Полученные результаты показали, что все факторы преморбидного фона у пациентов 1-й, 2-й и 3-й группы имели различную частоту и сочетание. Обнаружено, что переносили пневмонию почти все дети, рожденные от третьей беременности. Установлено, что у матерей в этой группе пациентов среди выявленных факторов на первом месте находился гестоз 1-й половины беременности (33,3%), на втором месте - острое респираторно-вирусная инфекция (10,0%) и анемия беременных (10,0%). Среди факторов риска перинатального периода отмечались аномалии и задержка внутриутробного развития детей (21,56%), среди факторов раннего детского периода частота искусственного и смешанного вскармливания составила (35,5%). Аллергические реакции были редкими.
Большинство детей с травмами были рождены от первой беременности. У матерей этих больных на первом месте стоял гестоз 1-й половины беременности (58,8%), на втором месте - анемия беременных (54,9%), на третьем месте - острые респираторно-вирусные заболевания - (41,2%). Факторы риска перинатального периода отсутствовали. Среди факторов раннего детского периода частота искусственного и смешанного вскармливания составила 35,5%. Аллергические реакции выявлялись у 9,8% от числа всех детей.
Дети с геморрагическим синдромом в основном были рождены от второй беременности. У матерей этих пациентов среди выявленных факторов на первом месте находилась анемия беременных (80,0%), на втором месте - острая респираторно-вирусная инфекция (70,0%), на третьем месте - гестоз 1-й половины беременности (57,5%). Факторы риска перинатального периода составили всего 7,5% от числа всех детей. Среди факторов раннего детского периода частота искусственного и смешанного вскармливания составила 80,0%. Аллергические реакции выявлялись у 17,5% от числа всех детей.
Можно полагать, что факторы акушерского и соматического анамнеза оказывают влияние на преморбидный фон детей и способствуют появлению различных заболеваний с развитием критических состояний.
Из числа факторов риска акушерского и соматического анамнеза у матерей были выделены гестоз 1-й половины беременности, анемия и острые респираторно-вирусные заболевания. Их сочетание у матерей первой группы было наиболее редким и составило 0-1 фактор, у матерей 2-й группы они отмечались чаще и включали 1-2 фактора, наиболее распространено их сочетание было у матерей 3-й группы и составило 3-4 фактора. Из перинатальных факторов и раннего детского возраста у детей в 1-й группе отмечался 0-1 фактор, во 2-й группе - 0-1 фактор, в 3-й группе - 1-2 фактора.
Полученные результаты позволяют высказать предположение, что у детей в структуре неотложных состояний при заболеваниях воспалительного и невоспалительного генеза изученные факторы оказывают влияние на преморбидный фон и являются факторами риска для здоровья детей. Все это позволяет, как можно раньше, сразу после рождения, включать детей с аномалиями и задержкой внутриутробного развития, родившихся от третьей беременности и от матерей перенесших гестоз 1-й половины, в группу риска воспалительных заболеваний бронхолегочной системы и проводить раннюю профилактику. В группу риска травматических повреждений включать детей, родившихся от первой беременности, находившихся на искусственном и смешанном вскармливании, матери которых перенесли гестоз 1-й половины беременности и анемию. В группу риска геморрагических кровотечений (тромбоцитопенической пурпуры) относить детей, родившихся от второй беременности, получающих искусственное и смешанное вскармливание, имеющих частые аллергические реакции в анамнезе, матери которых во время беременности переносили анемию, острые респираторно-вирусные инфекции и гестоз 1-й половины.
Заключение. Проведение стратификации факторов преморбидного фона в структуре неотложных состояний у пациентов установило, что сочетание нескольких факторов акушерского, соматического анамнеза матери, перинатального и раннего детского возраста способствуют росту патологии у детей. Изученные факторы риска преморбидного фона необходимо учитывать на этапе поликлинического наблюдения за детьми, при разработке профилактических мер и формировании групп риска развития пневмонии, травм и тромбоцитопенической пурпуры у детей. В этом направлении необходимы дальнейшие исследования.
