Актуальность. Остеохондропатия (болезнь Легг-Кальве-Пертеса) головки бедренной кости относится к числу распространенных заболеваний и составляет 0,17-1,9% в общей структуре ортопедической патологии, среди патологии тазобедренного сустава у детей она составляет 25-30%. По нашим наблюдениям за последние 10 лет данная патология составляла 5,6% среди детей, пролеченных в стационарных условиях. Распространенность болезни Пертеса в настоящее время имеет тенденцию роста (Вишняков А.Е., 2006; Щекин О.В., Коломейчук А.В., 2011; Рубашкин С.А., Сертакова А.В. и др., 2013). Успех и эффективность лечения болезни Пертеса во многом зависит от своевременной диагностики. Если не диагностировать и не лечить данную патологию на ранней стадии, болезнь приводит больного к тяжелой инвалидности. Лечение болезни Пертеса до настоящего времени остается нерешенной проблемой. Используемые консервативные методы лечения не всегда дают желаемые результаты, несмотря на длительные сроки лечения (от 3 до 5 лет), у 40-80% больных процесс заканчивается развитием деформации головки бедренной кости и в конечном итоге коксартрозом.
В связи с этим, в последние годы наблюдается четкая тенденция к применению хирургических методов лечения данной патологии, в частности реконструктивно-восстановительных внесуставных вмешательств (Герасименко М.А., Белецкий А.В., 2004; Барсуков Д.Б., Камоско М.М., 2014; Лысиков В.А., 2017).
Однако до настоящего времени существуют противоречивые взгляды относительно эффективности данных методов операции.
Цель работы. Оценить эффективность применяемых на практике реконструктивно-восстановительных внесуставных остеотомий тазобедренного сустава при болезни Пертеса.
Материалы и методы. В отделениях ортопедии областного медицинского многопрофильного детского центра и детской ортопедии областной больницы ортопедии и последствий травм в период с 2008 по 2017 гг. 252 больным детям с болезнью Пертеса в возрасте от 5 до 14 лет выполнены внесуставные корригирующие остеотомии в проксимальном отделе бедренной кости и надвертлужной области костей таза.
При этом были произведены следующие виды остеотомий: деторсионно-варизирующая у 121 (48%) больных, деторсионно-вальгизирующая у 19 (7,6%) больных. Задне-ротационная остеотомия бедра - у 70 (27,8%) больных, торсионная остеотомия в сочетании с остеотомией таза по Salter - y 42 (16,6%) пациентов. Пациенты подверглись хирургическому лечению на разных стадиях заболевания, причём на стадии импрессионного перелома было оперировано 12 (4,8%), фрагментации – 184 (73%), восстановления – 44 (17,4%) и в исходе – 12 (4,8%) пациентов. Из выше указанного видно, что большинство больных прооперированы на поздних стадиях болезни.
Мальчиков было 196 (78%), девочек-56 (22%). По возрасту пациенты распределены следующим образом: от 5 до 7 лет 102 (40,5%), от 8 до 11 лет 105 (41,7%) и 45 (17,8%)- от 12 до 14 лет. Перед операцией проводилось обследование, включающее анализ субъективных, объективных, рентгенологических признаков, данных компьютерной томографии (КТ). Наши пациенты в основном, довольно часто обрашались за помощью уже при развернутой клинико-рентгенологической картине заболевания с признаками неблагоприятного течения патологии (больше 55% от общего числа больных), т.е., 75-100% площади покровного хряща головки бедра были некротизированы.
Первым проявлением заболевания являлись боли в тазобедренном, коленном суставе, иногда в паховой области, во всей нижней конечности и хромота. Эти два симптома были в разной степени выражены у всех наших больных.
Всем больным проводилась рентгенография тазобедренного сустава в передне-задней проекции, в положении Лауэнштейна, а также с отведением и приведением бедра. При изучении рентгенограмм обращали внимание на размер суставной щели, состояние большого вертела, головки бедра, наличие патологической антеверсии, локализации и размеры некротического очага, а также взаимоотношение головки бедра с суставной впадиной.
Основными задачами использованных нами реконструктивных внесуставных вмешательств являлись: выведение из-под нагрузки некротического очага, коррекция шеечно-диафизарного угла (до 115-120°), устранение избыточной антеторсии (до 5-8°), снижение внутрисуставного давления посредством внесуставных декомпрессирующих операций (варизация проксимального отдела бедра, дезинсерция приводящих мышц, рассечение сухожилия m.iliopsoas и др.).
После операции проводилась иммобилизация нижних конечностей на протяжении 1,5 месяцев полуторной тазобедренной гипсовой повязкой.
Параллельно с этим больные получали медикаментозное лечение и курсы физиотерапевтических процедур.
Результаты. Проведена оценка отдаленных результатов выполненных оперативных вмешательств в сроки 5-10 лет у 184 (73%) больных, по трех бальной шкале: хорошие результаты были отмечены у 146 (79,4%), удовлетворительные у 28 (15,2%), неудовлетворительные у 10 (5,4%) пациентов.
У больных с хорошими результатами жалоб нет, они ходят правильно, у них во всех плоскостях движения в тазобедренном суставе в полном объеме, длина обоих ног одинаковая. На рентгенографии сферичность головки бедра восстановлена, шеечно-диафизарный угол с обеих сторон одинаковый. Им была произведена в основном заднее-ротационная остеотомия и подвертельная деротационная остеотомия в комбинации с остеотомией таза по Salter. Задняя ротационная остеотомия позволяет изменить пространственное положение головки и шейки бедра в трех плоскостях, с их помощью возможно восстановление нормальных соотношений в тазобедренном суставе и конгруэнтности суставных поверхностей, выведение из-под нагрузки патологического сектора головки бедра, кроме этого суставная капсула «раскручиваясь» не нарушает кровоснабжения. Кроме этого в основе восстановления сферичности головки бедра лежит процесс перманентного матричного моделирования, который реализуется благодаря принципу «охвата» (Соколовский О.А., Деменцов А.Б., Белецкий А.В., Бродко Г.А., 2009).
Приводим пример. Больной Х.О., 7 лет поступил в отделение детской ортопедии с жалобами на боли в тазобедренном и коленном суставе. Слегка хромает на левую ногу. Клинически: движения в сагиттальной плоскости выполняются, но при этом чувствуется боль. Ротационные движения и отведение несколько ограничены. Левая нижняя конечность укорочена на 1,0 см за счет бедренного компонента.
Рентгенологически: импрессионный перелом головки бедра, инконгруэнтность суставных поверхностей, децентрация головки бедра (рис. 1,а; 1,б; 1,в). 30.11.2012 г. выполнена задняя ротационная остеотомия бедра с поворотом проксимального фрагмента на 70°, остеотомия подвздошной кости по Соколовскому. Головка бедра центрирована, конгруэнтность суставных поверхностей восстановлена. Угол Виберга увеличился с 25° до 34°, эпифизарный коэффициент составил 100 против 68 до операции, коэффициент «впадина-головка» - 98 против 89 (рис. 2). При контрольном осмотре 14.03.2019 г. - жалоб нет, походка нормальная, объем движений восстановлен. Длина ног одинаковая. Рентгенологически: достигнутые после остеотомии соотношения в суставе сохранены. Головка бедренной кости правильной формы, высота суставной щели оперированного и здорового тазобедренного сустава одинаковая. Формирование верхнего и нижнего контура шейки завершена (рис. 3). Состояние сустава оценено как хорошее.
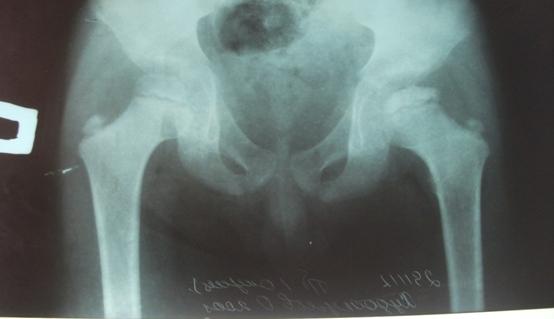
Рис. 1а. Больной Х.О., 7 лет. Рентгенография в прямой проекции.
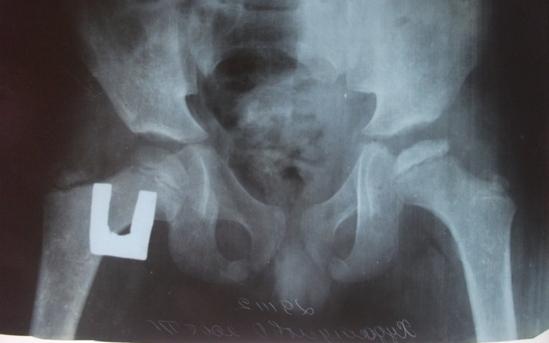
Рис. 1б. Больной Х.О., 7 лет. Рентгенография с отведением и внутренней ротацией нижних конечностей.
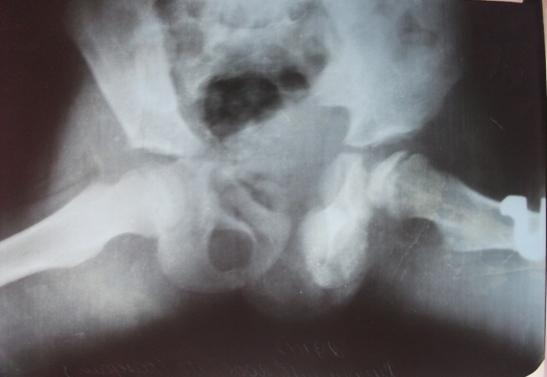
Рис. 1в. Больной Х.О., 7 лет. Рентгенография в положении Лауэнштейна.
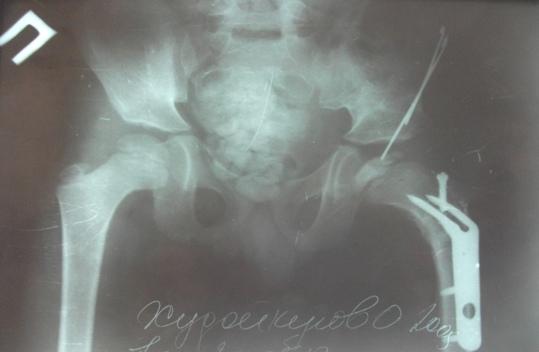
Рис. 2. Больной Х.О., 7 лет. Рентгенография через 3 месяца после операции.
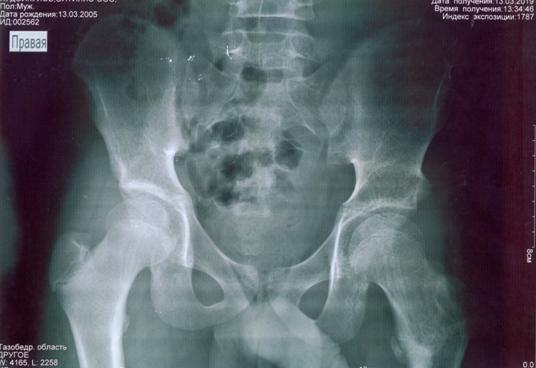
Рис. 3. Больной Х.О., 14 лет. Рентгенография в прямой проекции. Отдаленный результат через 7 лет после операции.
Больные с удовлетворительными результатами жаловались на боли к концу дня, при перегрузке на оперированную ногу. Ходят они правильно, движения в сагиттальной плоскости в полном объеме. Абдукция бедра ограничена на 15-20°. На рентгенографии головка бедра несколько расширена, у многих из них отмечаются признаки коксартроза 1 степени.
У этих больных в основном до операции диагностирована болезнь Пертеса в стадии фрагментации. Им была произведена только деторсионная остеотомия.
Пациенты с неудовлетворительными результатами жаловались на постоянные боли при ходьбе, они в разной степени хромают. Оперированная нога укорочена на 1,5-2 см, в основном за счет бедра. Движения в сагиттальной плоскости не ограничены, абдукция бедра ограничена в пределах 20-30°, а также ограничены в разной степени ротационные движения.
На рентгенографии головка бедра деформирована, отмечается подвывых головки. Наблюдаются в разной степени признаки коксартроза. Этим больным с неблагоприятным течением заболевания была применена только подвертельная деторсионная-вальгизирующая остеотомия.
Выводы:
- Болезнь Пертеса довольно распространенное заболевание. По нашим наблюдением данная патология составляет 5,6% среди детей с ортопедическими заболеваниями пролеченных стационарных условиях.
- Правильно выбранная по показаниям внесуставная корригирующая остеотомия является эффективным (по нашим наблюдениям 79,4%) хирургическим методом лечение остеоходропатии головки бедра у детей.
- При неблагоприятном течении остеоходропатии головки бедра, целесообразно внесуставную подвертельную остеотомию применять в сочетании с остеотомией костей таза по Солтеру.
