Введение. Исследователи разных стран свидетельствуют, что за последние десятилетия отмечается увеличение количества затяжных и резистентных к терапии депрессивных состояний [2, 3, 6, 12, 13]. Диагностические подходы к распознаванию депрессивных расстройств (ДР) в течение ряда лет претерпевали определенную эволюцию от описания феномена как малодифференцированного переживания депрессивного спектра к представлениям о депрессивном состоянии как взаимосвязанном симптомокомплексе и синдроме с основными для состояния симптомами (облигатными) и второстепенными (факультативными), придающими индивидуальную или нозологическую специфичность депрессивным нарушениям, привносящими определенную клиническую атипичность расстройствам депрессивного спектра [1, 5, 11].
Изучение депрессивных расстройств концентрировалось до недавнего времени на исследовании симптомов, описывающих клиническую картину гипотимного состояния вне соотношения с нормотимией, в рамках продуктивной депрессивной симптоматики, фрагментируя нарушения бимодальной по своей природе эмоционально-аффективной сферы и практически оставляя без должного рассмотрения и функционально-психопатологической оценки сопутствующие депрессии расстройства, каким, в частности, является апатия. Однако ряд исследователей все больше внимания уделяет апатическим расстройствам в структуре депрессии, хотя место и роль апатии в структуре депрессии, ее взаимосвязь с другими проявлениями депрессивного синдрома оценивается неоднозначно [1, 8, 11, 13, 16].
Различные подходы к феноменологическому и психопатологическому пониманию апатии затрудняют четкое определение ее границ в картине депрессий, дифференциации от других сходных по клиническим проявлениям состояний [3]. Исходя из типологии депрессий, основанной на концепции модальности аффекта, апатию рассматривают как один из компонентов депрессивного аффекта [1]. С точки зрения Смулевича А.Б., апатию следует относить к негативным расстройствам депрессивного спектра, в то время как некоторые исследователи предлагают разделять апатию и депрессию [9, 10]. Имеются указания на значение апатии в формировании затяжных резистентных депрессий в процессе психофармакотерапии [7, 11].
Трудности диагностики, прогностической оценки депрессий с апатическими включениями, определяют необходимость изучения роли апатии в структуре депрессии, поскольку такого рода исследования актуальны для совершенствования диагностики и типологии депрессивных расстройств, подходов к оптимизации и повышению эффективности лечебно-реабилитационных мероприятий для изучения связи между депрессивными состояниями и социально-психической адаптацией больных.
Цель работы - анализ клинической картины депрессий, включающих апатические расстройства, и выявление факторов, влияющих на выраженность апатии у больных депрессивными расстройствами.
Материалы и методы. Исследование проведено на базе клинического отделения аффективной патологии Московского НИИ психиатрии МЗ РФ. Основным методом исследования был клинико-психопатологический. Использовали стандартизированные психометрические шкалы: оценки депрессии Монтомери-Асберга, оценки депрессии Гамильтона.
Анализ течения заболевания с использованием данных субъективного и объективного анамнеза позволил выявить закономерности формирования и динамики депрессий с апатическим аффектом. Дифференцированный клинико-психопатологический анализ проводили на примере изучаемой фазы при этом учитывали характер ведущего депрессивного аффекта [1], гармоничность депрессивной триады (соответствие выраженности основных элементов депрессивной триады: идеаторного, моторного и аффективного компонентов) [4, 14].
Обследовано 100 больных (41 мужчин и 59 женщин). Основным критерием отбора больных являлось наличие апатических расстройств в структуре депрессии при этом в исследование были включены больные, состояние которых соответствовало критериям МКБ-10 [8] для:
F 31.3 Биполярное аффективное расстройство. Депрессивный эпизод.
F 32 Депрессивный эпизод.
F 33 Рекуррентное депрессивное расстройство.
F 34 Хроническое аффективное расстройство.
Исключались варианты депрессии психотического уровня, а также сочетание депрессивного расстройства с шизофреническим процессом, органическим поражением ЦНС, хроническим алкоголизмом, токсикоманией или обострением соматических заболеваний.
Статистический анализ проводили с помощью программы «Статистика 6,0». На заключительном этапе работы был проведен корреляционный анализ – определение ранговых корреляций Спирмена для оценки взаимосвязи клинических психопатологических признаков и выраженностью проявлений апатии.
Результаты исследования. Согласно данным большинства авторов, в клинической практике апатия, тоска и тревога находятся в динамической связи, имеют различную степень выраженности, но, как правило, на определенном отрезке времени один из компонентов преобладает [1, 5, 12].
Максимальный возраст составил 71 год, минимальный 17 лет. В исследуемой выборке преобладали женщины (59%). Средний возраст больных женщин был выше среднего возраста больных мужчин (38,4 и 32,0 года соответственно). Наибольшее количество наблюдений приходилось на возрастную группу от 17 до 30 лет, как у мужчин, так и у женщин. Следующая по количеству больных возрастная группа – от 41 до 50 лет – была выделена среди женщин. Таким образом, две трети наблюдений составили мужчины и женщины в возрасте до 30 лет и женщины в возрасте от 41 до 50 лет.
Анализ социально-демографических характеристик больных свидетельствовал, что более половины пациентов (58%) состояло в устойчивых партнерских отношениях (брак, гражданский брак), 55% имели детей. При этом на содержании (пенсия или на иждивении) находились 56%, группа инвалидности была только у 10%. Следует отметить высокий уровень образования – высшее и неоконченное высшее имели 70% пациентов, достаточно высокий социальный статус – 46 % служащих.
Согласно критериям МКБ-10 состояние 10 больных оценивалось как биполярное аффективное расстройство, депрессивный эпизод (F 31.3), у 23 человек – депрессивный эпизод (F 32), у 67 – рекуррентное депрессивное расстройство (F 33).
Значительная часть наблюдавшихся депрессий начиналась в молодом возрасте: 49% заболели до 30 лет и еще 21% – в возрасте до 40 лет. 37 больных поступили в стационар впервые, 29 однократно госпитализировались, 14 – дважды, 20 – более трех раз.
Длительность заболевания на момент обследования составляла в среднем 40,9±10,0 месяцев, максимальная продолжительность – 198 месяцев (16,5 лет), минимальная – 3 месяца. Наибольшая продолжительность депрессивного расстройства отмечена у пациентов старших возрастных групп: 4,6 лет – в возрастной группе от 31 до 40 лет и 3,8 года в возрастной группе от 41 до 50 лет, 3,9 года – в возрастной группе старше 50.
Количество госпитализаций и количество перенесенных эпизодов во всех возрастных группах различались. В большинстве возрастных групп количество депрессивных эпизодов было больше числа госпитализаций. Лишь у пациентов старше 50 лет почти каждый эпизод приводил в стационар.
Наибольшая длительность эпизода была характерна для пациентов старше 50 (5,1 месяц), а также в возрастной группе от 21 до 25 лет (4,8 месяца).
На основании анамнестических данных оценивали наследственную отягощенность психическими и соматическими расстройствами у пациентов. Для этого информацию о состоянии здоровья трех поколений (включая пациента) дискретно кодировали по наличию или отсутствию. Чаще всего в семьях больных обнаруживались родственники с химическими зависимостями (40% наблюдений) и аффективными расстройствами (28%), реже – в 19 % случаев – невротические расстройства. В основном сочетались химические зависимости и аффективные расстройства.
Также была исследована отягощенность соматическими заболеваниями. Установлено, что в ряде случаев заболевания были сочетанными. Для семей пациентов наиболее характерными заболевания желудочно-кишечного тракта, встречавшиеся в 87% случаев, а также поражения сердечно-сосудистой системы (40%) и неврологические нарушения (30%).
В большинстве случаев манифестации депрессии предшествовало действие психотравмирующих факторов. В 39% случаев депрессии предшествовали напряженные отношения, а в 33% случаев – изменение социального статуса пациентов, при этом в 56 наблюдениях действовал один из факторов, а в 16 – отмечалось действие более одного психотравмирующего обстоятельства.
Проведенные исследования свидетельствовали, что степень выраженности аффективных компонентов различалась в зависимости от типа ДР. Изучение психопатологической структуры депрессий с преобладанием апатии в структуре аффекта позволило выделить следующие подтипы:
- Депрессия с преобладанием апатии в аффективной составляющей депрессивной триады – апатический подтип.
- Депрессия с преобладанием апатии в аффективной составляющей депрессивной триады наряду с клинически значимыми тоскливыми включениями – апато-тоскливый подтип.
- Депрессия с преобладанием апатии в аффективной составляющей депрессивной триады наряду с клинически значимыми тревожными включениями – апато-тревожный подтип.
В рамках настоящего исследования были проанализированы характеристики пациентов с первым подтипом депрессивных расстройств, который отмечался в 59 наблюдениях: у 26 мужчин (44%) и 33 женщин (56%) Из них 3 наблюдения (5,1%) квалифицировались как биполярное аффективное расстройство, 39 наблюдений (66,1%) – как реккурентное депрессивное расстройство, 17(28,8 %) – как депрессивный эпизод. Возраст больных составил от 31 до 38 лет, средняя длительность заболевания – 39,1 ± 9,7 месяцев, средний возраст начала заболевания – от 28 до 34 лет.
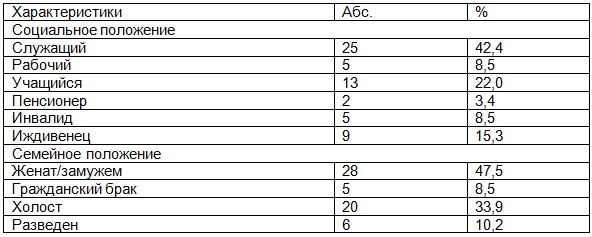
Социальное и семейное положение у значительной части пациентов было благополучным: 72% работали или учились, 55% состояли в браке (табл. 1).
Таблица 1. Социальное и семейное положение пациентов с апатическим подтипом депрессии (n=59)
Наиболее ярко проявлялись черты, присущие зависимым и тревожным личностям – избегание принятия как важных, так и незначительных решений в своей жизни, ощущения собственной беспомощности и несостоятельности, наряду с повышенной потребностью участия других людей в их жизни, тревогой и напряженностью что они откажут в своем расположении, помощи.
Проявлялось у большинства больных и нежелание вступать в контакт с людьми без гарантии их позитивного отношения, отсутствие ясных и определенных представлений о себе, о своих личностных границах, неуверенность в себе, компенсаторные стремления к совершенству в любой деятельности без четких представлений о желаемом результате. Невозможность достижения приводила таких пациентов к стремлению отгородиться от эмоциональных, социальных и других контактов, усилению избегания принятия решений, увеличению зависимости от людей ближайшего окружения.
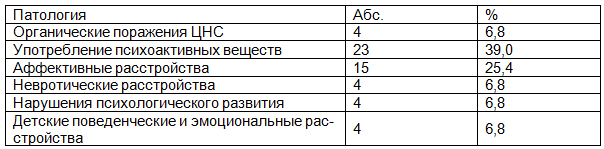
Как представлено в табл. 2, в семьях больных чаще всего наблюдались расстройства, вызванные злоупотреблением психоактивных веществ (39%) и расстройства аффективного спектра (25,4%). Реже встречались органические поражения ЦНС (6,8%), невротические расстройства (6,8%), нарушения психологического развития (6,8%) и детские поведенческие и эмоциональные расстройства (6,8 %).
Таблица 2. Наследственная отягощенность у больных с апатическим подтипом депрессии (n=59)
В исследование не включали больных с органическими расстройствами ЦНС. Вместе с тем представлялось необходимым учитывать возможное влияние церебро-органической недостаточности на наблюдаемое состояние. Церебро-органическая отягощенность по анамнестическим данным (осложненное течение родов, плохая переносимость вестибулярных и температурных нагрузок, черепно-мозговые травмы, осложненные инфекционные заболевания и др.) отмечалась в 35% наблюдений. На момент исследования клинических данных, а также результатов инструментального обследования, свидетельствующих об органических поражениях ЦНС, способных влиять на состояние, зарегистрировано не было.
По данным шкалы депрессии Монтгомери-Асберга, среднее суммарного балла составляло на момент поступления 22,7±1,1, что соответствует умеренной выраженности депрессивного эпизода. Подробное рассмотрение отдельных показателей шкалы дало представление о выраженности тех или иных симптомов, как представлено на рис. 1, преобладающая апатия (7) сочеталась с умерено выраженными показателями объективных признаков подавленности (1) и снижения аппетита (5). Корреляционный анализ показал, что выраженность показателей субшкал апатии (7) достоверно положительно коррелировала (p<0,05) с показателем выраженности апатии клинической карты.
Среднее суммарного балла шкалы депрессии Гамильтона у пациентов с данным подтипом депрессии составляло на момент поступления 23,2±1,0. Наиболее выраженными были показатели депрессивного настроения (1), снижения работоспособности и активности (7) и заторможенности (8). Соотнесение данных о выраженности апатического аффекта клинической карты выявило наличие отрицательных корреляционных связей (p<0,05) с показателями поздней бессонницы (6), ажитации (9) и психической тревоги (10).
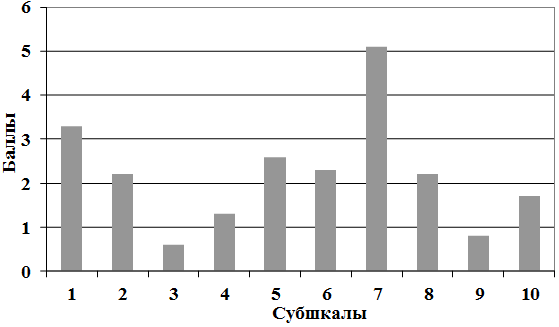
Рис. 1. Выраженность депрессии по шкале Монтгомери-Асберга (n=59).
Полученные данные позволяют утверждать, что рейтинговые шкалы (MADRS и HDRS) регистрируют не только тяжесть депрессивного состояния, но и позволяют выявить специфические для данного подтипа особенности. Чувствительными к выраженности апатического аффекта являются показатели апатии MADRS и показатели снижения работоспособности, заторможенности, ажитации, психической тревоги и поздней бессонницы HDRS.
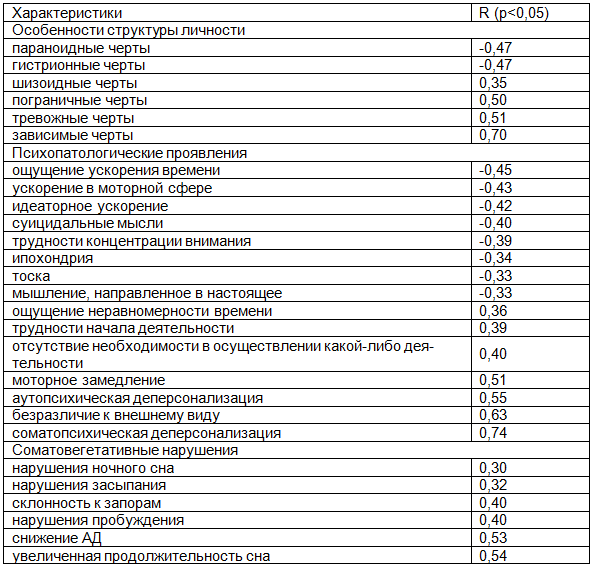
Корреляционный анализ позволил выявить ряд достоверных (p<0,05) ранговых корреляций Спирмена, характерных для пациентов с ДР с апатией (табл. 3).
Выявлены устойчивые достоверные корреляции (р<0,05) между выраженностью апатии и явлениями деперсонализации, это относится к изменениям восприятия времени, выражающееся в ощущении потери временной перспективы и неравномерности его течения. Проявлением деперсонализации отчасти является безразличие больных к своему внешнему виду. Неспособность беспокоиться о себе и обслуживать себя тесно связаны с общей заторможенностью моторной сферы, проявляющейся трудностями начала какой-либо деятельности, связанной с отсутствием ощущения необходимости в какой-либо активности, что, возможно, объясняет феномен «врабатываемости», заключающийся в субъективном ощущении уменьшения усилий по мере осуществления той или иной целенаправленной деятельности.
Таблица 3. Результаты поиска связей между психопатологическими симптомами и выраженностью апатии у пациентов с апатическим подтипом депрессии
Личностные характеристики обследуемых пациентов представлены на рис. 2.
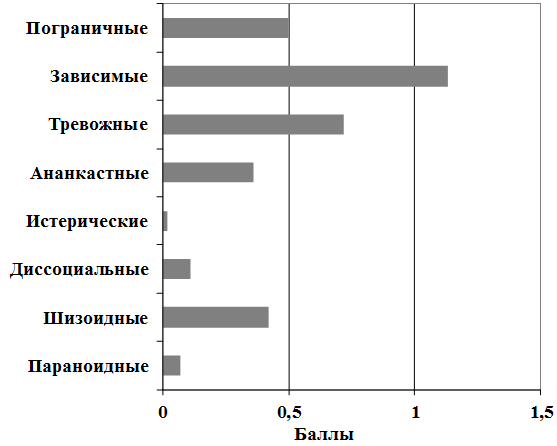
Рис. 2. Особенности личности больных с апатическим подтипом депрессии (n=59).
Следует отметить, что главная особенность апатического подтипа – беспричинное снижение выраженности «хотения» без четкого субъективного ощущения снижения настроения. Пациенты характеризовали настроение как «пустое», «никакое», становились пассивными, безынициативными. Идентификация потребностей, желаний, расстановка приоритетов их удовлетворения, оценка «гедонистической» значимости была затруднена из-за недостаточной силы эмоционального реагирования на те или иные стимулы. Апатические расстройства в этой группе больных являлись наиболее значимым проявлением депрессии. Утрата интересов и побуждений сменялась ощущением бессмысленности существования. Затруднения в принятии решений вызывали чувство бессилия.
Отметим, что идеаторные нарушения проявлялись снижением способности к фиксации мыслей на каком-либо объекте, вопросе; нецеленаправленности мышления – трудностями сосредоточения на определенной проблеме или поиске ее решения, обусловленные отсутствием дифференцированного эмоционального отношения к тем или иным мыслям. Простейшая работа выполнялась такими больными без интереса и желания, с усилием. При этом отмечалось уменьшение интенсивности самопринуждения, увеличение способности концентрироваться на осуществляемой деятельности по мере выполнения поставленной задачи. В свою очередь способность к самопринуждению определялась субъективной преморбидной значимостью рода деятельности.
Изменения в моторной сфере у этих пациентов были неяркими, «стертыми»: движения были вялыми, неторопливыми, лишенными выразительности, выражение лица маскообразным, взгляд неподвижным и тусклым. Большую часть времени бодрствования больные старались лежать.
Отсутствие эмоциональной активности, безразличие, воспринимались больными как следствие болезни, а не ее содержание. При этом для таких пациентов характерно двойственное отношение к апатии: с одной стороны, понимание и признание ее болезненного характера, проявляющееся своеобразной борьбой с нею, пассивной готовностью любым способом вернуть себе прежнюю активность и интерес к жизни. С другой стороны – примирение, стремление приспособиться к своему состоянию.
Отмечалась инвертированность суточных колебаний аффекта с характерной «кривой работоспособности»: в утренние часы выраженность апатических расстройств была наименьшей, больные перестраивали последовательность дел так, чтобы большая часть нагрузки приходилась на первую половину дня. В связи с медлительностью, несобранностью, нараставшими во второй половине дня, они задерживались на работе (службе), находя при этом разнообразные причины, объясняющие их состояние. Чаще всего они считали апатию результатом переутомления, следствием каких-либо неприятных событий, потребовавших значительного эмоционального включения. Однако, попытки «отдохнуть», не приносили ожидаемого результата, состояние становилось более тягостным. Возрастание объема этих усилий совпадало по времени с признанием болезненности состояния и необходимости лечения.
Характерны значительные изменения сомато-вегетативных функций у данной группы больных. Так, нарушения сна проявлялись повышенной сонливостью, наряду с трудностями засыпания, «утратой чувства границы перехода от бодрствования ко сну». Характерно позднее пробуждение без ощущения бодрости. Пациенты сообщали об отсутствии «чувства сна», субъективная регистрация перехода из сна в бодрствование была затруднена. Характерными были снижение аппетита, склонность к запорам, снижением артериального давления.
Анализ динамики депрессивного эпизода показал, что первые признаки расстройства проявлялись снижением эмоционально дифференцированного отношения к мыслям, которое ощущалось как трудности сосредоточения, снижение способности к запоминанию и воспроизведению информации. К этому присоединялись сомато-вегетативные расстройства (уменьшение либидо, нарушения сна и аппетита). Нарастание выраженности апатии сопровождалось снижением физической активности, способности к невербальной экспрессии и эмоциональным реакциям (как на субъективно позитивные раздражители, так и на субъективно негативные). Соматопсихические нарушения были диффузны, не имели четкой локализации. Ощущение общей физической слабости в мышцах, уменьшающейся при физической нагрузке. В целом данный подтип отличался матовостью, тусклостью психопатологических расстройств.
Заключение. Используемые критерии для диагностики различных по структуре депрессий часто оказываются затруднительными применительно к оценке степени влияния тех или иных симптомов на степень адаптации, на социальное и психическое функционирование и субъективную удовлетворенность качеством жизни больных. Это затрудняет квалификацию состояния пациента как болезненного (особенно в атипичных случаях) не только психиатрам, но, что особенно важно для современного подхода к диагностике, врачам первичного звена медицинской помощи и специалистам иного профиля.
Ряд авторов признает необходимость рассмотрения структуры депрессивного состояния как имеющего обратимую продуктивную и дефицитарную симптоматику [9]. К настоящему периоду нет ясности в определении функционального (патологического дезадаптирующего) значения основных депрессивных симптомов и роли апатии в нарушениях социально-психического функционирования и субъективной оценке качества жизни депрессивных больных, соотнесенности апатических нарушений с возрастной, половой принадлежностью. Противоречивы данные об эффекте психофармакотерапии на редукцию апатии, не разработаны подходы к прогнозу динамики депрессивных состояний и реабилитационно-терапевтических мероприятий при различных подтипах депрессивных расстройств с апатией.
Психопатологический анализ структурных особенностей депрессий выявил выраженное преобладание апатического аффекта (51%), ведущий апатический аффект сочетался с тоскливым (18%) или тревожным (23%). В соответствии с этими особенностями аффективной составляющей были выделены три подтипа апатической депрессии: апатический подтип, апато-тоскливый подтип, апато-тревожный подтип.
Следует отметить, что большая часть пациентов состояла в устойчивых партнерских отношениях (брак, гражданский брак), более половины имели детей. Отмечен высокий уровень образования у обследуемых больных, достаточно высокий социальный статус.
Апатия как феномен негативной аффективности, часто рассматривается как своего рода «дефектное» состояние. Анализ имеющихся анамнестических данных позволяет предположить, что появление апатии в структуре наблюдавшегося эпизода не предопределялось характером ведущего аффекта в начале заболевания.
Апатические расстройства в апатическом подтипе являлись наиболее значимым проявлением депрессии. Главная особенность апатического подтипа – беспричинное снижение «хотения», без четкого субъективного ощущения снижения настроения. Характерными личностными особенностями больных этого подтипа были черты, присущие зависимым, тревожным и шизоидным личностям.
Анализ также показал, что характерными для данного подтипа были ощущение снижения эмоционального отклика как на положительные, так и на отрицательные события, переживание отсутствия каких-либо стойких дифференцированных стремлений и побуждений, снижение побудительной силы личностно значимых мотивов, изменение моторной активности и способности к целенаправленной деятельности, обеднение, запустение идеаторной сферы по содержанию, с сохранением достаточного уровня когнитивных возможностей. Для апатического подтипа характерными, отличительными были явления деперсонализации, моторной заторможенности, трудности начала деятельности.
В заключение следует отметить, что в целом проведенное исследование подтверждает правомерность оценки апатии как одного из значимых компонентов (наряду с тревогой и тоской) аффективной составляющей депрессивных расстройств. Апатия определяет особенности структуры всех составляющих апатического синдрома, аффективных, идеаторных, моторных, соматовегетативных нарушений, проявляющихся:
- субъективными ощущениями снижения или отсутствия эмоционального отклика как на положительные, так и на отрицательные события;
- объектным восприятием субъективно значимых событий;
- уменьшением или полным отсутствием привычных потребностей;
- отсутствием субъективной необходимости в осуществлении какой-либо целенаправленной деятельности;
- обеднением, запустением идеаторной сферы по содержанию при сохранении достаточного уровня когнитивных возможностей;
- снижением способности к фиксации мыслей на каком-либо объекте, вопросе;
- изменением восприятия времени, ощущением потери временной перспективы, его течения;
- нарушениями сна в виде повышенной сонливости, наряду с «утратой чувства границы перехода от бодрствования ко сну».
