Слабоумие (деменция) – стойкое, трудно обратимое обеднение психической деятельности с утратой приобретенных в прошлом знаний, навыков и невозможностью или затруднением приобретения новых [1]. При слабоумии отмечаются выраженные расстройства мышления, обеднение эмоциональной деятельности, снижение или полная утрата критики.
В последнее время в связи с пристальным вниманием общества к проблемам когнитивных расстройств выявлено, что многие пациенты с деменцией страдают различными сопутствующими заболеваниями. Увеличение удельного веса деменций в популяции приводит соответственно к росту сопутствующей патологии, что является значимым для решения медико-социальных проблем [2]. Изучение этой группы расстройств является актуальным в настоящее время, так как своевременное выявление сопутствующей патологии у лиц, страдающих деменцией, позволит начать адекватную терапию и предотвратить риск возникновения возможных тяжелых последствий [2].
Целью данной работы являлось получение объективных сведений относительно сопутствующей патологии больных различных возрастных групп, страдающих деменцией, поступивших в психиатрический стационар в 2010 г.
Основным методом исследования, использованным в данной работе, являлся клинико-эпидемиологический метод, а так же метод статистического мониторинга. В исследование были включены пациенты обоего пола, возраст которых превышал 20 лет. Основной диагноз обследованных лиц шифровался по рубрикам F 00-09 МКБ-10. За 2010 г. всего в психиатрический стационар поступило 4428 пациентов, из них у 132 пациентов диагностирована деменция, что составляет 3% от всех поступивших больных. Все пациенты были разделены на группы по полу и по возрасту.
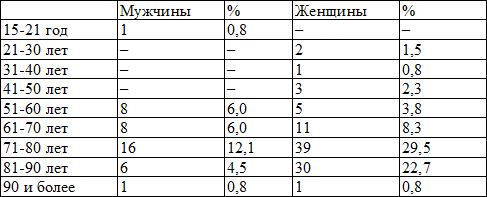
По половому признаку распределение дементных пациентов следующее: мужчин – 40 человек, женщин – 92 человека.
Число пациентов по возрастам распределилось следующим образом:
от 15 до 20 лет – 1 чел.(0,8%),
от 21 до 30 – 2 чел.(1,5%),
от 31 до 40 – 1 чел.(0,8%),
от 41 до 50 – 3 чел.(2,2%),
от 51 до 60 – 13 чел.(9,8%),
от 61 до 70 – 19 чел.(14,4%),
от 71 до 80 – 55 чел.(41,7%),
от 81 до 90 – 36 чел.(27,3%),
от 90 и выше – 2 чел.(1,5%).
Основные данные исследования представлены в табл. 1.
Таблица 1. Возрастно-половая характеристика группы обследованных
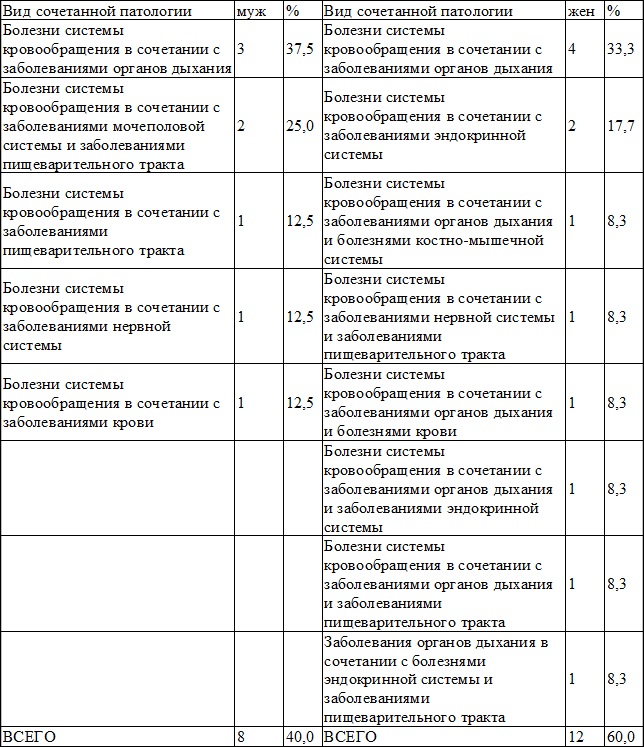
В каждой группе деменция сопровождалась сопутствующей патологией. При исследовании соматической патологии у больных выявлена отягощенность различными соматическими заболеваниями. Один пациент мог иметь два, три заболевания одновременно. Распределение сопутствующей патологии в группе представлено в табл. 2. Наибольший удельный вес среди пациентов с сочетанной патологией составляют женщины. Причем, наиболее часто встречающаяся патология – это болезни органов кровообращения в сочетании с заболеваниями органов дыхания. При изучении сопутствующей монопатологии получены следующие результаты.
Наибольшее число составили пациенты женского пола 80 человек (71,4% от общего количества пациентов), из них страдающие болезнями системы кровообращения (ИБС, нарушения ритма, атеросклеротическая болезнь, гипертоническая болезнь, инфаркт миокарда) – 64 человека (80%). На втором месте оказались болезни органов дыхания (пневмония, бронхит, ХОБЛ)– 7 чел. (8,8%). На третьем месте заболевания нервной системы– 3 чел.(3,8%) и инфекционные заболевания (сифилис, туберкулез) – 3 чел. (3,8%), болезни эндокринной системы (сахарный диабет, ожирение) – 2 чел. (2,5%) болезни мочеполовой системы – 1 чел. (1,3%). В группе больных мужского пола – 32 чел. (28,6% от общего количества) наиболее часто встречались болезни системы кровообращения – 22 человека (68,8%). На втором месте по частоте была патология дыхательной системы – 6 чел.(18,8%), болезни органов пищеварения – 1 чел. (3,1%), болезни глаз – 1 чел. (3,1%) (см. рис. 1).
Наибольшее число пациентов с деменцией представлено в следующих возрастных категориях: от 71 до 80 – 55 (41,7%) чел., от 81 до 90 – 36 (27,3%) чел. Именно в этом возрасте частота встречаемости сопутствующей соматической патологии является самой высокой. Число случаев с сердечно-сосудистой патологией превышает число других групп расстройств. Известно, что цереброваскулярная патология в большинстве случаев сопровождается развитием тяжелого поражения когнитивных функций. Именно с развитием когнитивного дефицита связывают огромные социально-экономические потери, которые несет общество. Распространенность когнитивных расстройств крайне высока, и в последние годы отмечается тенденция к ее неуклонному росту.
Таблица 2. Частота встречающейся сопутствующей патологии у больных
Согласно проводимым исследованиям, ухудшение кровоснабжения головного мозга отмечается при постоянной форме фибрилляции предсердий, хронической сердечной недостаточности (СН), приобретенных пороках сердца, сопровождающихся появление и прогрессированием неврологической симптоматики и, в первую очередь, нарушений когнитивных функций, которые могут быть одними из первых признаков поражения мозга. Был предложен термин «кардиогенная энцефалопатия», что подчеркивает актуальность изучения церебральных расстройств у больных с хроническими формами сердечной патологии.
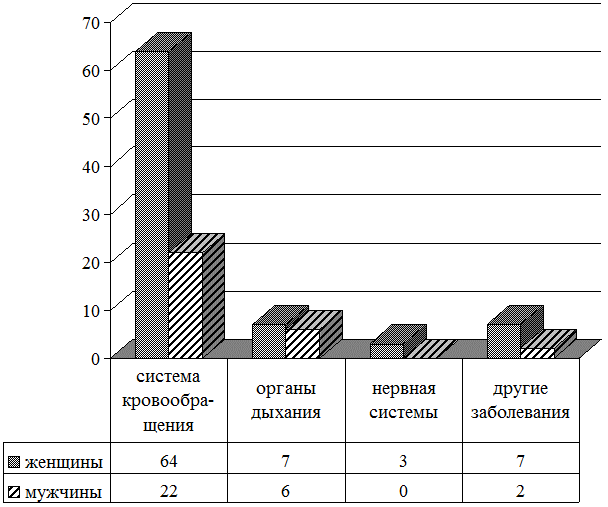
Рис. 1. Частота сопутствующей соматической патологии у пациентов геронтопсихиатрического профиля
Ряд кардиоваскулярных заболеваний может предопределять прогрессирование поражения церебральной ткани, с преимущественным страданием когнитивных функций, которое в свою очередь может ухудшать прогноз основного заболевания. Анализ данных литературы показал, что наибольшее внимание уделяется когнитивным расстройствам, возникающим на фоне ишемической болезни сердца (ИБС), сердечной недостаточности и нарушений сердечного ритма. Существует тесная связь между когнитивным снижением и сердечной недостаточностью (далее СН). Когнитивные нарушения – это наиболее общий и прогнозируемый результат СН, который приводит к социальным и поведенческим проблемам со снижением комплаентности и увеличением повторных госпитализаций [2]. Застойная СН является фактором риска деменции у пожилых. Тяжесть когнитивных расстройств положительно коррелировала со степенью выраженности СН [2]. Распространенность когнитивных нарушений среди больных 70–79 лет с СН достигала 68,8%. Оценка данных нейровизуализации больных с СН показала, что у них отмечаются достоверно большее поражение белого вещества, лакунарные инфаркты и атрофия медиальных отделов височной доли [5].
Одним из основных факторов повреждения мозга у больных с СН является гипоперфузия [2]. Также предиктором когнитивных нарушений у больных с СН является снижение систолического артериального давления (АД) ниже 130 мм рт. ст. Особенно высок риск когнитивных нарушений при сочетании СН с артериальной гипотензией [6]. В условиях патологии левого желудочка падает сердечный выброс и, таким образом, снижается уровень объемного кровотока в магистральных артериях шеи, что неизбежно приводит к снижению церебральной перфузии. Когнитивные нарушения обычно выявляются, если фракция выброса левого желудочка становится ниже 30%. При СН возникновение когнитивных нарушений также может быть обусловлено повторными кардиоцеребральными эмболиями. Большое значение в развитии когнитивного дефицита имеют нарушения сердечного ритма. Особое внимание в литературе уделяется роли фибрилляции предсердий. Распространенность фибрилляции предсердий увеличивается с возрастом в большей степени, чем любая другая аритмия, оказывая негативное влияние на заболеваемость и летальность. У лиц с фибрилляцией предсердий распространенность инсульта, коронарной патологии, заболеваний периферических артерий, когнитивных нарушений была достоверно выше (p < 0,01), чем без фибрилляции предсердий. Также достоверно выше была распространенность СН.
Обнаруженная ассоциация между фибрилляцией предсердий и когнитивными нарушениями не зависела от наличия инсульта, повышения АД, наличия сахарного диабета и предшествующего инфаркта миокарда [8]. Безусловно, наиболее негативное влияние сердечные аритмии оказывают в группах больных с предшествующей церебральной патологией. Важно, что у больных с фибрилляцией предсердий отмечались нарушения всех параметров когнитивных функций. У больных с хронической формой фибрилляции предсердий наибольшие изменения были со стороны внимания и вербальной памяти, в то время как при пароксизмальной форме больше были нарушения долговременной памяти. Эти нарушения, вероятно, были следствием микроэмболизации или диффузного гипоксического повреждения в результате гипоперфузии [6]. Возможно, развитие когнитивного дефицита связано с образованием лакунарных инфарктов, число которых достоверно больше у больных с хронической фибрилляцией предсердий. Также нарушения ритма сердца являются факторами риска развития деменции. По данным Роттердамского исследования, включавшего 6584 участника в возрасте 55–106 лет, после коррекции по полу и возрасту относительный риск развития деменции составил 2,3 (95% CI 1,4–3,7) и когнитивного снижения – 1,7 (95% CI 1,2–2,5). Интересно, что сильная ассоциация была обнаружена не только с сосудистой деменцией, но и с болезнью Альцгеймера с цереброваскулярными расстройствами. Кумулятивный риск развития деменции у больных с фибрилляцией предсердий составил 2,7% через 1 год и 10,5% через 5 лет. Схожие данные о повышении риска развития деменции при наличии фибрилляции предсердий были получены и в других исследованиях.
Прослеживается и обратная связь когнитивного дефицита и кардиальной патологии. Когнитивные нарушения в свою очередь оказывают негативное влияние на развитие и течение кардиальной патологии. У больных с болезнью Альцгеймера и умеренными когнитивными расстройствами без предшествующего анамнеза ишемической болезни сердца отмечалось увеличение риска развития эпизодов ишемии миокарда и вентрикулярной аритмии по сравнению со здоровыми лицами. Депрессия интервала QT была достоверно более выражена у больных с болезнью Альцгеймера, чем у больных с умеренным когнитивным расстройством. Вариабельность сердечного ритма и депрессия интервала QT достоверно коррелировали со степенью когнитивного снижения [7].
Таким образом, приведенные данные литературы свидетельствуют об актуальности и важности исследования когнитивных функций у больных с кардиальной патологией. Коррекция когнитивных нарушений у этой категории больных требует пристального внимания и участия специалистов различных профилей, что позволит достичь оптимизации сердечно-сосудистой терапии и улучшения качества жизни и прогноза заболевания в целом. С увеличением возраста дементных больных растет частота встречаемости сопутствующей соматической патологии. Выявление сопутствующей патологии на начальных этапах лечения позволит назначить адекватную терапию с учетом возможных осложнений и возможно уменьшить дальнейшее развитие когнитивных расстройств.
