Гипотеза о том, что дилятация и гипертрофия левого желудочка может оказать влияние на функцию правого желудочка, была выдвинута еще в 1910 г. [15]. Однако изучать состояние правого желудочка при ХСН стали относительно недавно, частично из-за положения о «пассивной роли правого желудочка» в работе сердца. В настоящее время установлено, что наиболее распространенная причина легочной артериальной гипертензии (ЛАГ) связана с дисфункцией левого желудочка [4, 8, 9]. Reeves и Groves (1984) установили, что у 44% пациентов с ИБС при коронарной артериографии и катетеризации правого сердца выявляется легочная артериальная гипертензия [15]
Дисфункция правого желудочка может развиться на фоне ХСН посредством множества механизмов. Увеличенная постнагрузка при ХСН увеличивает легочное венозное и легочное артериальное давление, частично как защитный механизм против развития отека легких [13, 15]. Миокардиальная ишемия может вовлекать оба желудочка. Левожелудочковая дисфункция может привести к снижению систолического давления коронарной перфузии правого желудочка, что может быть существенным определяющим фактором функционирования правого желудочка [13, 15]. Увеличение левого желудочка в ограниченном перикардиальном компартменте может нарушать диастолическую функцию правого желудочка [15]. Наоборот, перегрузка давлением правого желудочка при ЛАГ, может нарушать функционирование левого желудочка с развитием его декомпенсации (отек легких, гидроторакс). Кроме того, когда развивается дисфункция правого желудочка, он уже не может выполнять регулирующую роль при дисфункции левого желудочка, то есть поддержать соответствующий уровень кровотока для стабилизации конечно-диастолического давления левого желудочка [1, 10]. Из-за множественных взаимосвязей между правым и левым желудочком, развивающаяся дисфункция правого желудочка при ХСН составляет «общий заключительный путь» в развитии ХСН и поэтому является чувствительным индикатором угрожающей декомпенсации или неблагоприятного прогноза [1, 10, 15].
В целом информация о правом желудочке при ИБС как по данным отечественных, так и зарубежных исследователей, ограничена и противоречива, что, безусловно, связано со сложной геометрией и неоптимальной его визуализацией, трудностью оценки в динамике его камеры и сердечного цикла [3, 5].
В связи с этим целью настоящего исследования являлась оценка структурно-функционального состояния правых отделов сердца при прогрессировании ХСН у больных ИБС ПИКС.
Материал и методы. Проведено обследование 100 больных ИБС с ХСН I-IV ФК по NYHA с постинфарктным кардиосклерозом сроком не ранее, чем через 12 месяцев от начала острого периода ИМ. Средний возраст 64,3±3,7 года. Все больные были мужчины.
Для исключения влияния артериальной гипертензии в группу отбирались больные без гипертонической болезни или с I степенью повышения АД, которое легко коррегировалось низкодозной терапией.
Критериями исключения служили, наличие хронической обструктивной болезни легких, сахарного диабета, мерцательной аритмии.
В соответствии с ФК ХСН все больные были разделены на 4 группы сравнения. В 1 группу вошли 15 пациентов I ФК, во 2-ю – 38 пациентов II ФК, в 3-ю – 34 пациента III ФК и 12 пациентов IV ФК составили 4-ю группу. Контрольная группа – составили 16 практических здоровых волонтеров.
Эхокардиографическое исследование сердца осуществляли на сканере «G-60» фирмы «Siemens» (Германия) электронным секторальным датчиком с частотой 3,0 Мгц в одномерном (М), двухмерном (В) режимах и в режиме допплер-эхокардиографии (с использованием импульсного и постоянно волнового спектрального допплера). Измерялись общепринятые параметры: конечный диастолический и систолический объем (КДО, КСО) левого желудочка, толщина межжелудочковой перегородки и задней стенки левого желудочка. Показатели правого желудочка (ПЖ) и правого (ПП) предсердий – КДО, КСО – подсчитывали планиметрическим методом “площадь-длина” [3].
Исследование легочного потока проводили из левого парастернального доступа в поперечном сечении на уровне клапана аорты при положении контрольного объема между створками клапана легочной артерии. Определяли максимальную скорость систолического легочного потока (Vmax) и диаметр легочной артерии; время предизгнания (РЕР), соответствующее интервалу от начала Q на ЭКГ до начала сигнала систолического потока в выносящем тракте ПЖ; время ускорения (АТ) систолического потока в выносящем тракте ПЖ, соответствующее интервалу от начала потока до пика скорости; время изгнания крови из ПЖ (ЕТ), соответствующее интервалу от начала систолического потока в выносящем тракте ПЖ до его конца. Среднее давление в легочной артерии рассчитывали по M.Jsobe: Ср.ДЛА = 26,0 х РЕР/АТ – 4,0.
Исследование транстрикуспидального потока проводилось из апикального доступа в 4-камерном сечении при положении контрольного объема между створками трехстворчатого клапана. Определяли следующие показатели: максимальную скорость раннего (Е) и позднего (А) диастолического наполнения ПЖ, время изоволюмического расслабления (IVRT).
Статистическую обработку полученных результатов проводили с помощью пакета прикладных программ Statistika V.5.5A.
Результаты и обсуждение.
У пациентов I ФК отмечалось некоторое увеличение правого предсердия на 5,8%. КДО и КСО правого желудочка возрастали на D6,4%, фракция выброса составила 52,8% (рис. 1). Систолическая функция правого желудочка была полностью сохранена.
Однако при этом максимальная скорость потока Е раннего диастолического наполнения ПЖ снижалась на 25,0%, при увеличении скорости потока А на 29,3%. Время изоволюмического расслабления IVRT увеличивалось на 28,7% (рис. 2.). Эти параметры свидетельствовали о формировании диастолической дисфункции по типу «замедленной релаксации».
У пациентов II ФК ХСН отмечалось более выраженное увеличение правого предсердия и передней стенки правого желудочка на 12,7% и 30,0%, соответственно (рис. 1.). КДО правого желудочка возрастал на 20,7%, КСО – на 25,3%.
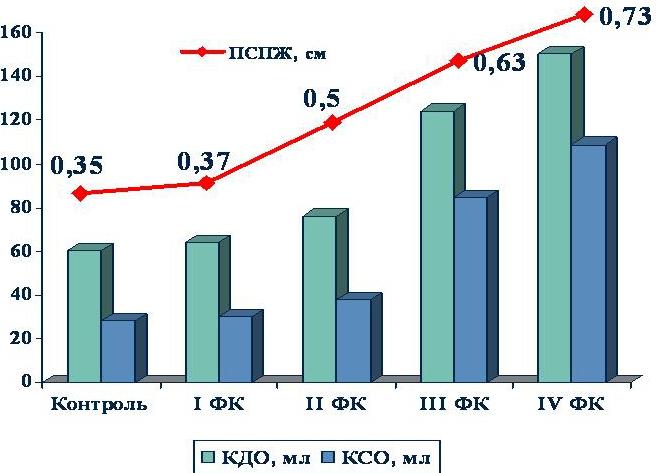
Рис. 1. Систолическая функция правого желудочка у больных I-IV ФК ХСН.
Соотношение скоростных и временных параметров транстрикуспидального потока свидетельствовали о диастолической дисфункции правого желудочка по типу «замедленная релаксация». Однако в зависимости от дистанции, пройденной во время теста 6-ти минутной ходьбы (6MWD), отмечалось разделение на два типа диастолической дисфункции: «замедленная релаксация» и «псевдонормализация».
В подгруппе с диастолической дисфункцией по типу «замедленная релаксация» «патологическое расслабление» соотношение Е/А составило 0,96±0,06 в сочетании с удлинением времени IVRT на D10,6% - по сравнению с общей группой больных II ФК. В этой группе признаков систолической дисфункции правого желудочка не было.
В подгруппе с диастолической дисфункцией по типу «псевдонормализация» отмечалось увеличение соотношение Е/А в сочетании с укорочением IVRT на D15,1% по сравнению с показателем в целом по группе. Выявлялась гипертрофия правого желудочка. Временные параметры кровотока в легочной артерии свидетельствовали о начальных признаках развития легочной гипертензии.
У пациентов III ФК гемодинамика правого желудочка претерпевала серьезные изменения с развитием его систолической дисфункции. Отмечалась гипертрофия правого желудочка. КДО увеличивался в 2,1 раза, КДО – в 3,0 раза. Фракция выброса снижалась на 40,0%.
В соответствие с прогрессированием систолической дисфункции правого желудочка произошла смена модели его диастолической дисфункции. Скоростные и временные показатели транстрикуспидального потока изменились с формированием «рестриктивного типа диастолического наполнения» (рис. 2).
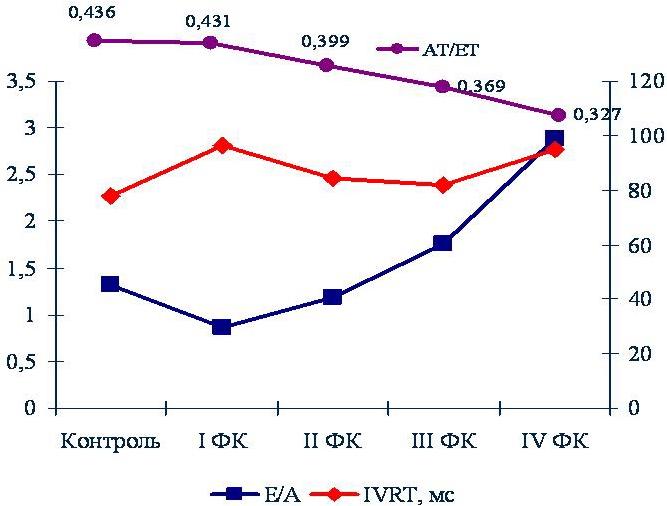
Рис. 2. Диастолическая функция правого желудочка у больных I-IV ФК ХСН.
Диаметр легочной артерии увеличился на 34,0% с возрастанием максимальной линейной скорости кровотока по сосуду на 26,3%. Среднее давление в легочной артерии составило 26,9±0,5 мм рт. ст.
В зависимости от дистанции, пройденной во время 6MWD, также отмечалось разделение на два типа диастолической дисфункции: «псевдонормализация» и «рестриктивный тип диастолической дисфункции».
В подгруппе с диастолической дисфункцией по типу «псевдонормализации» степень гипертрофии правого желудочка была несколько меньше, по сравнению с общей группой – на 7,9%, фракция выброса – больше на 5,3%. Среднее давление в легочной артерии составило 23,7±0,3 мм рт. ст.
У пациентов III ФК ХСН с рестриктивным типом диастолической дисфункции отмечалось дополнительное увеличение правого предсердия и передней стенки правого желудочка на 4,4% и 6,0% соответственно по сравнению с параметрами общей группы больных.
Среднее давление в легочной артерии составило 29,4±0,3 мм рт. ст. Соотношение АТ/ЕТ (рис. 2.) свидетельствует о более высокой степени легочной гипертензии, чем в целом по группе пациентов III ФК ХСН.
У пациентов IV ФК ХСН отмечалось дальнейшее увеличение размеров правого предсердия на 42% и степени гипертрофии правого желудочка на D52,1% (в 2,1 раза). КДО и КСО увеличивались в 2,5 и 3,8 раза соответственно. Фракция выброса снижалась практически в 2 раза (в 1,95 раза).
Столь выраженная систолическая дисфункция правого желудочка привела к резкому усугублению степени рестрикции диастолической дисфункции. Степень легочной гипертензии значительно увеличилась: среднее АД в легочной артерии составило 42,0±1,8 мм рт. ст. Соотношение АТ/ЕТ подтверждает наличие выраженной легочной гипертензии (рис. 2.).
Таким образом, у пациентов I ФК ХСН нормальной или несколько сниженной ФВ ЛЖ сопутствовали нормальные значения ФВ ПЖ. Систолическая функция ПЖ сохранялась и у пациентов II ФК, при этом слева выявлялась явная систолическая дисфункция. Начиная с III ФК, систолической дисфункции ЛЖ сопутствовала систолическая дисфункция и правого желудочка, однако, менее выраженная. У пациентов IV ФК наблюдалась выраженная систолическая дисфункция обоих желудочков сердца.
Вовлечение правого предсердия в процесс ремоделирования сердца при ХСН начиналось со II ФК, однако значимое изменение его функции наблюдалось у пациентов только при III ФК со значительным снижением у больных IV ФК. Это подтверждает существование «правопредсердного» механизма, замедляющего развитие клинически выраженной декомпенсации кровообращения по большому кругу.
Существенным фактором определения симптомов и прогноза ХСН может быть диастолическая функция ПЖ. При сопоставлении диастолических параметров ПЖ со Ср.ДЛА выявляется значимая отрицательная корреляция между Ср.ДЛА и соотношением Е/А (r = -0,78, p<0,001). Отмечалось значительно большее увеличение продолжительности времени изоволюмического расслабления ПЖ у пациентов с ХСН и повышенным Ср.ДЛА. Это свидетельствует о том, что повышение Ср.ДЛА преимущественно влияет на время изоволюмического расслабления ПЖ [8, 14].
Дисфункция миокарда ПЖ оказывает механически неблагоприятные эффекты на функцию обоих желудочков, поскольку приводит к уменьшению преднагрузки ЛЖ и снижению сердечного выброса. Развитие в этих условиях гипертрофии ПЖ, а потом его дилатации, приводят к сократительной дисфункции миокарда, сопровождающейся ростом давления в легочных капиллярах, повышением давления в правом предсердии и центрального венозного давления. Конечный результат – уменьшение диастолического наполнения ЛЖ и снижение сердечного выброса. Даже при распространенных патологических изменениях ПЖ компенсация может поддерживаться в течение определенного периода времени путем усиления сокращения его свободной стенки и МЖП. Истощение компенсаторных механизмов, поддерживающих функцию ПЖ, приводит в дальнейшем к появлению симптомов правожелудочковой недостаточности [2, 7].
Физиологическая роль правого желудочка, прежде всего, состоит в обеспечении кровотока через легкие. Поэтому от его сократительной функции зависит степень насыщения крови кислородом и освобождения от углекислого газа в малом круге кровообращения. Во-вторых, его способность к сокращению определяет и степень притока крови к сердцу. Сократимость правого желудочка позволяет поддерживать нормальное давление в системе магистральных вен, что препятствует их переполнению кровью, перерастяжению и предупреждению застоя в большом круге кровообращения. Правый желудочек обеспечивает не только количество, но качество крови, поступающей в левые отделы сердца [1, 10, 11]
Левый желудочек, по сути, выполняет только насосную функцию, осуществляя количественную регуляцию процессов, протекающих в организме.
Сердце представляет собой целостную систему, обе его половины функционируют в условиях взаимовлияния. Однако правый желудочек в силу своей роли в этой системе решает «дирижерские» задачи.
Фракция выброса правого желудочка может служить важным параметром для выделения пациентов высокого риска неблагоприятного прогноза. Любое снижение в ФВПЖ между 20-39% может использоваться в качестве маркера плохого прогноза [6, 10]. Однако у ФВПЖ < 20% есть значительная ассоциация с увеличенным риском смерти и госпитализации ХСН, независимо от других факторов риска [8, 12, 13] . Показатели летальности от всех причин у больных с ФВПЖ < 40% и < 20% составляли 27% и 47%, соответственно в течение 24 месяцев наблюдения. Это 20% абсолютная разность в показателях летальности между самой высокой и низкой ФВ ПЖ, представляет 20 лишних смертельных случаев на каждые 100 пациентов за 2-летний период [13]. Поэтому, измерение фракции выброса правого желудочка должен быть включено в план общей клинической оценки пациентов с ХСН.
