Ишемическая болезнь сердца (ИБС), как и всякое хроническое заболевание, протекает с периодами стабильного течения и обострений. Период обострений ИБС обозначают как острый коронарный синдром (ОКС). Этим термином объединяют такие клинические состояния как нестабильная стенокардия (НС), инфаркт миокарда (ИМ) с зубцом Q и без зубца Q. НС и ИМ являются разными клиническими состояниями, однако они являются следствием единого патофизиологического процесса. Одним из наиболее частых ургентных проявлений ИБС является острый коронарный синдром (ОКС), под которым в настоящее время понимают любую группу клинических признаков или симптомов, позволяющих подозревать ОИМ или НС [10].
В последние годы появились новые стандарты диагностики, врачебной тактики и дифференцированной терапии при ОКС, которые позволили существенно улучшить ближайший и отдалённый прогноз заболевания. В основе патогенеза ОКС лежит дестабилизация атеросклеротической бляшки с разрывом или надрывом покрышки бляшки или эрозией эндотелия коронарной артерии [5]. Это неумолимо влечет за собой формирование тромба с полной или частичной окклюзией коронарной артерии. При эрозии чаще наблюдается частичный тромбоз с последующей дистальной тромбоэмболией. Причем, разрыв покрышки атеросклеротической бляшки, как причина образования тромба с последующим развитием ИМ, встречается в 1,3–3 раза чаще, чем эрозия. Эрозия интимы коронарной артерии, как причина ОКС, чаще встречается у женщин. Как правило, необходимым условием развития ОКС при эрозии интимы, являются гиперкоагуляция и снижение фибринолитической активности крови [5,6].
Введение термина ОКС обусловлено соображениями практического порядка. Дело в том, что в первые часы, а иногда и сутки, после дестабилизации атеросклеротической бляшки и развития ангинозного приступа, практически невозможно с определенностью сказать является ли это состояние НС или развивается ИМ [7]. Кроме того, опять же по соображениям практического характера, все пациенты с ОКС, на основании клинических данных и данных электрокардиограммы (ЭКГ) могут быть отнесены к одной из двух основных форм этого синдрома: ОКС с элевацией сегмента ST и ОКС без подъема сегмента ST. При всем разнообразии клинических ситуаций наличие подъема сегмента ST при ОКС характеризует достаточно однородную группу больных. При этом терапевтическая стратегия предусматривает, прежде всего, незамедлительное введение тромболитического агента [8].
ОКС, не сопровождающийся подъемом сегмента ST на ЭКГ, представляет довольно гетерогенную как в диагностическом, так и в прогностическом плане группу больных, а тромболитическая терапия в данном случае не улучшает прогноз.
Одной из важнейших проблем современной клинической медицины в Узбекистане, как и в большинстве стран Европы и Северной Америки, остается высокий уровень инвалидизации и преждевременной смерти больных, перенесших инфаркт миокарда (ИМ) [2, 10]. Особенного внимания заслуживает сохраняющаяся тенденция увеличения частоты ИМ и связанной с ним сердечной недостаточности (СН) среди мужчин молодого и среднего возраста [7, 8, 10]. Несмотря на активное внедрение в программы лечения методов терапевтической и хирургической реваскуляризации миокарда, общая годичная летальность больных в последнюю четверть XX века оставалась высокой (до 30-35%) и ненамного снизилась в последние годы [6]. У пациентов молодого возраста течение ОКС рядом исследователей характеризуется как «злокачественное» [5]. Это обусловлено очень высоким уровнем догоспитальной летальности, достигающим, по сведениям некоторых авторов, 47,8% [3, 5], а также более частым развитием постинфарктной хронической СН, которая ведет к потере трудоспособности, увеличению медико-социальных проблем и является главной причиной смерти в первые годы после ИМ [5, 12]. Изучение проблем профилактики, своевременной диагностики и лечения ИМ у людей молодого и среднего возраста представляется крайне актуальным.
Цель настоящего исследования - изучение условий возникновения и особенностей течения ОКС у больных в возрасте до 60 лет.
Материалы и методы
Обследованы 70 мужчин и 14 женщин в возрасте до 60 лет (средний возраст 50,3 ± 0,4 года), больных первичным и повторным ОКС. По возрасту они условно разделены на две группы: молодые (до 45 лет) - 70 пациентов и среднего возраста (46-60 лет) - 14 пациентов. Осложненное течение заболевания диагностировано у 2 (2.3%) пациентов, неосложненное у 60 (71.4%). Q-инфаркт развился у 10 (12%) больных, без -Q-инфаркт у 12 (14.3%) пациентов. Среди обследованных преобладали мужчины с первичным ОКС (62%) и передней локализацией поражения (48%), реже встречались заднее (36,7%), боковое (10,6%), циркулярное (4%) и другие (0,7%) локализации ИМ. Все пациенты находились на стационарном лечении в отделении кардиореанимации РНЦЭМП БФ с диагнозом ОКС в 2010-2012 г. Все больные во время госпитализации получали стандартную однотипную терапию ИМ, которая включала в себя нитропрепараты, β-адреноблокаторы, ингибиторы АПФ, прямые антикоагулянты и кардиопротекторы. При отсутствии противопоказаний выполняли системный тромболизис. Осложнения заболевания группировали на классы по ведущему синдрому поражения миокарда, лежащему в их основе: на связанные с электрической нестабильностью (гемодинамически значимые нарушения сердечного ритма), сократительной недостаточностью (кардиогенный шок, отек легких, застойная сердечная недостаточность) и механической несостоятельностью (аневризмы и разрывы) миокарда [1].
Результаты и обсуждение
На начальных этапах диагностики ОКС решающее значение принадлежит адекватной оценке и интерпретации клинической картины заболевания [1, 4, 6]. В проведенных ранее исследованиях обращено внимание на преобладание классической ангинозной формы ИМ у молодых пациентов [4, 9]. Как видно из табл. 1, основным вариантом течения заболевания у обследованных нами больных также оказался ангинозный. Он чаще встречался у пациентов молодого возраста, чем у больных средних лет. Другие формы заболевания наблюдали значительно реже. С возрастом увеличивалось число больных с неангинозными вариантами ИМ, среди которых преобладали сочетания классических форм и проявлений СН по большому и малому кругу кровообращения. Цереброваскулярный вариант его проявления встречался только у больных с артериальной гипертензией (АГ).
При изучении анамнеза заболевания обнаружено, что в течение 6 ч от начала ИМ госпитализировано лишь 44,3% больных. У людей молодого возраста заболевание чаще манифестировало ИМ (56%), чем у пациентов средних лет (41%), у 43 и 56% обследованных соответственно оно начиналось со стенокардии и только у 1 и 3% больных с нарушений ритма сердца.
При изучении факторов риска ИМ установлено, что у больных в возрасте до 60 лет наиболее распространенными из них являлись: нарушения обмена липидов (69%), гиподинамия (85%), курение (83%), АГ (65%), избыточная масса тела (57%) и хронические очаги инфекций (78%). Причем у больных моложе 45 лет чаще определяли нарушения липидного обмена, курение, злоупотребление алкоголем и ожирение, а у пациентов 46-60 лет большее значение приобретали АГ, клинические признаки хронической СН и эпизоды нарушения ритма в анамнезе. Начало заболевания большая часть (56%) больных связывали с нервно-эмоциональным стрессом и только 21% из них - с физическими перегрузками, 15% - с гипертоническим кризом и 8% - с резкими колебаниями гелиометеофакторов.
У большей части (72%) больных при поступлении в стационар состояние оценивали как средней степени тяжести. Тяжелым и крайне тяжелым оно оказалось у 15% молодых больных и 26% пациентов 46-60 лет. Повторное введение наркотических анальгетиков для купирования болевого синдрома потребовалось в 10 и 23% случаев соответственно. Болевой синдром купировался ненаркотическими анальгетиками и нитроглицерином у каждого пятого пациента в обеих возрастных группах. Системный тромболизис применяли в 70% случаев (у больных молодого возраста).
В структуре осложнений острого периода ИМ у больных в возрасте до 60 лет преобладали аритмии. Они чаще встречались у пациентов среднего возраста, чем у молодых больных. Реже наблюдали аневризмы левого желудочка с тромбозом его полости и постинфарктную стенокардию.
У больных моложе 45 лет чаще развивались перикардиты. В свою очередь для пациентов в возрасте 46-60 лет более характерными оказались тромбоэмболии, разрывы миокарда, кардиогенный шок и внесердечные осложнения ИМ (нарушение мочеиспускания, парез кишечника, острые язвы желудка). Необходимо отметить, что эмоциональные расстройства (тревога и депрессия) и элементы психомоторного возбуждения выявляли у 24,7% больных всех возрастных групп.
Как видно из таблицы, у больных молодого возраста не наблюдалось достоверной связи между площадью поражения миокарда и наличием осложнений. Напротив, у больных 46-60 лет отек легких чаще встречался при проникающем ИМ. Число осложнений и их комбинаций оказалось больше у больных среднего возраста с проникающим ИМ. Наиболее частыми комбинациями стали сочетания электрической нестабильности миокарда с другими осложнениями заболевания. Нарушения сердечного ритма проявлялись различными видами экстрасистолий (48%), фибрилляции и трепетания предсердий (13%). Реже регистрировались желудочковые тахикардии и фибрилляция желудочков (по 6%), блокады ножек пучка Гиса (9%) и наджелудочковые тахикардии (3%). Атриовентрикулярные (АВ) блокады чаше выявляли у больных среднего возраста, при этом полные АВ-блокады у больных моложе 45 лет в наших набллюдениях не регистрировались. Фибрилляцию желудочков отмечали у 5% больных в возрасте до 45 лет и у 4% больных 46-60 лет, асистолию у 2% больных обеих групп. При этом у больных молодого возраста не наблюдали четкой связи между площадью поражения миокарда и наличием аритмий. У больных среднего возраста наджелудочковые тахикардии и различные виды экстрасистолии встречались чаще при проникающем ИМ .
Таблица 1. Варианты течения ИМ у больных молодого и среднего возраста - абс. число (%)
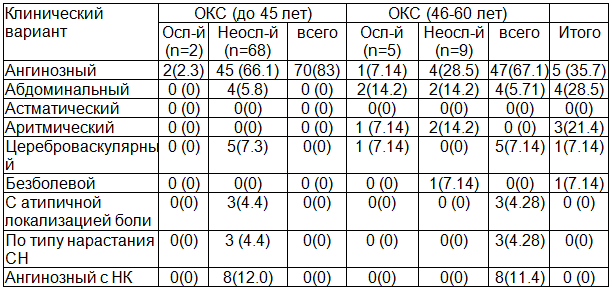
Необходимо отметить, что осложненное течение заболевания у молодых пациентов наблюдалось чаще (75,6%), чем у больных среднего возраста (68,2%).
В заключение необходимо отметить, что ишемическая болезнь сердца у больных моложе 60 лет нередко дебютирует инфарктом миокарда. Вместе с этим доля больных с проведенными методами реваскуляризации миокарда остается низкой. Этому способствуют поздние диагностика заболевания и госпитализация пациентов, а также недостаточная оснащенность методами лабораторного скрининга и низкая «инфарктная настороженность» врачей первого звена. Решение этих проблем, по нашему мнению, улучшит ближайший и отдаленный прогноз у больных инфарктом миокарда в возрасте до 60 лет.
Выводы
- Основным вариантом течения инфаркта миокарда у больных моложе 60 лет является ангинозный. С возрастом пациентов увеличивается число атипичных форм заболевания и сочетаний их с различными проявлениями сердечной недостаточности.
- Среди осложнений инфаркта миокарда у больных в возрасте до 60 лет преобладают нарушения сердечного ритма. У больных моложе 45 лет осложненное течение заболевания встречается чаще, при этом наличие осложнений не зависит от глубины поражения миокарда. У больных 46-60 лет увеличивается общее число осложнений за счет комбинаций их у одного больного, что повышает вероятность летального исхода.
- Для умерших от инфаркта миокарда больных в отличие от пациентов с благополучным исходом заболевания характерны большая площадь поражения миокарда и большее число осложнений. У этих больных чаще наблюдаются атипичные формы заболевания.
- Широкая распространенность различных комбинаций факторов риска инфаркта миокарда у заболевших в возрасте до 60 лет позволяет рассчитывать на эффективность профилактических мероприятий при своевременной их реализации.
