Результаты новейших исследований установили, что в структуре аффективных расстройств у пациентов с гипертонической болезнью (ГБ) доминируют расстройства адаптации (РА), достигая 51% [2, 5].
Несомненно, основы столь тесной связи ГБ и РА заключаются в общности психических факторов риска возникновения и развития данных заболеваний, лидирующее место среди которых занимает острый и хронический психический стресс. Так как сердечно–сосудистая система как эффектор большинства адаптационных реакций организма чаще других испытывает повреждающее действие стресса, то сегодня, благодаря результатам многочисленных исследований, первостепенная роль острого и хронического психического стресса в развитии и прогрессировании ГБ не подлежит сомнению [1, 3, 7, 9-11, 14, 15].
Психологические факторы действуют на нейроэндокринные, нейротрансмиттерные и иммунную системы и наоборот, в результате этого оказывая влияние на предрасположенность к аффективной патологии и ГБ [8].
В настоящее время в большинстве случаев пациенты с ГБ, страдающие РА впервые обращаются за помощью к специалистам общей медицинской практики и кардиологам, квалификация которых вполне позволяет лечить данные расстройства. Консультация специалиста (психиатр, психотерапевт) нужна в случае отсутствия достаточного эффекта от проводимого лечения с тенденцией к затяжному течению, либо при наличии выраженной депрессивной реакции с риском суицидального поведения [4, 6].
Большинство из препаратов, применяемых в терапии РА (транквилизаторы, антидепрессанты, нейролептики, и даже фитопрепараты) обладают побочными эффектами. Кроме того, что практически все они неблагоприятно воздействуют на соматическую сферу, употребление их даже в терапевтических дозах сопряжено с угрозой развития зависимости и, следовательно, возможностью развития синдрома «отмены». Транквилизаторы, нейролептики, растительные препараты и некоторые антидепрессанты вызывают сонливость, заторможенность и мышечную слабость.
В связи с этим поиск новых и безопасных препаратов для терапии РА при соматических заболеваниях является актуальной проблемой современной медицины.
Препарат Тенотен представляет собой сверхмалые дозы (СМД) к белку S100. Вероятные механизмы действия СМД анти-S100 при тревожных состояниях связаны с модификацией функциональной активности эндогенного белка S100 и его лигандов. В результате реализуется его ГАМК-миметическое действие, восстановление ГАМК-эргической нейропередачи. Препарат оказывает успокаивающее, противотревожное (анксиолитическое) действие, не вызывая нежелательных гипногенного и миорелаксантного эффектов. Улучшает переносимость психоэмоциональных нагрузок. Обладает стресс-протекторным, ноотропным, антиамнестическим, противогипоксическим, нейропротекторным, антиастеническим, антидепрессивным действием.
Цель исследования: изучить показатели эффективности фитотерапевтического и гомеопатического методов терапии у пациентов с ГБ, страдающих РА тревожно-депрессивного спектра.
Материалы и методы: 92 пациента с ГБ (52 мужчины и 40 женщин), которые находились на стационарном лечении в кардиологическом отделении БУЗ ВО Воронежской областной клинической больницы №1.
Критериями включения пациентов являлись:
- возраст от 30 до 60 лет;
- ГБ I-II стадии со степенью артериальной гипертонии (АГ) 1-3, риском сердечно-сосудистых осложнений (ССО) не более 3, недостаточностью кровообращения не более HIIА;
- наличие РА тревожно-депрессивного спектра.
Критерии исключения были следующие:
- ГБ II с риском ССО 4 и/или НК HIIБ и более, а также ГБ III;
- дополнительные соматические заболевания (такие как ИБС, язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит и хронический колит, цирроз печени, хронический бронхит и бронхиальная астма, заболевания щитовидной железы, ревматологическая патология, хронический пиелонефрит и гломерулонефрит, сахарный диабет);
- наличие в настоящее время или в анамнезе установленных органических (включая симптоматические) психических расстройств, психических расстройств и расстройств поведения, связанных с (вызванных) употреблением психоактивных веществ, шизофрении, шизотипических и бредовых расстройств, расстройств настроения, а также личности и поведения, расстройств психологического (психического) развития, умственной отсталости, невротических, связанных со стрессом и соматоформных расстройств.
Диагноз ГБ устанавливался кардиологами на основе клинической классификации ГБ в соответствии с современными отечественными и международными рекомендациями с применением МКБ-10. В качестве соматотропной терапии, по назначению кардиолога, пациенты получали следующие препараты: мочегонные, сартаны, антагонисты Са, ингибиторы АПФ и β – блокаторы.
Диагноз РА тревожно-депрессивного спектра устанавливался на основании клинико-диагностических критериев, изложенных в руководствах, глоссариях психопатологических синдромов и состояний и международной классификации психических и поведенческих расстройств (ICD-10, с учётом DSM-IV).
В исследовании применялись следующие методы: клинико-психопатологический, клинико–психометрический (шкала Гамильтона для оценки тревоги (ШГТ) в модификации из 14 пунктов (НАМ-А, Hamilton M., 1959 [13]), для оценки тяжести депрессии - шкала Гамильтона (ШГД) (НАМ-D, Hamilton M., 1967 [12]), в её версии из 21 вопроса), клинические методы исследования (ежедневное 2-кратное измерение артериального давления (АД) и суточное мониторирование АД - СМАД), статистический (с помощью пакета «Основные статистики и таблицы» STATISTICA 6.0., в качестве порогового уровня статистической значимости было принято значение 0,05).
Обследование пациентов с помощью клинической карты и шкал проводилось 3 раза: при поступлении, на 7-й и 14-й день терапии; СМАД проводилось два раза: при поступлении и на 14 день (день окончания терапии).
Пациентов с РА тревожно-депрессивного спектра случайным образом разделили на 2 равные группы по 46 человек в каждой. Первая подгруппа помимо стандартной терапии ГБ для коррекции проявлений РА получала гомеофармакотерапию с применением препарата тенотен (по 1 таблетке 3 раза в день в течение 2-х недель), вторая – психофитотерапию с применением официнальных сборов (успокоительный сбор №3) (при преобладании тревожного компонента или смешанной тревожно-депрессивной симптоматике) и препарата зверобоя – гиперицина (при преобладании депрессивного компонента).
Сравнительная социально-демографическая и клиническая характеристика пациентов с ГБ и РА тревожно-депрессивного спектра обеих групп представлена в табл. 1.
Таблица 1. Социально-демографическая и клиническая характеристика пациентов с ГБ и РА тревожно-депрессивного спектра
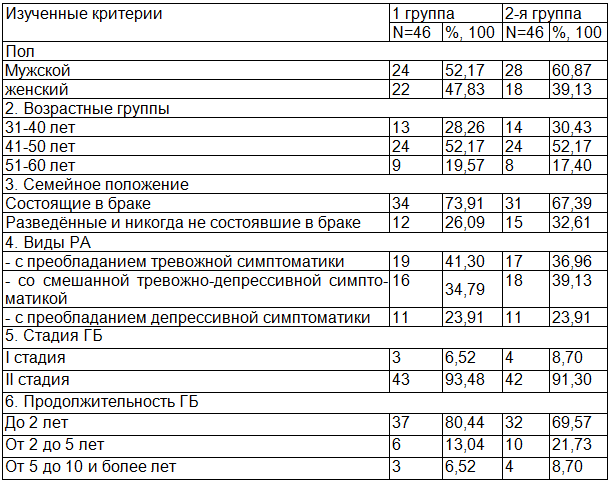
Таким образом, как видно из табл. 1, в основной группе было 24 мужчины и 22 женщины (52,17 и 47,83% соответственно), в группе сравнения - 28 мужчин и 18 женщин (60,87% и 39,13% соответственно). В обеих группах преобладали пациенты возрастной группы 41-50 лет, средний возраст в 1-й группе составил 45,26±5,89 лет, во 2-й - 44,67±5,70 лет. Большинство пациентов обеих групп состояли в браке (73,91% и 67,39% соответственно). Из видов РА чаще всего встречались РА с преобладанием тревожной и смешанной симптоматики (41,30% и 36,96% с преобладанием тревожной, 34,79% и 39,13% со смешанной в 1-й и 2-й группе соответственно), тогда как с преобладанием депрессивной несколько реже (23,91% в каждой группе). Кроме того, большинство пациентов обеих групп страдало ГБ II стадии (93,48% и 91,30%) и имело продолжительность ГБ менее 2 лет (80,44% и 69,57%). Средняя продолжительность ГБ составила 1,75±1,39 и 1,84±1,45 в 1-й и 2-й группах соответственно.
Результаты исследования и обсуждение
Согласно полученным данным, до начала лечения уровень тревоги по шкале Гамильтона в 1-й и 2-й группах определялся показателями от 20 до 29 баллов (в среднем для 1-й группы – 24,09± 1,82, для 2-й – 24,35±1,89), что соответствует «наличию тревожного состояния» по ШГТ. Уровень депрессии по шкале Гамильтона в обеих группах колебался от 8 до 13 баллов (в среднем 10,78±1,82 для 1-й группы и 11,13±1,61 - для 2-й), что соответствует «наличию депрессии» по ШГД. Исходный уровень среднесуточного АД в 1-й группе составил систолическое (САД) = 157,8 ± 9,7 мм рт. ст., диастолическое (ДАД) = 98,1 ± 5,4 мм рт. ст., во 2-й – САД = 156,2±8,9 мм рт. ст. и ДАД = 97,7±4,9 мм рт. ст. соответственно. При анализе исходных показателей СМАД в обеих группах было выявлено повышение всех параметров, отражающих прессорную нагрузку АД за сутки (табл. 2). Достоверных отличий по данным показателям между 1-й и 2-й группами установлено не было (p≤0,05).
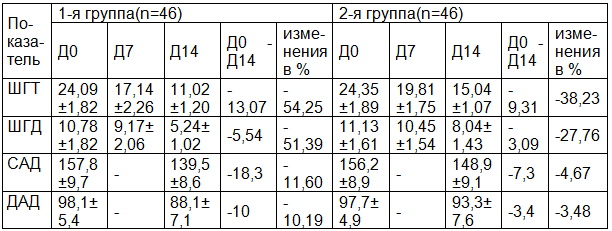
Таблица 2. Динамика показателей у пациентов с ГБ и РА 1-й и 2-й групп в процессе терапии (M±SD), p<0,05
В результате проведения 2-х недельного курса терапии подавляющее большинство пациентов 1-й группы и несколько меньшее 2-й группы к концу второй недели сообщили о практически полном исчезновении тревожного настроения с чувством внутреннего волнения, чувства напряжения, повышенной раздражительности, отмечалось уменьшение слабости, утомляемости, увеличение работоспособности, улучшение сна, а также стабилизация вегетативной симптоматики (перестали беспокоить приливы жара и холода, повышенная потливость, сухость во рту и тремор); улучшилось настроение и повысилась активность у пациентов, страдавших РА с преобладанием депрессивной симптоматики.
Эти данные подтвердились результатами объективного обследования актуального психического статуса: редуцировались психологические и соматические симптомы РА тревожно-депрессивного спектра. Кроме того, отмечалось достоверное снижение уровня тревоги по ШГТ в 1-й группе с 24,09± 1,82 до 11,02±1,20 баллов, и снижение суммарного балла по ШГД с 10,78±1,82 до 5,24±1,02 (p<0,05). Во 2-й группе снижение уровня тревоги и уровня депрессии по данным шкалам было менее выраженным: по ШГТ с 24,35±1,89 до 15,04±1,07 балла, по ШГД с 11,13±1,61 до 8,04±1,43 балла (табл. 2).
На фоне проводимой терапии в обеих группах отмечалась последовательная редукция интенсивности симптомов тревоги, бессонницы, соматовегетативной и когнитивной симптоматики.
В конце первой недели уменьшались выраженность собственно тревожного настроения, ощущения напряжения, раздражительности, а также ситуационно провоцированных страхов и направленных в будущее тревожных опасений, отмечалось улучшение сна пациентов: ускорение процесса засыпания, снижение числа ночных пробуждений и кошмарных сновидений, также активно редуцировались сенсорные симптомы: шум в ушах. нечёткость зрения, приливы жара и холода, слабость.
На 2-й неделе терапии происходила более активная редукция депрессивной, соматовегетативной и когнитивной симптоматики: уменьшалась выраженность вегетативной лабильности, улучшались концентрация внимания и память, нормализовалось настроение.
Таким образом, по результатам психометрического исследования, курс терапии с применением тенотена, проведённый в 1-й группе был достоверно более эффективным: снижение среднего балла по ШГТ составило -54,25% (на 14,83 балла), ШГД – 51,39% (на 5,54 балла), тогда как курс терапии с применение фитопрепаратов оказался существенно менее эффективным: снижение среднего балла по ШГТ составило - 38,23% (на 9,31 балла), ШГД – 27,76% (на 3,09 балла) от исходных показателей.
При анализе клинического течения ГБ в процессе 2-х недельного лечения отмечено снижение выраженности основных её клинических проявлений в обеих группах, однако, следует отметить, что в группе, получавшей лечение с применением тенотена было установлено более выраженное и достоверное снижение клинических проявлений, прежде всего таких, как головная боль, сердцебиение, шум в ушах, одышка.
Выраженное улучшение в 1-й группе констатировали 71,74% пациентов (33 пациента), остальные сообщили об умеренной либо незначительной положительной динамике, в то время как во 2-й группе выраженное улучшение констатировали 43,48% (20 пациентов), умеренную и незначительную положительную динамику - 47,83% (22 пациента), отсутствие динамики – 8,69% (4 пациента) соответственно.
В результате проведённого лечения суточное систолическое АД (САД) и диастолическое АД (ДАД) снизилось в обеих группах, при этом наиболее выраженное снижение по указанным параметрам произошло в 1-й группе и в меньшей степени во 2-й группе (САД=139,5±8,6 мм.рт.ст, ДАД=88,1±7,1мм.рт.ст. в 1-й подгруппе, САД=148,9±9,1 мм.рт.ст, ДАД=93,3±7,6 мм.рт.ст. во 2-й группе). Изменения САД и ДАД от исходного уровня в 1-й группе составили – 11,60% и -10,19% соответственно, что в 2 раза больше, чем во 2-й группе -4,67% и -3,48% соответственно.
Выявление индивидуальных критериев преимуществ тенотена дало следующие результаты: одним из наиболее значимых факторов стала сублингвальная форма препарата, которая, по мнению пациентов, обеспечивала наиболее быстрый эффект (в результате чего, в ряде случаев пациенты помимо стандартной схемы успешно применяли его как препарат «скорой помощи» в стрессовых ситуациях) и не оказывала существенного влияния на желудочно-кишечный тракт, тогда как пациенты, получавшие фитотерапию, изредка предъявляли жалобы на побочные эффекты, касавшиеся желудочно-кишечного тракта, которые, впрочем, были выражены незначительно и не требовали отмены терапии. Также важным был положительный настрой пациентов в плане безопасности препарата (для большинства пациентов выражения «гомеопатический» и «без побочных действий» являлись синонимами), что и определило более высокую приверженность лечению и удовлетворённость его результатами в 1-й группе.
Выводы: полученные данные показывают достаточно высокую эффективность включения препарата Тенотен в психофармакотерапию РА тревожно-депрессивного спектра у пациентов с ГБ (по сравнению с фитотерапией), что позволяет рекомендовать его к применению в комплексном лечении в кардиологическом отделении.
