В развитии симптомов хронической сердечной недостаточности (ХСН) важное значение имеет нарушение баланса нейрогормональных систем [1-3]. Анализ вариабельности ритма сердца (ВРС) в настоящее время является маркером вегетативной регуляции, позволяющим судить о состоянии симпатической и парасимпатической части вегетативной нервной системы (ВНС) [4]. Снижение показателей ВРС свидетельствует о нарушении вегетативного контроля сердечной деятельности и неблагоприятном прогнозе [5]. Дисфункцию ВНС, выявляемую при исследовании ВРС, можно рассматривать, как поражение органа-мишени наряду с традиционными мишенями ХСН (сердцем, почками, сосудами) [6]. Исследования последних двух десятилетий свидетельствуют о наличии достоверной связи между вегетативной регуляцией сердечно-сосудистой системы и смертностью от сердечно-сосудистых причин, включая внезапную смерть [6,7].
У больных ХСН показатели вариабельности снижены по сравнению с нормой [6], кроме того с возрастом происходит их дальнейшее снижение. При старении рефлекторные влияния на сердечно-сосудистую систему ослабляются, возникает дезинтеграция различных уровней вегетативной регуляции сердечной деятельности, что сопровождается ослаблением симпатических нервных влияний на сердечно-сосудистую систему и повышением чувствительности к катехоламинам. Кроме того, изменение гормонального статуса у женщин в перименопаузе сопровождается гиперактивностью симпатической нервной системы (СНС) и повышением возбудимости гипоталамо-гипофизарных структур с нарушением центральной и периферической регуляции сосудистого тонуса [8]. В литературе встречаются работы, посвященные изучению вегетативной дисфункции при ожирении [9,10], при артериальной гипертензии и метаболическом синдроме [8,11], и практически отсутствуют данные об особенностях ВРС у мужчин и женщин с ХСН.
Особенно актуальным этот вопрос становится у лиц зрелого и пожилого возраста, когда оценка текущего функционального состояния и резервов адаптации регуляторных систем может позволить более адекватно определять интенсивность лечебного и немедикаментозного вмешательства. Очевидна потребность в проведении дополнительных исследований ВРС с охватом всего возрастного спектра среди мужчин и женщин.
Цель исследования: изучение гендерных особенностей вариабельности ритма сердца у пациентов с ХСН зрелого и пожилого возраста в реальной клинической практике.
Материалы и методы. Обследовано 216 пациентов, обоего пола в возрасте от 45 до 75 лет, через 6 месяцев после перенесенного инфаркта миокарда (ИМ), осложненного развитием ХСН I-III функционального класса по классификации общества специалистов по сердечной недостаточности (ОССН) [12]. Пациенты были разделены на 4 группы в зависимости от пола и возраста на основании рекомендаций всемирной организации здравоохранения (ВОЗ) [13]: 1-я группа – мужчины (45-59 лет - зрелого возраста (n=58) – средний возраст 54,2±3,2 года, 2-я группа женщины зрелого возраста (n=50) – средний возраст 56,06±3,66 года, 3-я группа мужчины (60-75 лет пожилого возраста) (n=52) – средний возраст 68,25±2,9, 4-я группа женщины пожилого возраста (n=56) – средний возраст 68,46±3,1. Характеристика исходных групп больных представлена в табл. 1.
Таблица 1. Характеристика групп пациентов с хронической сердечной недостаточностью (М±m)
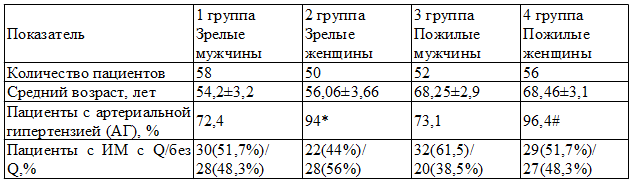
Примечания: *- достоверность различий между 1-й и 2-й группами, при р<0,05; #- достоверность различий между 3-й и 4-й группами, при р<0,05
Оценку ВРС проводили на приборе «ВАРИКАРД-1,41» (Россия) с расчетом основных статистических и спектральных показателей. апись ЭКГ осуществляли в течение5 минут утром в состоянии покоя в одном из стандартных отведений в положении «лежа» через 15 минут после адаптации больного к обстановке и во время ортостатической пробы [14 ]. Проанализированы следующие показатели ВРС: SDNN (мс) - стандартное отклонение величин RR интервалов; ИН - индекс напряжения регуляторных систем, отражающий активность симпатической регуляции. С учетом величины ИН определялся исходный вегетативный тонус: при ИН от 30 до 90 усл. ед.- диагностировалась нормотония, ваготония – ИН менее 30 усл. ед., симпатикотония с умеренным преобладанием тонуса симпатического отдела ВНС – ИН от 90 до 160 усл. ед., гиперсимпатикотония – ИН более 160 усл. ед. Вегетативную реактивность (ВР) определяли как отношение показателя индекса напряжения во время ортопробы к исходному ИН [15]; ТР (мс2)- суммарную мощность спектра ВРС; IC (%)- индекс централизации регуляторных систем; HF(%)-мощность высокочастотного спектра; LF, VLF-соответственно мощность низкочастотного и очень низкочастотного компонентов вариабельности в % от суммарной мощности колебаний. Вышеуказанные показатели оценивались также после проведения ортостатической пробы.
Результаты и их обсуждение. Временной анализ данных ВРС позволил выявить снижение SDDN во всех четырех группах больных с ХСН, в большей степени среди групп пожилых пациентов. У пациентов пожилого возраста отмечается более выраженное снижение SDNN, по сравнению с группами пациентов зрелого возраста, как у мужчин, так и женщин (табл. 2, 3).
Таблица 2. Показатели вариабельности ритма сердца у больных хронической сердечной недостаточности зрелого возраста.
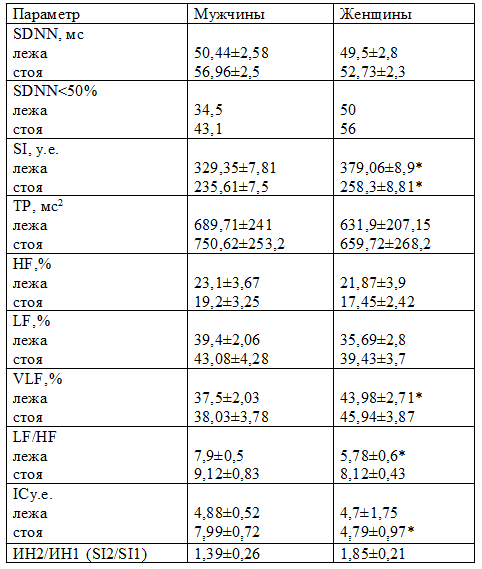
Примечание: * достоверность различий между группами, при р<0,05
Таблица 3. Показатели вариабельности ритма сердца у больных хронической сердечной недостаточности пожилого возраста
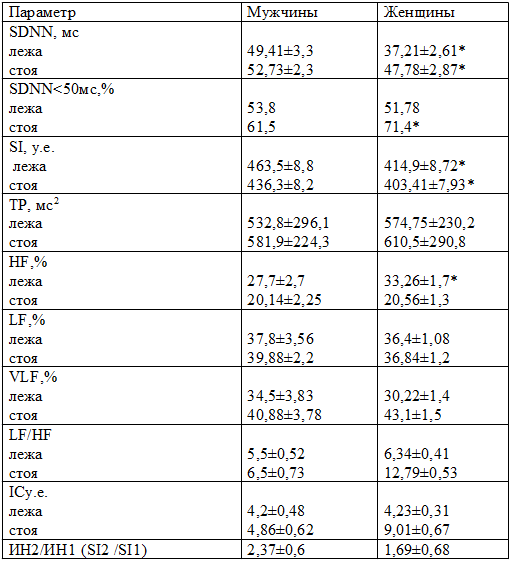
Примечание: *- достоверность различий между группами, при р<0,05
Достоверно наиболее низкие значения SDNN встречались среди женщин пожилого возраста, по сравнению с мужчинами этого же возраста. Подобная картина свидетельствует о нарастании симпатического тонуса и подавлении парасимпатической активности и является независимым предиктором смерти от прогрессирующей ХСН [16]. При проведении активной ортостатической пробы (АОП) данный показатель в группах пожилых пациентов составил 47,78±2,87мс против 54,18±3,93мс соответственно женщин и мужчин (р<0,05). В группах зрелых пациентов достоверных различий по SDNN получено не было: 52,73±2,3мс у женщин и 56,96±2,5мс у мужчин. Более выраженное снижение ВРС у пациентов пожилого возраста может быть обусловлено снижением вегетативной регуляции синусового узла, а также пониженной чувствительностью самого узла к этим влияниям. Обращает на себя внимание достоверное увеличение процента встречаемости SDNN < 50 мс в группах пожилых пациентов, по сравнению со зрелыми пациентами. На основании ранее проводимых исследований, установлено, что SDNN является независимым предиктором смерти от любых причин и прогрессирующей ХСН [7], вероятность риска внезапной смерти была в 5,3 раза больше у пациентов с SDNN<50мс, чем у пациентов с SDNN>100 мс [5, 14]. При сравнении данного показателя в исследуемых группах, выявлено следующее: среди пациентов пожилого возраста более высокий процент обнаружения SDNN<50мс достоверно встречался у лиц женского пола в 71,4% vs 61,5% в группе мужчин. Подобная ситуация наблюдалась и в группах больных зрелого возраста: 56% у женщин vs 43,1% в группе мужчин, различия не достигли критерия достоверности. Это может быть обусловлено более частой встречаемостью артериальной гипертензии у женщин в обеих возрастных группах.
Для всех включенных в исследование больных с ХСН характерна выраженная централизация управления ритма сердца, как в покое, так и при проведении АОП.
При анализе спектральных показателей, обращает внимание снижение суммарной мощности спектра в группе пожилых пациентов (532,8±296,1мс2 vs 574,75±230,2 мс2 мужчин и женщин соответственно) по сравнению с пациентами зрелого возраста (689,71±241 мс2 vs 631,9±207,15 мс2 мужчин и женщин соответственно) различия не достигли критерия достоверности. Снижение суммарной мощности спектра ТР?370 мс2 является прогностически неблагоприятным признаком и расценивается как поражение органов-мишеней. Следует отметить, что выявляемость ТР?370 мс2 значимо чаще отмечалась у пациенток женского пола, независимо от возраста, так у пожилых женщин в 41,1% случаев по сравнению с пожилыми мужчинами 32% (р>0,05).
Оценка относительного вклада в суммарную мощность спектра у пациентов зрелого возраста выявила достоверное преобладание волн сверхнизких частот (VLF,%) в группе женщин, по сравнению с мужчинами (см. табл. 2,3). Так у женщин VLF,% составляет 43,98±2,71% vs 37,5±2,03% в группе мужчин (р<0,05). Преобладание в спектре волн сверхнизкой частоты (VLF,%) у женщин зрелого возраста свидетельствуют о повышении нейрогуморального и метаболического уровня регуляции деятельности нервной системы с активацией сосудодвигательного центра и гипофизарно-гипоталамического компонента. Данный факт может объясняться нейрогормональными сдвигами происходящими во время пост- и перименопаузы, затрагивающими гипоталамо-гипофизарную систему, яичники, кору надпочечников [15,17]. При этом отмечается недостоверное снижение мощности волн высоких частот (HF,%), 23,1±3,67% vs 21,87±3,9% в 1-й и 2-й группах соответственно, что свидетельствует о снижении активности парасимпатической нервной системы. В группе пожилых женщин отмечается приблизительно равномерное распределение волн мощности сверхнизких частот, низких и высоких частот, а в группе пожилых мужчин мощность волн высоких частот (HF,%) достоверно отличался от женщин в сторону снижения – 27,7±2,7% vs женщин 33,26±1,7% (р<0,05) (табл. 3).
Функциональный резерв вегетативной регуляции оценивали с помощью АОП. Среди пациентов зрелого возраста при проведении АОП преимущественно у мужчин отмечалось увеличение общей мощности спектра (ТР), так и мощности волнового диапазона низкой частоты (LF) 43,08±4,28% vs женщин 39,43±3,7% в 1-й и 2-й группах соответственно, 39,88±2,2% и 36,84±1,2% в 3-й и 4-й группах пожилых пациентов, что свидетельствует о преобладании активности симпатического отдела ВНС у мужчин. В группе пожилых женщин регистрировалось увеличение мощности очень медленных волн (VLH) 43,1±1,5% vs пожилых мужчин 40,88±3,78%, что указывает на снижение функционального состояния организма и позволяет диагностировать неврокардию, обусловленную системными и локальными нейрогуморальными нарушениями.
Симпатовагальный индекс (LF/HF) был достоверно ниже у женщин как зрелого, так и пожилого возраста по сравнению с мужчинами - 7,9±0,5усл.ед. в 1-й и 5,78±0,6усл.ед. во второй и 5,5±0,52усл.ед. и 6,44±0,41усл.ед- в 3-й и 4-й группах соответственно (табл. 2, 3).
При проведении АОП у пациенток зрелого возраста наблюдался недостаточный ответ симпато-адреналовой системы (угнетение барорефлекторной функции – сниженный прирост отношения LF/HF), что является также важным прогностически неблагоприятным фактором риска развития внезапной сердечной смерти или аритмического события [7,18].
С возрастом меняется распределение больных в зависимости от типа вегетативного баланса в сторону увеличения пациентов с гиперсимпатикотонией. Так в группах пациентов зрелого возраста практически в равных частях встречались пациенты и с нормотонией и симпатикотонией (табл. 4).
Таблица 4. Распределение больных в зависимости от вегетативного тонуса в исследуемых группах
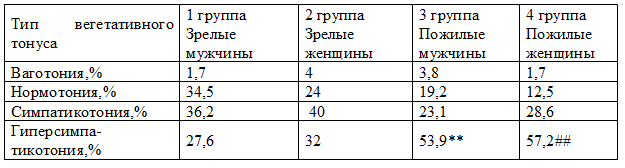
Примечания: **- достоверность различий между 1-й и 3-й группами, при р<0,05; ##- достоверность различий между 2-й и 4-й группами, при р<0,05
В группах пациентов пожилого возраста преобладали больные с гиперсимпатикотонией. Достоверных различий между мужчинами и женщинами пожилого возраста выявлено не было. При проведении сравнительного анализа между пациентами мужского пола разного возраста, процент встречаемости гиперсимпатикотонии преобладал у пожилых пациентов 53,9% против 27,6% у мужчин зрелого возраста (р=0,04). У женщин отмечалась подобная тенденция: выявляемость гиперсимпатикотонии в группе пожилых составила 57,2% против 32% женщин зрелого возраста р<0,05 (таб. 4). Следовательно, у пациентов с ХСН пожилого возраста доминировали лица с симпатикотонией различной степени.
Выводы
1. В группах пациентов пожилого возраста отмечается более выраженное снижение SDNN по сравнению с мужчинами и женщинами зрелого возраста, что указывает на повышение активности симпатической нервной системы с увеличением возраста.
2. У женщин зрелого возраста по сравнению с мужчинами выявлено достоверное преобладание мощности волн сверхнизких частот (VLF,%), что свидетельствует о повышении нейрогуморального уровня регуляции деятельности нервной системы.
3. Среди пациентов с ХСН пожилого возраста: у женщин достоверно отмечается преобладание в спектре преимущественно в области высокочастотных колебаний (HF,%) по сравнению с мужчинами, что свидетельствует об уменьшении парасимпатических влияний на сердце и нарушении барорефлекторной регуляции.
4. У пациенток женского пола зрелого и пожилого возраста от возраста отмечается снижение симпатовагального индекса (LF/HF) по сравнению с мужчинами, что свидетельствует о более высоком риске внезапной сердечной смерти и развитии угрожаемых аритмий среди женщин.
5. Вне зависимости от гендерных особенностей гиперсимпатикотония преобладает среди пожилых пациентов с ХСН по сравнению с больными зрелого возраста, что указывает на указывает на изменения вегетативного баланса в сторону преобладания симпатической активности, прогрессирующих по мере старения.
