Актуальность. Заболевания сердца и сосудов считаются главной причиной снижения трудоспособности и летальных исходов во всём мире [7]. По оценкам Всемирной Организации Здравоохранения (ВОЗ), ежегодно в мире от сердечно-сосудистых заболеваний (ССЗ) погибают более 17 млн. человек, из них вследствие ишемической болезни сердца (ИБС) — более 7 млн.
Другая актуальная сторона данной проблемы - это сочетание различных болезней у одного пациента. Полиморбидность характерна для пациентов старших возрастных групп, возраст которых превышает 60 лет.
ИБС и хроническая обструктивная болезнь легких (ХОБЛ) в 62% наблюдений являются сопутствующими заболеваниями у одного и того же пациента.
Фибрилляция предсердий (ФП) является наиболее частым нарушением ритма и её распространенность в общей популяции составляет 1-2 [3,5,14].
Ацетилсалициловая кислота (АСК) является наиболее широко применяемым и экономически выгодным антитромботическим препаратом на данный момент времени. Механизм действия заключается в том, что первично аспирин действует на циклооксигеназу – 1 (ЦОГ-1) тромбоцитов, и в результате снижается продукция тромбоксана А2 (ТхА2). Аспирин также ингибирует циклооксигеназу - 2 (ЦОГ-2), и в 95% блокирует ЦОГ-1 тромбоцитов. В результате снижения уровня ТхА2 становится невозможной агрегация тромбоцитов и, как следствие, утилизируется возможность образования сгустков в атеросклеротических артериях. Тромбоксан А2 быстро гидролизуется в не энзиматическую форму Тромбоксан В2 (ТхВ2), который можно измерить в сыворотке или плазме, но в связи с активацией тромбоцитов in vitro в пробе крови это нецелесообразно. Проходя через почки, ТхВ2 формирует метаболит в моче, так называемый 11-дегидротромбоксан В2 (11dh TxB2), имеющий длительный полупериод жизни и отражающий высокую ценность неинвазивного метода. Низкий уровень 11dh TxB2 коррелирует с низким уровнем ТхА2, и отражает ответ на аспирин, а вот пациенты с подъемом уровня ТхВ2 могут быть отмечены как не отвечающие на аспирин и имеющие высокий риск сердечно-сосудистой патологии. Большие клинические исследования показали, что данная методика по измерению 11dh TxB2в моче превосходно характеризует аспириновый ответ, а возрастающий уровень данного метаболита коррелирует со значительными рисками кардиоваскулярных событий и риском смерти [2].
В последние годы активно обсуждается проблема резистентности к аспирину, под которой понимают невозможность угнетения синтеза тромбоксана А2, а также редуцирования агрегации тромбоцитов [1,4]. По данным разных исследований, частота резистентности к АСК колеблется в широких пределах от 5 до 40% [13].
Среди причин аспиринорезистентности выделяют клинические, клеточные и генетические факторы. К клиническим причинам можно отнести несоблюдение режима приёма препарата - отсутствие приверженности пациента к лечению, а также низкая абсорбция при несоблюдении адекватной дозировки [6,17]. Есть данные, что у АСК, выпускаемой в таблетках с защитным покрытием, антитромбоцитарные свойства выражены слабее, чем у обычной растворимой формы, а это может служить одной из причин резистентности к АСК, наблюдающейся примерно у 33% больных, принимающих до 100 мг/сут аспирина [17].
Особенно часто данная проблема встречается у лиц с ожирением, у которых вероятность неэффективности приёма АСК достигает 40% [10].
Однако в исследовании, проведённом Bhatt и коллегами, включившем 50 здоровых добровольцев, при сравнении двух форм АСК (81 мг)- кишечнорастворимой и стандартной - достоверных различий в подавлении агрегации тромбоцитов за 3-х недельный период наблюдений обнаружено не было [10].
Одной из причин неэффективности терапии может быть взаимодействие с другими препаратами, такими как ибупрофен, который может связываться с активным центром ЦОГ-1, меняя его пространственную конфигурацию и тем самым препятствуя антитромбоцитарному эффекту АСК [8].
Гипергликемия также ведёт к снижению эффективности антитромбоцитарной терапии за счёт реактивации свободных радикалов [9], а гиперхолестеринемия может ослаблять действие АСК на тромбин [15,16].
Клеточные факторы, влияющие на эффективность АСК, включают недостаточное подавление функции ЦОГ-1 тромбоцитов, а также повышенную экспрессию м-РНК ЦОГ-2 тромбоцитов и эндотелиальных клеток [19,20].
Резистентность к АСК может быть связана с генетическими факторами- полиморфизмом генов рецепторов тромбоцитов PL(A1A2) [11,18].
Резистентность к АСК также может быть обусловлена реактивацией тромбоцитов через систему тромбоксана А2 или АДФ-зависимый путь, простимулированной возникновением большого количества тромбина, который образуется при остром коронарном синдроме (ОКС).
Также актуальны в настоящее время обсуждения по использованию комбинированной терапии клопидогрелом и АСК перед монотерапией АСК в лечении аспиринорезистентных больных с ИБС, которая проводилась в исследовании СURE. Снижение относительного риска сердечно-сосудистых осложнений за 9 месяцев наблюдения составило 20%. Преимущества начинают проявляться уже через 2 часа после приема нагрузочной дозы 300 мг [12].
Результаты исследования CLARITY-TIMI-28, в котором участвовали 3491 больной в возрасте до 75 лет с ОКС с подъемом сегмента ST на ЭКГ, получавшие тромболитическую терапию АСК в насыщающей дозе 150–325 мг/сут. и поддерживающей 75–162 мг/сут, а также клопидогрель в насыщающей дозе 300 мг/сут. с переходом на 75 мг/сут. и плацебо, показали, что включение в лечение клопидогреля привело к уменьшению частоты нефатального рецидива инфаркта миокарда и смерти от любых причин ко времени выписки или по истечении 8 суток на 36 % (в группе плацебо — с 21,7 до 15,0 %; р < 0,001), в основном за счет уменьшения количества случаев сохранения окклюзии инфарктзависимой коронарной артерии (на 41 %, р < 0,001). Кроме того, эффект клопидогреля не зависел от возраста, пола и фибринспецифичности тромболитика.
Цель исследования: повышение эффективности дезагрегантной терапии у больных ИБС и ХОБЛ с ФП.
Материалы и методы. В исследование были включены 80 человек (40 мужчин и 40 женщин в возрасте 61±10,3 лет). У всех пациентов были показания для лечения аспирином, т.к. большинство пациентов имели количество баллов по шкале CHADS 2 0-1 балл, а у некоторых были противопоказания к лечению варфарином. Пациенты находились на обследовании и лечении в кардиологических отделениях 1 и 2 БУЗ ВО «ВГКБСМП № 1» города Воронежа с диагнозом ИБС, аритмическим вариантом, персистирующей формой ФП, ХСН I- IIА, ФК II и ХОБЛ II стадии. Диагностику аспиринорезистентности проводили на базе лаборатории ООО «Новые Медицинские Технологии». Все пациенты получали аспирин в дозе 100 мг/сут, а также бронхолитики, каптоприл по 50 мг/3 раза в день, кордарон в индивидуально подобранных дозах. Сведения обо всех препаратах, используемых для сопутствующей терапии, заносили, включая название, суточную дозу, способ применения, даты начала и окончания терапии, в историю болезни и в индивидуальную регистрационную форму.
Для определения аспиринорезистентности всем больным и лицам контрольной группы, включенным в исследование, оценивали уровень 11-дегидротромбоксана В2 в суточной моче согласно стандартной методике с использованием тест-систем фирмы Randox -TxB2-кардио.
Характеристика набора для определения ТхВ2-кардио:
- исследование мочи (собрать легко, неинвазивный метод),
- измерение 11dh TxB2, адекватного метаболита тромбоксана А2,
- исследуемый ранг 300-5000 pg/ml.
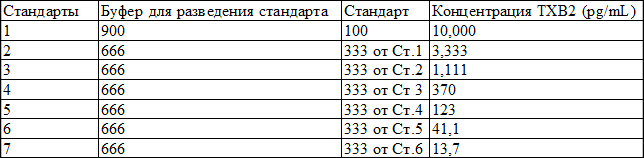
Для приготовления реагентов необходимо 7 пробирок-стандартов. В пробирку 1 вносится 1,000 мкл буфера для разведения стандарта. В пробирки №2-№7 вносится по 666 мкл буфера для разведения стандарта. Удаляется 100 мкл буфера для разведения из пробирки №1. Вносится 100 мкл Стандарта в пробирку №1. Тщательно перемешивается. Добавляется 333 мкл из пробирки №1 в пробирку №2 и тщательно перемешивается. Добавляется 333 мкл из пробирки №2 в пробирку №3 и данная процедура продолжается для пробирок №4 по №7. Концентрация ТхВ2 в пробирках №1-№7 будет 10,000, 3,333, 1,111, 370, 123, 41,1, и 13,7 пг/мл, соответственно (см. табл. 1).
Таблица 1. Приготовление 7 стандартных пробирок
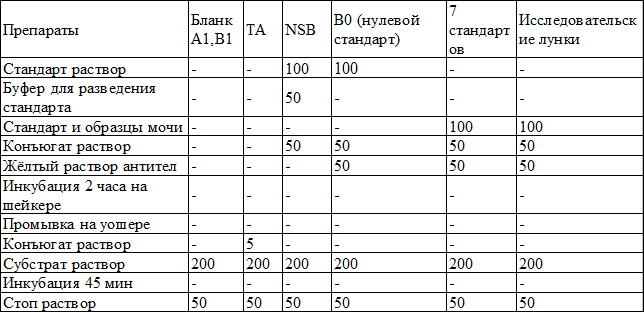
Процедура анализа начинается с того, что вносится по 100 мкл буфера для разведения стандарта в ячейки, предназначенные для NSB и B0 (стандарт 0 пг/мл). Далее вносится по 100 мкл стандартов из пробирок №1-№7 в соответствующие ячейки. Вносится по 100 мкл образцов мочи в соответствующие ячейки. Вносится 50 мкл рабочего буфера в лунки, предназначенные для NSB. Далее вносится 50 мкл голубого конъюгата во все ячейки, кроме ячеек, предназначенных для общей активности (ТА) и бланка. Добавляется по 50 мкл жёлтого раствора антител во все ячейки, кроме ячеек, предназначенных для бланка, ТА и NSB. На этом этапе ячейки, предназначенные для ТА и бланка должны быть пустыми. Ячейка NSB должна быть окрашена в голубой цвет, а все остальные ячейки должны быть зелёными. Далее 2 часа при комнатной температуре происходит инкубация на шейкере ( 500 об\мин). Через два часа необходимо удалить содержимое ячеек, промыв их, добавляя 400 мкл буфера для промывок в каждую лунку и постучав микропланшетом по чистой фильтровальной бумаге. Далее вносится по 5 мкл голубого конъюгата в ячейки, предназначенные для ТА и вносится по 200 мкл раствора рNPP субстрата во все ячейки. После 1 часовой инкубации при комнатной температуре вносится по 50 мкл стоп-раствора в каждую ячейку. Происходит остановка реакции и оптическая плотность должна быть измерена немедленно (см. табл. 2).
Таблица 2. Протокол приготовления ячеек к анализу, мкл
Оптическая плотность ячеек должна определяться при 405 нм. Характеризовать результаты можно по калибровочной кривой, на которой ось абсцисс - это оптическая плотность семи стандартных лунок, а ось ординат - это количество ТхВ (пг/мл).
Пациенты с подъемом уровня ТхВ2-кардио обозначались как не отвечающие на аспирин. Низкой считалась концентрация ТхВ2 от 759до 1283 пг/мл, средним уровнем от 1284 до 2600 пг/мл, высоким от 2601 и более пг/мл.
Также всем пациентам измеряли время кровотечения по методу Дьюка. Для данной пробы иглой Франка со сменными лезвиями или специальными ланцетами одноразового пользования производили укол кончика пальца на глубину 4 мм, после чего каждые 10-30 сек. фильтровальной бумагой, не касаясь ранки, снимали каплю крови; счёт времени вели от момента появления первой капли до остановки кровотечения. В норме кровотечение прекращалось через 1,5-4,0 мин. Проба отражает процесс остановки капиллярного кровотечения, в котором главную роль играют тромбоциты. Аспиринорезистентность фиксировалась, если время кровотечения, определённое после приёма аспирина увеличилось менее чем в 1,5 раза от исходной цифры, определённой до приёма дезагрегантов.
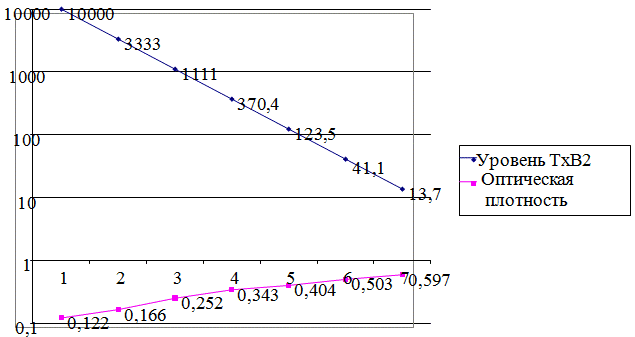
Рис. 1. Зависимость уровня ТхВ2 от оптической плотности мочи
При выявлении аспиринорезистентности больным назначалась комбинированная терапия, включающая аспирин 100 мг и клопидогрель в нагрузочной дозе 300 мг/сут. с переходом на каждодневную дозу 75 мг. Через несколько дней повторно измеряли время кровотечения по Дьюку.
Результаты исследования. При определении уровня ТхВ2 до приёма аспирина было выявлено: у 80 пациентов (100%) больных имели 2601 и более пг/мл (высокий) ТхВ2 в моче. При определении количества ТхВ2 в суточной моче на 4-ый день после приёма аспирина было выявлено следующее: 38 человек (47,5%) имели уровень ТхВ2 в моче 2601 и более пг/мл (высокий), 33 человек (41,25%) имели уровень ТхВ2 от 1284 до 2600 пг/мл (средний), 9 человек (11,25%) имели уровень ТхВ2 759 до 1283 пг/мл (низкий).
Таблица 3. Корреляция количества ТхВ2 в суточной моче и времени кровотечения до/после приёма аспирина и времени кровотечения до/после приёма клопидогреля

Примечание: r - коэффициент корреляции, p - достоверность
Исходное время кровотечения у всех пациентов составляло до 4 мин.
То есть, аспиринорезистентность выявлена у 38 пациентов из 80 (47,5%). После присоединения клопидогреля к аспирину измерялось вновь время кровотечения, и было выявлено, что у 15 (39,5%) из 38 аспиринорезистентных пациентов время кровотечения удлинилось более чем в 1,5 раза, т.е. комбинированная терапия была эффективна. У пациентов с аспиринорезистентностью, получающих комбинированную терапию, за период наблюдения случаев желудочно-кишечных кровотечений не зарегистрировано.
Выводы: комбинированная терапия аспирином и клопидогрелем показала большую эффективность в сравнении с монотерапией аспирином при лечении аспиринорезистентных больных ИБС и ХОБЛ c фибрилляцией предсердий.
Таблица 4. Сравнительный анализ уровня ТхВ2 в суточной моче и времени кровотечения до/после приёма аспирина и клопидогреля у больных ИБС и ХОБЛ с фибрилляцией предсердий
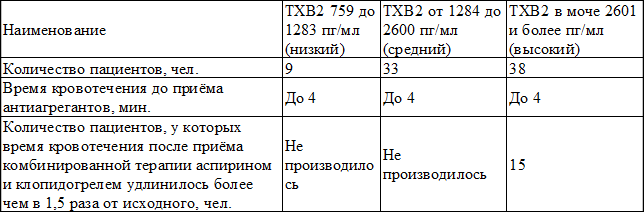
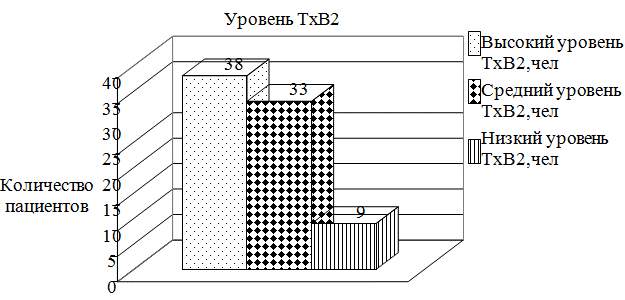
Рис. 2. Количественный анализ больных ИБС и ХОБЛ с фибрилляцией предсердий по уровню ТхВ2 в суточной моче
