Введение. Сердечно-сосудистые заболевания (ССЗ) – ведущая причина смерти во всем мире [1]. В 2008 г. по оценкам экспертов от ССЗ умерло 17,3 млн. чел., что составляет около 30% от общей смертности в мире. К 2030 г. прогнозируется рост этого показателя до 23,6 млн., преимущественно за счет увеличения смертности от ССЗ в странах с низким и средним доходом на душу населения.
Психические расстройства также характеризуются высокой распространенностью и выявляются у 1 из 10 человек. По прогнозам Всемирной Организации Здравоохранения (ВОЗ) к 2030 г. депрессия станет второй ведущей причиной потери трудоспособности в мире, уступая только ССЗ [2]. Учитывая высокую распространенность как ССЗ, так и депрессивных расстройств, можно ожидать высокую степень их коморбидности. В настоящее время совершенно очевидно, что депрессия значительно чаще возникает у лиц с ССЗ, чем этого можно было ожидать, и наоборот [3].
Взаимосвязь между ССЗ и депрессией является двунаправленной, так как депрессия может являться как причиной, так и следствием ССЗ. Отмечается высокая распространенность депрессивных расстройств у пациентов с ССЗ; после перенесенного инфаркта миокарда до 40% пациентов переносят большое или малое депрессивное расстройство [4]. Депрессия также повышает риск развития ССЗ в 1,5-2 раза, как у мужчин, так и у женщин, вне зависимости от наличия других факторов риска [5-6].
Депрессия может приводить к утяжелению ССЗ, что демонстрирует повышение смертности в 2,0-2,5 раз у пациентов с коморбидной депрессией после перенесенного инфаркта миокарда [7-9], причем максимальный показатель относительного риска регистрируется у пациентов с впервые возникшей депрессией [10].
Достижение ремиссии при депрессивном расстройстве само по себе является значимой целью лечения, так как депрессия является основным фактором снижения качества жизни и повышения затрат на здравоохранение у пациентов с ССЗ, в то же время лечение депрессии может также улучшать и прогноз при ССЗ, что также является привлекательной перспективой [11].
В связи с чем, целью данного исследования явилась оценка степени выраженности депрессивных расстройств у пациентов с ССЗ и их коррекция.
Материалы и методы. Проведенное исследование одобрено Этическим Комитетом ГБОУ ВПО ДГМА МЗ РФ. Обследовано 211 пациентов с различными ССЗ в возрасте от 18 до 65 лет, из них 104 (49,3%) мужчины и 107 (50,7%) женщин. Первую группу составили 68 (32,2%) пациентов с установленным диагнозом артериальная гипертензия (АГ), 36 (52,9%) женщин и 32 (47,1%) мужчины в возрасте 65,9±10,2 лет; вторую группу - у 72 (34,1%) человека с ишемической болезнью сердца (ИБС) без инфаркта миокарда (ИМ) в анамнезе, 36 (50,0%) мужчин и 36 (50,0%) женщин в возрасте 67,2±9,5 лет и третью группу – 71 (33,7%) пациент с ИБС с ИМ в анамнезе (36 (50,7%) мужчин и 35 (49,3%) женщин в возрасте 66,8±10,1 лет).
Все больные проходили стандартное общеклиническое обследование, которое включало в себя оценку жалоб, анамнеза, физикальное и лабораторно-инструментальные обследования.
Для количественной оценки выраженности психопатологической симптоматики и для определения степени эффективности лечения использовали опросник Бека. Пациентам с признаками депрессии назначали селективный ингибитор обратного захвата серотонина (СИОЗС) пароксетин начиная с 10 мг/сут при однократном приеме, с наращиванием дозировки до 20 мг/сут через неделю. Оценку эффективности терапии проводили на 1-й и 3-й месяц от начала лечения. Тяжесть побочных эффектов оценивали с использованием шкалы «Udvald for Kliniske Undersogelser Scale» (UKU).
Статистическая обработка результатов исследования проводилась с использованием Microsoft Excel и статистического программного обеспечения SPSS 15.0. Различия считались статистически значимыми при p<0,05.
Результаты исследования. У всех пациентов, включенных в исследование была диагностирована АГ. АГ 1 ст. диагностирована у 51 (24,2%), АГ 2 ст. – у 98 (46,4%) и АГ 3 ст. – у 62 (29,4%) пациентов. Мерцательная аритмия значимо чаще наблюдалась у пациентов 3-й группы (ИБС и ИМ в анамнезе) в 2,7 и 1,9 раза по сравнению с пациентами первой и второй группы соответственно (p<0,05). Инсульт в анамнезе (ишемического или геморрагического характера) также значимо чаще выявлялся в третьей группе, чем в первой и второй – в 4,4 и 2,0 раза соответственно (p<0,05) (табл. 1).
Таблица 1. Сопутствующая патология у обследованных больных
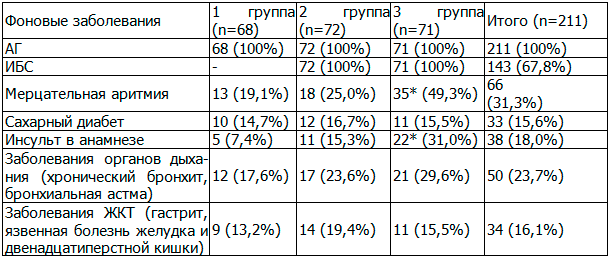
Примечание: *р<0,05 – значимые различия между группой ИБС с ИМ и АГ
Из 211 больных, включенных в исследование, при использовании шкалы Бека у 127 (60,2%) пациента были выявлены признаки депрессивных расстройств (рис. 1). Так, легкая и умеренная депрессия (10-10 баллов) диагностирована у 79 (37,4%) человек, выраженная и тяжелая (>20 баллов) – у 68 (32,2%) пациентов. Значимых различий между группами выявлено не было, хотя наблюдалась тенденция к утяжелению депрессивной симптоматики у больных третьей группы.
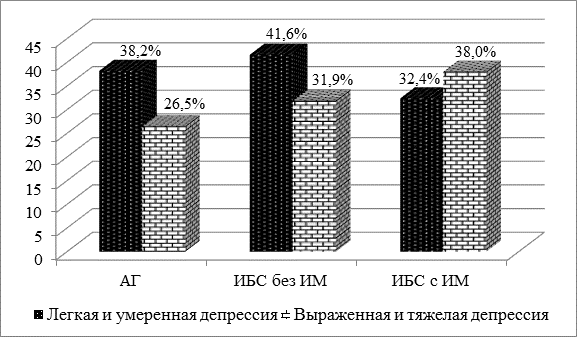
Рис. 1. Степень выраженности депрессии у обследованных больных
Среди пациентов с депрессией было 55 (43,3%) мужчин и 72 (56,7%) женщины. Среди пациентов без признаков депрессивных расстройств было 49 (58,3%) мужчин и 35 (41,7%) женщин. Значимых различий по полу между группами выявлено не было.
Через месяц после начала терапии значимо снизилась выраженность легкой/умеренной и выраженной/тяжелой депрессии во всех группах. Так, количество пациентов с легкой и умеренной депрессией сократилось в 3,25, 2,72 и 2,56 раза в 1-й, 2-й и 3-й группах соответственно (p<0,05), а выраженной и тяжелой депрессии – в 2,57, 2,88 и 2,45 раза соответственно (p<0,05). Через 3 месяца после лечения в первой группе наблюдался лишь у 11 (7,48% от 147) выявлялись признаки депрессии, из них у 6 (54,5%) – легкой и умеренной степени тяжести и у 5 (45,5%) – выраженной и тяжелой (табл. 2).
Таблица 2. Динамика депрессии по шкале Бека у обследуемых больных
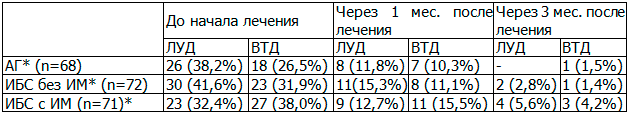
Примечания: ЛУД - легкая и умеренная депрессия; ВТД - выраженная и тяжелая депрессия; * p<0,05 - достоверное отличие между депрессией до терапии и через 1 месяц (критерий Манна-Уитни)
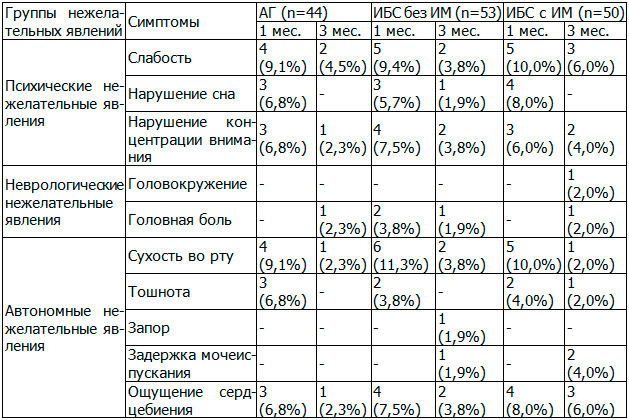
Нежелательные явления. При оценке побочных эффектов терапии антидепрессантами была выявлена ее хорошая переносимость. В ходе исследования обнаружены нежелательные явления, однако они были расценены как легкие или умеренно выраженные и не требовали отмены терапии; к 3-му месяцу терапии у большинства пациентов эти расстройства нивелировались.
Так, жалобы на слабость предъявляли 14 (9,5%) пациентов через 1 мес. после начала терапии и 7 (4,8%) через 3 мес. На нарушение сна жаловались 10 (6,8%) и 1 (0,7%) пациент через 1 и 3 мес. после начала лечения соответственно. Нарушение концентрации внимания отмечали 10 (6,8%) пациентов через мес. после лечения и 5 (3,4%) – через 3 мес.
Жалобы на головокружение предъявлял 1 (0.7%) пациент через 3 мес. терапии, на головную боль – 2 (1,36%) и 3 (2,0%) пациента через 1 и 3 мес. соответственно.
Самым частым побочным эффектом была сухость во рту, на которую в первый мес. лечения жаловались 15 (10,2%) пациентов и 4 (2,72%) – через 3 месяца. Ощущение сердцебиения отмечалось у 11 (7,5%) и 6 (4,1%) человек через 1 и 3 мес. после лечения.
Необходимо отметить, что ни один из включенных в наше исследование больных не выбыл до окончания курса лечения из-за развития нежелательных явлений.
Таким образом, в ходе проведенного исследования выявлен высокий уровень депрессивных расстройств у больных с ССЗ, значимо выше, чем в общей популяции, в связи с чем, пациентам с ССЗ рекомендовано проводить скрининг на выявление депрессивных расстройств. Показана высокая эффективность и безопасность СИОЗС пароксетина у данной категории больных.
Заключение. Лечение депрессивных расстройств у пациентов с ССЗ имеет определенные особенности. Во-первых, существуют значительные опасения относительно возможного кардиотоксического эффекта некоторых антидепрессантов. Во-вторых, в случае если симптомы депрессии возникают в результате стрессового события, связанного со здоровьем (например, расстройство адаптации в результате произошедшего события со стороны сердечно-сосудистой системы), высока вероятность спонтанной ремиссии без скрининга и лечения. В-третьих, возможности проведения психиатрического лечения у пациентов с основным ССЗ могут варьировать. В-четвертых, хотя наличие легких субсиндромальных симптомов депрессии связано с ухудшением прогноза при ССЗ, неясно, будет ли стандартное лечение депрессии обеспечивать преимущества у пациентов с ССЗ и легкими депрессивными расстройствами.
Таблица 3. Нежелательные явления, развившиеся у больных при лечении пароксе-тином по шкале UKU
При проведении данного исследования выявлено, что включение в качестве дополнительной терапии СИОЗС пароксетина, у пациентов с ССЗ и признаками депрессивных расстройств, является безопасным и приводит к значимому улучшению психического статуса.
