Несмотря на ежегодное наращивание усилий по борьбе с социально-значимыми заболеваниями, эпидемическая ситуация по распространению туберкулеза среди населения регионов Российской Федерации (РФ) остается достаточно напряженной и требует углубленного анализа [2]. На всей территории РФ сохраняется высокая смертность от туберкулеза. Причиной летальных исходов за 2009 туберкулез (ТБ) явился в 23415 случаях, что составило 16,5 на 100 тыс. населения [4]. В следующем 2010 г. этот показатель несколько снизился, но оставался высоким и составлил 15,4 на 100 тыс. населения РФ [7]. В Республике Татарстан (РТ) число вновь выявленных больных ТБ за 2011 г. было 1898 человек, что составило 50,2 на 100 тыс. населения, в 2012 этот показатель составил 1816 или 48,0 на 100 тыс. населения. Число больных активными формами ТБ в 2011 г. насчитывало 3487 или 92,3 на 100 тыс. населения, в 2012 – 3496 или 92,3 на 100 тыс. населения. Смертность от ТБ в РТ 2011 составила 8,2 на 100 тыс. населения, в 2012 – 6,9 [7]. Таким образом, в РТ отмечается тенденция к стабилизации распространенности больных активными формами ТБ и тенденция к снижению заболеваемости и смертности.
M.tuberculosis - бактериальная клетка со сложным антигенным набором, в которой дифференцируется микрокапсула, проявляющая серологическую активность; клеточная стенка, которая включает липиды, с фосфатидной фракцией которых связывают вирулентность микобактерий; гомогенная бактериальная цитоплазма; цитоплазматическая мембрана и ядерная субстанция. Белки (туберкулопротеиды) являются главными носителями антигенных свойств микобактерии туберкулеза (МБТ) и проявляют специфичность в иммунологических реакциях [6]. Формирование туберкулезного процесса, его распространенность, деструктивные изменения в легких, тип специфической воспалительной реакции, связанных как с прямым действием микобактерий туберкулеза, так и его структурных белков, определяется соотношением основных иммунологических факторов - антителообразование, показателями клеточного и гуморального иммунитета [1, 8]. Значение антител в формировании противотуберкулезного иммунитета до сих пор остается неясным. Полагают, что антитела к микобактериям туберкулеза лишь свидетельствуют о наличии противотуберкулезного иммунитета, но не оказывают ингибирующего действия на возбудителя и не отражают его напряженности. Вместе с тем невозможно отрицать и то, что все реакции иммунной системы взаимосвязаны и, следовательно, изменение клеточного звена иммунитета неизбежно должно сопровождаться изменением ее гуморального звена [3, 5].
Целью исследования явилось изучение распространенности частоты встречаемости противотуберкулезных антител (ПТАТ) в сыворотке крови популяции населения РТ. В анализ вошли как группа здоровых доноров, так и группы населения с заболеваниями легких – хроническими (бронхиальная астма, хроническая обструктивная болезнь легких (ХОБЛ) и острыми (бактериальная пневмония). Кроме того, поскольку ВИЧ-инфицирование является важным фактором распространения ТБ, мы выделили группу больных ВИЧ-моноинфекцией. Полученные результаты сравнивались с результатами от больных различными формами туберкулеза легких (ТБЛ). Длительная персистенция M.tuberculosis в организме может быть следствием как формирования L-форм, имеющих сниженный уровень метаболизма и ослабленную вирулентность, так и следствием широкого применения живой авирулентной вакцины BCG для вакцинации населения, что приводит к выработке антител, относящихся к разным классам иммуноглобулинов IgG, IgM, IgA. Из возможных вариантов серологических методов исследования, в России оптимальным является тест-система «АТ-ТУБ-Бест-стрип» ЗАО «Вектор-Бест», применяемая в постановке реакции иммуноферментного анализа. Тест-система сконструирована так, чтобы выявлять в сыворотке или плазме крови человека специфические антитела всех трех классов иммуноглобулинов: G, M и A. При необходимости процедура анализа может быть адаптирована и для работы с другими биологическими жидкостями: мочой, мокротой, бронхо-альвеолярным лаважем, слюной и т.д. Широкое использование иммуноферментного (ИФА) метода лабораториями, простота его постановки и возможность получения результатов исследования большого количества проб за 2–3 часа позволяют успешно использовать данный метод серодиагностики для скрининга туберкулеза, выявления групп риска и оценки эпидемиологической обстановки [3].
Но диагностическая значимость метода противоречива. По последним данным авторов рекомендуемого метода, он отвечает удовлетворительным диагностическим характеристикам, чувствительность иммуноферментной тест-системы “АТ-Туб-Бест” в зависимости от формы заболевания составляет от 61% до 87% и выше, а специфичность анализа равна 95%. Однако, сам по себе факт превышения порогового уровня специфических антител у пациента не свидетельствует об активном ТБ. Положительный результат, полученный методом ИФА, становится весомым поводом для проведения дальнейшего углубленного обследования с привлечением других методов [3]. Тем не менее, частота обнаружения ПТАТ на антигены M.tuberculosis в разных группах населения с различным фоном анамнестических заболеваний позволит охарактеризовать популяцию населения с гуморальным иммунным ответом.
Материалы и результаты исследования. Исследования проведены на базе Республиканского центра по профилактике и борьбе со СПИД и инфекционными заболеваниями" и Республиканского противотуберкулезного диспансера и Республиканской клинической инфекционной больницы им. А.Ф. Агафонова, г. Казань. Исследование ПТАТ в сыворотках крови проводили методом ИФА на тест-системах «АТ-ТУБ-Бест-стрип» ЗАО «Вектор-Бест». Диагностический титр системы составлял 1:100. С целью оценки напряженности гуморального иммунитета проводилось титрование проб до разведения 1:200. Выше мы кратко перечислили основные группы населения, выбранные для анализа. В качестве группы с минимальным риском развития ТБЛ нами были подобраны 30 здоровых добровольцев. Индивиды из этой группы не предъявляли жалоб со стороны дыхательной системы, не имели хронических заболеваний лёгких и в исследование брались не ранее, чем через 3-4 месяца после перенесенных острых инфекций верхних дыхательных путей.
Большое значение в подобных исследованиях имеет подбор групп больных с хронической легочной патологией. Среди них было 10 больных бронхиальной астмой. Преимущественно сюда включались пациенты с более тяжелыми формами заболевания, неполной компенсацией нарушений дыхательной функции в межприступном периоде. Значительное внешнее сходство клиники больных с хроническими обструктивными болезнями с некоторыми формами ТБЛ, привело к включению в исследование 10 больных ХОБЛ. С клиническими особенностями проявления заболевания такими как, кашель с мокротой, наличие одышки, цианоза и зачастую кахексии, но без бактериовыделения и рентгенологических признаков ТБЛ. Несомненно, практически важно было сравнить полученные результаты с анализом данных от больных бактериальными пневмониями. Наиболее важной группой сравнения, была группа больных ВИЧ-инфекцией. В нее вошли 92 пациента на разных стадиях заболевания. Особенностью этой группы явилось возможность развития выраженного иммунодефицита. Подтверждением наличия которого у больных ВИЧ-инфекцией в нашей группе, было снижение числа CD4+ лимфоцитов до 297±19 и до 118±28 в IVБ и IVВ стадиях соответственно [10]. В качестве основной группы сравнения были представлены больные ТБЛ - 40 человек, имеющих разные формы и тяжесть заболевания. Очаговый ТБЛ был у 8 пациентов, инфильтративный ТБЛ (ИТЛ) – у 11 пациентов, ИТЛ в фазе распада – у 13 больных, фиброзно-кавернозный ТБЛ (ФКТЛ) - у 8 больных. Следовательно, анализируемая популяция включала 192 человека с различным статусом по гуморальному противотуберкулезному иммунитету.
Результаты тестирования сывороток крови методом ИФА показали, что у здоровых добровольцев ПТАТ определялись в 6,7% случаях в титре 1:100, а при анализе напряженности иммунитета – выявление ПТАТ в титре 1:200 определялись лишь у одного человека из тридцати. Что говорит об очень низкой частоте обнаружения ПТАТ и об отсутствии напряженности противотуберкулезного гуморального иммунитета. По результатам исследований, функционально однотипную группу составили больные бронхиальной астмой и бактериальными пневмониями. У них неожиданно высоким оказался процент обнаружения ПТАТ в стандартном титре 1:100. Логично, что в условиях затянувшихся бактериальных пневмоний частота обнаружения определяемого титра ПТАТ возрастала максимально и достигала 60%. Соответственно при патологии легких с волнообразным течением (бронхиальная астма), процент был несколько ниже, но составлял внушительную величину 40%. Чрезвычайно важным был показатель напряженности специфического ответа. Напряженность была низкой, в титре 1:200 не было ни одной положительной пробы (табл. 1).
Таблица 1. Частота выявления противотуберкулезных антител в группах (в %).
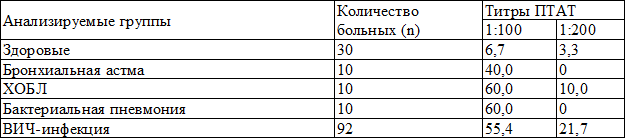
У больных ХОБЛ частота выявления ПТАТ была высокой и составила 60.0% в титре 1:100. Учитывая схожесть клинических проявлений заболеваний с обструкцией бронхо-легочной системы и некоторых форм ТБЛ, высокая частота выявления ПТАТ у этой группы больных может направлять докторов по ложному пути дифференциальной диагностики данных заболеваний. Однако, напряженности иммунного ответа у больных ХОБЛ не было выявлено, тест практически не дал положительных результатов, ПТАТ в титре 1:200 были определены у одного больного с хронической обструктивной патологией дыхательных путей. В группе же больных ТБЛ, напротив, в 50.0% случаев. В группе больных ВИЧ-инфекцией, у которых не было указаний на туберкулез в анамнезе, отмечался положительный ответ на ПТАТ у 55.4 % больных. Напряженность гуморального иммунного ответа была выявлена в 21,7% случаев, несмотря на наличие иммунодефицита. При сравнении показателей выявления ПТАТ у больных ХОБЛ и ВИЧ-инфекцией, в титре 1:100, разница была незначительной, и данные были сопоставимы (60.0% и 55.4%). Однако напряженность иммунного ответа у больных ВИЧ-инфекцией была более выражена и отмечалась практически у половины больных с выявленными ПТАТ в титре 1:100. Природа появления ПТАТ у больных ВИЧ-инфекцией предположительно носит комплексный характер и связана с поликлональной активацией В-лимфоцитов у больных ВИЧ-инфекцией с наличием латентных форм туберкулезных поражений [9].
Среднее значение частоты выявления ПТАТ и напряженности иммунного ответа у больных ТБЛ было максимальным из всех обследуемых группах и составило 77.5% и 50.0% соответственно. Учитывая многообразие форм ТБЛ, было принято решение проанализировать исследуемые показатели в зависимости от формы туберкулеза (табл. 2). Так, при очаговой форме ТБЛ оба этих показателя были минимальными и составили 25.0% и 12.5% соответственно. При ИТЛ без распада частота выявления ПТАТ составила 90.9% при напряженности иммунитета 18.2%. Обе эти формы ТБЛ объединяет отсутствие признаков распада легочной ткани, возможно, этим объясняется сравнительно невысокая напряженность гуморального иммунного ответа. При ИТЛ в фазе распада частота выявления антител составила 92.3% при наличии напряженности гуморального иммунитета в 76.9% случаев. При ФКТЛ частота выявления и напряженность гуморального иммунитета составили 87,5%. Анализируя полученные данные, выявлено, что ФКТЛ и ИТЛ в фазе распада, объединяет наличие элементов деструкции легочной ткани. При этих формах ТБЛ сохраняются высокие цифры по выявлению ПТАТ в сыворотке крови при разведении сыворотки до 1:200, т.е. показатели напряженности иммунитета достигали максимальных значений.
Таблица 2. Частота выявления противотуберкулезных антител при различных формах туберкулеза легких (в %).
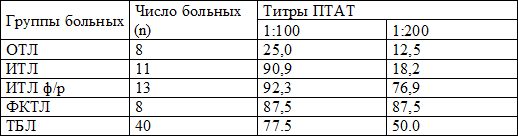
Примечания: ТБЛ - общее число больных туберкулезом легких; ОТЛ - очаговый ТЛ; ИТЛ - инфильтративный ТЛ; ИТЛ ф/р – инфильтративный ТЛ в фазе распада; ФКТЛ - фиброзно-кавернозный ТЛ; n - число больных в группах.
Диагностическая значимость выявления ПТАТ методом ИФА характеризуется высоким процентом их встречаемости, в титре 1:100, при различных заболеваниях органов дыхательной системы, поэтому ее сложно назвать диагностически-значимой. Высокая частота выявления ПТАТ вероятнее всего связано с активацией клеток памяти, отражающих наличие предыдущих вариантов инфицирования МБТ или эффективной вакцинацией Bacillus Calmette—Guérin, BCG (БЦЖ). Подобная активация клеток памяти описана в литературе [5].
