Актуальность. В эпоху беспрецедентного развития антибактериальной фармакотерапии пневмония остается важнейшим социально значимым инфекционным заболеванием городского населения всех возрастов и профессий [2]. Большинство случаев заболевания приходится на долю внебольничной пневмонии (ВП), которая занимают важное место в лечебно-диагностической работе врачей общей практики и врачей-терапевтов поликлиник и стационаров.
Высокий уровень заболеваемости обусловлен различными внешними и внутренними факторами существования человека (курение, возраст, острые респираторные вирусные инфекции (ОРВИ), снижение иммунной резистентности, тяжелая соматическая сопутствующая патология, алкоголизм, наркомания и т. д.) [7, 8]. Одним из важнейших социально-значимых факторов риска пневмонии для нашей страны является хроническая алкогольная интоксикация (ХАИ), что обусловлено высоким потреблением спиртных напитков в России в настоящее время [2, 4, 6, 10, 11].
Актуальность изучения проблемы в нашем регионе обусловлена и тем, что Смоленская область в последние годы занимает одно из лидирующих положений по заболеваемости пневмонией среди областей входящих в Центральный федеральный округ (ЦФО), а так же относится к числу неблагополучных областей ЦФО по числу больных с впервые в жизни установленным диагнозом, взятых под диспансерное наблюдение с психотическими расстройствами, связанными с употреблением алкоголя (алкогольные психозы), и синдромом зависимости от алкоголя.
Влияние ХАИ на здоровье человека является одной из нерешенных задач не только в наркологии, но и в клинике внутренних болезней, т.к. прогноз заболевания зависит от морфофункционального состояния органов-мишеней, поражаемых при алкоголизме, главным образом сердца, печени, легких и мозга [1, 2, 4, 11]. Перед отечественным здравоохранением и рядовыми врачами стоит задача своевременно выявлять и оценивать вклад ХАИ в развитие тех или иных поражений внутренних органов, предупреждать развитие необратимых потерь здоровья.
В нашем исследовании изучена роль ХАИ, как фактора риска ВП у пациентов терапевтического отделения многопрофильного городского стационара Смоленска.
Цель работы – среди пациентов с ВП выявить лиц, страдающих ХАИ и провести сравнительный анализ их демографических и эпидемиологических данных.
Материалы и методы. В качестве объекта исследования определены пациенты с диагнозом ВП, как основное заболевание, госпитализированные в отделение неотложной терапии клинической больницы скорой медицинской помощи г. Смоленска в течение календарного года. Обследование пациентов выполнялось по общепринятым требованиям и включало подробный сбор анамнеза, проведение физикального обследования, измерение роста и массы тела, лабораторные и инструментальные методы исследования.
Диагноз ВП во всех случаях устанавливался на основании характерных для данного заболевания клинических (симптомы интоксикации, кашель с мокротой, укорочение перкуторного звука, жёсткое или бронхиальное дыхание, крепитация и/или мелкопузырчатые хрипы), рентгенологических (очаговая инфильтрация легочной паренхимы, очаговое усиление бронхососудистого рисунка, парапневмонические плевральные реакции, расширение корня легкого) и лабораторных данных (лейкоцитоз и/или палочкоядерный сдвиг лейкоцитарной формулы).
Выявление ХАИ проводилось на основании методических рекомендаций Минздравсоцразвития Российской Федерации №99/174 под редакцией В.С. Моисеева (2001 г.) [5]. С этой целью проводилось тестирование пациентов с ВП в течение года с использованием опросника «CAGE» и анкеты «ПАС». Для оценки объективных физических признаков ХАИ использовался модифицированный тест «Сетка LeGo». Наличие ХАИ устанавливалось при положительном результате всех трёх методов.
После анализа результатов тестирования на предмет ХАИ все пациенты с пневмонией были разделены на две группы:
1-я группа – больные пневмонией на фоне ХАИ – 191 человека, что составляет 39,14% от общего числа пациентов с пневмонией. Средний возраст пациентов составил 49,91±0,97 (от 22 до 88 лет).
2-я группа – больные пневмонией, не страдающие пристрастием к алкоголю – 297 человек, 60,86% от общего числа пациентов с пневмонией. Средний возраст составил 54,91±1,16 (от 17 до 94 лет).
Лечение пациентов проводилось в соответствии с Российскими и международными стандартами. Выбор стартовой антибактериальной терапии определялся степенью тяжести пневмонии, возрастом пациента и наличием сопутствующих заболеваний, приводилась оценка эффективности лечения со своевременной сменой препаратов при необходимости. Всем пациентам проводилась адекватная дезинтоксикационная терапия, по показаниям назначались отхаркивающие препараты, нестероидные противовоспалительные средства, физиотерапевтическое лечение и лечебная физкультура.
Обработка полученных результатов проводилась с использованием непараметрических методов статистики. Данные представлены в виде M±SD, где M – среднее значение, SD – среднеквадратичное отклонение. Количественные признаки сравнивали, используя критерия Манна-Уитни. Использовались следующие уровни значимости различий: р<0,05; р<0,01; р<0,001.
Результаты и их обсуждение. ХАИ была выявлена практически у каждого третьего (39,14%) пациента из 488 пациентов с ВП. Причём средний возраст данной группы пациентов оказался достоверно ниже, чем у пациентов, не страдающих пристрастием к алкоголю (p<0,01).
По данным многих авторов среди больных пневмонией преобладают мужчины и составляют от 52% до 56% больных [3]. И по результатам нашего исследования из числа пациентов госпитализированных с ВП в течение года мужчины преобладали и составили 56,56%. Однако в группе пациентов ВП с ХАИ мужчин было значительно больше – 83,77%, тогда как во второй группе (без ХАИ) преобладали женщины – 60,94%.
Было проведено распределение исследуемых пациентов по возрастным группам. При сравнении между 1-й (пациенты с ВП на фоне ХАИ) и 2-й (больные с ВП без ХАИ) группами внутри каждой возрастной категории выявлено достоверное преобладание пациентов 2-ой группы в 20-29 лет (p<0,01), в 70-79 и в 80 лет и старше (p<0,001).
В возрасте 6069 лет так же больше пациентов 2-ой группы, но разница недостоверна (p>0,05). В остальных возрастах, на которые обычно приходится расцвет трудовой деятельности, преобладают пациенты с ВП на фоне ХАИ (3039 лет – р<0,001; 40-49 и 50-59 лет – р<0,01).
На рисунках 1 и 2 представлена возрастно-половая характеристика пациентов 1-й и 2-й групп.
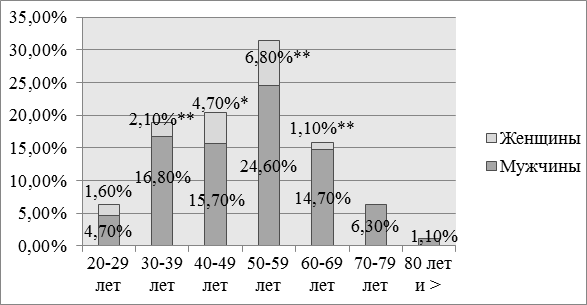
Рис. 1. Распределение пациентов 1-й группы по полу и возрасту: * - p<0,01, ** - p<0,001 при сравнении внутри возрастных групп.
На рис. 1 видно, что возрастные категории 20-29 лет, 30-39 лет, 4049 лет, 50-59 лет, 60-69 лет, как и 1-я группа в целом представлены преимущественно пациентами мужского пола. Однако в возрасте 20-29 лет не выявлено достоверного различия по полу. Категории 70-79 лет и 80 лет и старше представлены исключительно мужчинами.
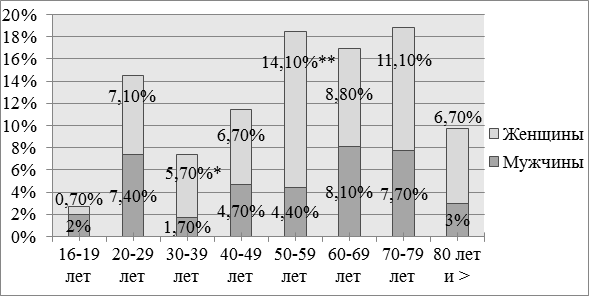
Рис. 2. Распределение пациентов 2-й группы по полу и возрасту: * - p<0,05, ** - p<0,001 при сравнении внутри возрастных групп.
Среди пациентов 2-й группы (рис. 2) в возрастных категориях 1619 лет и 20-29 лет преобладают мужчины, но разница статистически недостоверна (p>0,05). В остальных возрастах преобладают пациенты женского пола, как и во 2-й группе в целом (различия достоверны только в категориях 30-39 лет и 50-59 лет).
Хотя пневмония может возникнуть в любое время года, всё же заболеваемость ВП носит сезонный характер. Чаще всего ВП возникают в холодное время года, так как переохлаждение является одним из частых провоцирующих факторов. Большое значение в возникновении пневмонии придается вирусам, особенно в период эпидемий гриппа и ОРВИ. При анализе динамики случаев госпитализации пациентов с ВП на протяжении года нами выявлено, что максимальное число госпитализаций за год приходится на ноябрь, а минимальное – на август. Данные в группах сравнения были схожи. При сравнении между группами, представители 1й группы, с ВП на фоне ХАИ, поступали чаще в январе, апреле–июне, сентябре и октябре. В остальных месяцах года чаще госпитализировались больные из 2-й группы, с ВП без ХАИ. Однако, все представленные различия недостоверны (p>0,05). Следовательно, ХАИ не влияет на сезонную динамику заболеваемости ВП несмотря на повышенную вероятность переохлаждения в состоянии алкогольного опьянения.
Приведенные в табл. данные указывают на различие при сравнении пациентов 1-й и 2-й групп по социальному статусу. Так, в группе с ХАИ больше безработных и меньше студентов, пенсионеров и работающих граждан, чем в группе с ВП без ХАИ. Безработные граждане составили практически половину данной выборки (49,2%).
Таблица 1. Распределение больных, перенесших ВП, по социальным группам
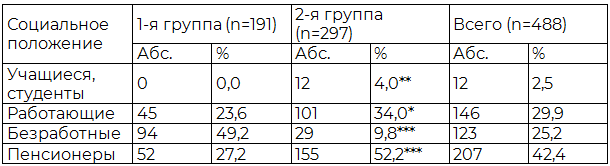
Примечание: * – р<0,05, ** – р<0,01, *** – р<0,001 при сравнении между группами.
Интересно, что 21,2% пенсионеров 1-й группы работали, тогда как во 2-й только 12,3%, но различия недостоверны (p>0,05).
Известно, что лица с высшим образованием, занятые умственным трудом, существенно реже употребляют спиртные напитки [9]. Результаты нашего исследования согласуются с литературными данными: работников умственного труда больше во 2-й группе, чем в 1-й (p<0,05): 15,2% против 8,4% соответственно. Пациентов, чья работа связана с физическим напряжением, сопоставимое количество (p>0,05) в 1-й (15,2%) и во 2-й (18,9%) группах. При рассмотрении в отдельности выборок работающих пациентов, как в 1-й, так и во 2-й группе выявлено преобладание работников физического труда (64,4% и 55,4%) над умственным (35,6% и 44,6%), но достоверных различий не выявлено (p>0,05).
Среди пациентов 1-й группы 11% находятся на социальном обеспечении по инвалидности, во 2-й группе их число достоверно больше и составило 25,5% (p<0,001). Необходимо отметить, что 15,8% из числа больных 2-ой группы, имеющих группу инвалидности, работали, в 1-ой группе таких пациентов не было.
При сравнении (рис. 3) выявлено большее количество инвалидов второй группы среди пациентов с ВП, не страдающих ХАИ (p<0,001). По числу представителей первой и третьей групп инвалидности не зафиксировано достоверных различий между 1-й и 2-й исследуемыми группами.
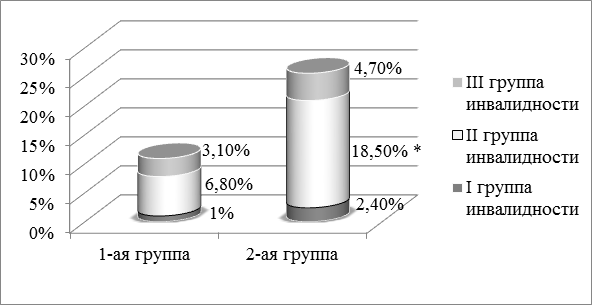
Рис. 3. Распределение пациентов по группам инвалидности: * - p<0,001 при сравнении между группами.
Из числа больных ВП в браке состояли 48,2% (235 человек), не состояли в браке – 51,8% (253 человек). Разница статистически недостоверна.
Проведено сравнение между группами по семейному положению. Выявлено, что лиц состоящих в браке среди пациентов 1-й группы меньше, чем во 2-й группе: 46,6% и 49,2% соответственно, но данные различия недостоверны.
Однако были найдены различия исследуемых выборок при сравнении по отдельности пациентов до 60 лет и в возрасте 60 лет и старше (табл. 2). Так, в возрасте до 60 лет пациентов, состоящих в браке, достоверно больше во 2-й группе и соответственно лиц, не состоящих в браке, больше в 1-й группе. В возрасте 60 лет и старше межгрупповые различия по семейному признаку были недостоверны (табл. 2).
Таблица 2. Семейное положение пациентов с ВП
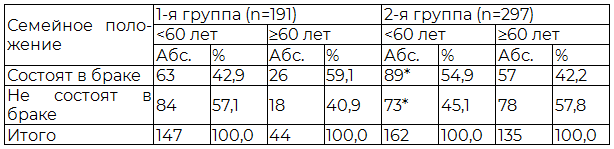
Примечание: * – р<0,05 при сравнении между группами.
Выявлялась частота курения в группах, как одного из социально-гигиенических факторов развития пневмонии. Курящих пациентов в группе с ХАИ было значительно больше (75,9%), чем в группе сравнения (18,5%). При сравнении между группами различия достоверны (p<0,001). На рисунке 4 представлено распределение курящих пациентов 1-й и 2-й групп по полу.
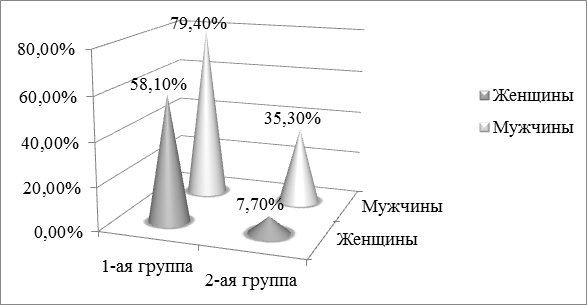
Рис. 4. Распределение курящих пациентов 1-й и 2-й групп по полу.
На рис. 4 видно, что среди курящих пациентов 1-й группы больше мужчин, чем женщин (p<0,05). Та же картина наблюдалась при сравнении между полами во второй группе больных с уровнем значимости различий p<0,001. При сравнении между группами (рис. 4) выявлено, что курящих мужчин и курящих женщин больше в первой группе, чем во второй (p<0,001).
Заключение. ХАИ, которая выявляется практически у каждого третьего пациента, ведёт к «омоложению» ВП, увеличивает число заболевших пациентов, в особенности мужчин, наиболее работоспособного возраста, что ведёт к повышению показателя заболеваемости с временной утратой трудоспособности у данной категории больных.
Социальное распределение больных выявило, что среди пациентов с ХАИ больше безработных граждан и меньше работников умственного труда, а так же лиц находящихся на социальном обеспечении по инвалидности, в основном за счёт инвалидов второй группы. Последнее, вероятно, связано с более молодым возрастом данной выборки пациентов и с тем, что пациенты с ХАИ реже обращаются в поликлинику по месту жительства или проходят диспансеризацию по месту работы и соответственно плохо обследованы.
В возрасте до 60 лет среди пациентов с ХАИ больше лиц, не состоящих в браке. Не секрет, что одиночество и чрезмерное употребление спиртных напитков взаимоотягощающие проблемы.
ХАИ, являясь самостоятельным фактором риска ВП, часто сопровождается табакокурением.
