Актуальность. В последние десятилетия экстракорпоральное оплодотворение (ЭКО) и перенос эмбрионов (ПЭ) в полость матки для лечения бесплодных пар стали более доступными [1-4]. Ежегодно увеличивается число беременностей и родов, наступивших после ЭКО. Течение беременности после ЭКО и ПЭ имеет некоторые особенности. По данным различных исследований частота самопроизвольных абортов достигает 44%, а преждевременных родов 37%. По данным всемирного отчета только 73% беременностей после применения вспомогательных репродуктивных технологий заканчивается рождением живых детей, доля преждевременных родов составляет 33,6%, частота спонтанных абортов в сроки беременности до 20 недель 21%. Около 75-88% случаев прерывания беременности как в популяции, так и после ЭКО и ПЭ приходится на I триместр [7]. По данным литературы до 60% ранних выкидышей связаны с хромосомными аномалиями. Одним из видов ранних эмбриональных потерь, связанных с гетерогенетической аномалией, как материнских, так и отцовских хромосом является анэмбриония [5, 6].
Стимуляция суперовуляции, являющаяся обязательным этапом ЭКО, также может рассматриваться как фактор риска невынашивания беременности в связи с возникающей относительной гиперэстрогенией, которая нарушает секреторную трансформацию эндометрия. Конечно, нельзя исключать и влияние таких факторов, повышающих частоту невынашивания, как увеличение возраста пациенток, гинекологические заболевания в анамнезе, наличие разнообразной соматической патологии, тромбофилических мутаций, антифосфолипидных антител, психоэмоциональный фактор, который безусловно, является причиной снижения компенсаторных возможностей беременных. Одной из причин осложнений беременности после применения ЭКО и ПЭ является многоплодная беременность, которая после вспомогательных репродуктивных технологий наступает чаще, чем в популяции. Средняя частота родов двойней составляет 20-30%, тройней 3-6 %, тогда как в общей популяции случаи многоплодной беременности составляют 0,7-1,5% всех родов, а частота троен при естественном зачатии составляет 1:7928.
Многоплодную беременность можно считать моделью фетоплацентарной недостаточности, а по количеству осложнений для матери, плода и новорожденного она относится к беременности высокого риска.
Таким образом, на основании данных современной литературы можно сделать вывод о том, что пациентки, зачатие у которых было осуществлено путем ЭКО и ПЭ, по совокупности факторов связанных с этиологией и патогенезом поражений в их репродуктивной системе, возрастом и соматическим статусом должны быть отнесены к группе риска по невынашиванию беременности, гестозам, плацентарной недостаточности.
Учитывая вышеизложенное, нами в работе была поставлена цель изучить особенности течения беременности и родов после ЭКО.
Материал и методы исследования. Для решения поставленной цели проведено комплексное динамическое изучение течения беременности, родов, послеродового периода и состояния новорожденных у 75 женщин, у которых беременность наступила в результате ЭКО (основная группа). Группу сравнения составили 75 женщин без бесплодия в анамнезе со спонтанно наступившей беременностью. Для обследования беременных использовались общеклинические и специальные методы исследования. Всем обследуемым беременным проведены общий и биохимический анализ крови, определение внутриутробных инфекций и инфекций, передающихся половым путем, коагулограммы (активированное время рекальцификации, активированное парциальное тромбопластиновое время, протромбиновый индекс, тромбиновое время, фибриноген), выявление в крови кардиолипинов, антифосфолипидных антител, волчаночного антикоагулянта, тромбофилических мутаций, глюкозо- толерантного теста, общий анализ мочи. По необходимости проводилась консультация специалистов: урологов, нефрологов, терапевтов, невропатологов, офтальмологов, гематологов, кардиологов. Всем беременным в начале и в 3-м триместре проводилась электрокардиография, по надобности эхокардиография. Состояние флоры влагалища оценивалось бактериологическим и бактериоскопическим методами.
В течение первых 8-12 недель беременности у пациенток периодически (раз в 7-10 дней) определяли содержание в сыворотке крови концентрацию хорионического гонадотропина (ХГ), что позволяло нам оценить функцию желтого тела и трофобласта и определить показание к гормональной коррекции.
Эхографическое исследование осуществляли при помощи ультразвукового прибора "Voluson 730", который оснащен 4-х мерным датчиком и цветным допплером.
С целью выявления генетических заболеваний на 12-13 неделе производили ультразвуковое определение толщины воротниковой зоны, длины носовой кости, и на основании данных проводили двойной тест, на 16-17 неделе детальное ультразвуковое исследование (УЗИ) и тройной тест, на 20-22 неделе фетальную эхокардиографию плода.
С целью оценки маточно-плацентарно-плодового кровотока производили допплерометрическое исследование кровотока в артерии пуповины плода, средней мозговой артерии, маточных артериях. После 30-й недели еженедельно проводили кардиотокографию плода. Начиная с 12-й недели ежемесячно измеряли длину шейки матки с целью исключения истмико-цервикальной недостаточности.
При оценке перинатальных исходов у беременных основной и сравнительной групп учитывались осложнения со стороны матери (аномалии родовой деятельности, преждевременная отслойка плаценты, гестозы и др.) и со стороны плода (гипоксия, асфиксия плода).
Новорожденные оценивались по шкале Апгар на 1-й и 5-й минутах жизни. Совместно с неонатологом проводилась ежедневная клиническая оценка состояния новорожденных, их соматического и неврологического статуса.
Полученные в работе сведения анализировали при помощи специально разработанных компьютерных программ на основе стандартных продуктов Microsoft Word 7,0, Excel 7,0, Access 7,0, а также с использованием методов, принятых санитарной статистикой. В каждой клинической группе для оценки определенных показателей составляли вариационные ряды с последующей их обработкой, расчетом показателей структуры (в процентах), определением среднеарифметической (М), квадратического отклонения (σ), среднеквадратической ошибки (m). Оценка достоверности результатов проводилась с применением критерия Стьюдента (t).
Результаты исследования. Средний возраст пациенток группы ЭКО составил 33±0,4 года. У женщин с самостоятельно наступившей беременностью средний возраст был достоверно меньше и составил 26,9±0,8 лет (р<0,05).
Проведен анализ сопутствующей экстрагенитальной патологии (табл. 1).
Таблица 1. Частота экстрагенитальной патологии в исследуемых группах
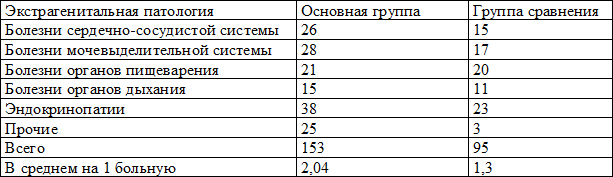
Таким образом, установлено, что экстрагенитальная патология имела достаточно широкое распространение в группе ЭКО. Доминирующей экстрагенитальной патологией оказались эндокринопатии (гипотиреоз, гипертиреоз, ожирение, синдром поликистозных яичников). Данные, характеризующие структуру гинекологической заболеваемости в основной и сравнительной группах представлены в табл. 2.
Таблица 2. Структура гинекологической заболеваемости в исследуемых группах
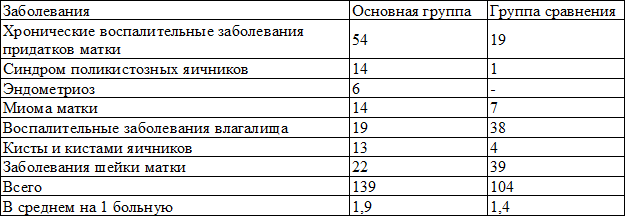
Продолжительность бесплодия у больных основной группы составляет от 11 до 15 лет у 22 пациенток, от 6 до 10 лет у 42, до 5 лет у 11. Структура причин бесплодия в основной группе отражена в табл. 3.
Таблица 3. Структура причин бесплодия в основной группе

В результате лечения по программе ЭКО в I триместр вступило 75 пациенток. У 7 беременных этот период протекал без отклонений, у 64 была диагностирована угроза ее прерывания. В оценке развития беременности в ранние сроки большую диагностическую ценность имеет определение ХГ в сыворотке крови (табл. 4).
Таблица 4. Содержание ХГ в сыворотке крови в I триместре беременности у женщин после ЭКО и группы сравнения
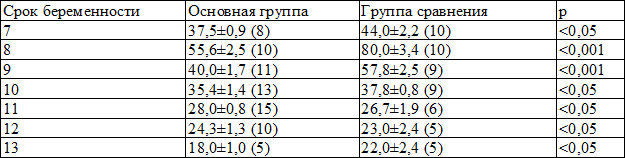
Как видно из табл. 4, среднее значение пика ХГ у женщин основной групп было достоверно ниже, чем в группе сравнения. Это, по-видимому, отражает неполноценную гормональную функцию трофобласта у пациенток, бесплодие которых лечили с помощью метода ЭКО.
Можно предположить, что лютеиновая недостаточность, часто обусловленная длительной десенситизацией гипофиза и аспирацией фолликулярной жидкости вместе с клетками гранулезы, ведет к неполноценности эндометрия и снижает функциональную активность трофобласта у пациенток группы ЭКО.
Периодически проводимые УЗИ матки и яичников в ранние сроки беременности также помогали нам своевременно выявлять повышение тонуса миометрия, а также оценить состояние желтого тела.
Проведенные исследования показали, что после ЭКО угроза самопроизвольного аборта чаще всего возникала при сроке гестации 7, 8 и 12 недель и вероятной причиной этой являлась гормональная недостаточность.
Недонашивание, кровотечение во время беременности, родов и послеродового периода, предлежание плаценты, перинатальная смертность, обусловленная незрелостью плодов при многоплодной беременности, наблюдаются значительно чаще. Поэтому многоплодие, можно рассматривать как фактор, представляющий угрозу нормальному течению беременности.
Частота наступления многоплодных беременностей после ЭКО в нашем наблюдении была достаточно высока (27 из 75), при этом однояйцовых было 6, разнояйцовых 21. Число беременностей двойнями составило 24, тройнями – 3.
Угрозой прерывания в I триместре осложнились все многоплодные беременности. По данным литературы, частота этого осложнения при многоплодии составляет 30-60%. Одним из грозных осложнений метода ЭКО является синдром гиперстимуляции яичников (СГЯ). В нашем исследовании эта патология зафиксирована у 3 забеременевших пациенток. Пациенты были в возрасте 28-33 лет. У 2-х пациенток СГЯ развился в легкой форме, у 1-й в тяжелой форме. Благодаря своевременно начатой адекватной терапии, во всех случаях удалось сохранить беременность.
Нами также были изучены характер и частота осложнений течения беременностей во II и III триместрах в сравнительном порядке в изучениях группах (табл. 5, 6).
Таблица 5. Характер и частота осложнений беременностей во II триместре в наблюдаемых группах
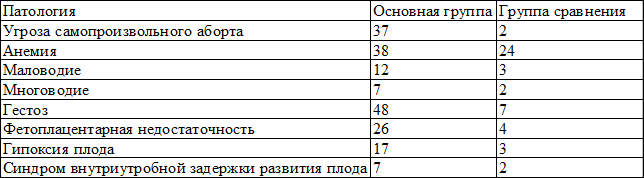
Таблица 6. Характер и частота осложнений беременности в III триместре у пациенток группы ЭКО и сравнительной группы
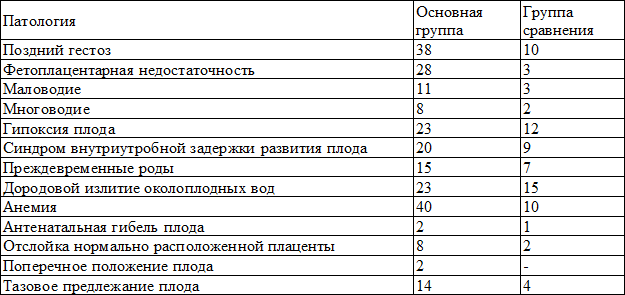
Сравнивая данные, приведенные в табл. 5 и 6, можно отметить, что такие осложнения II-III триместра, как угроза самопроизвольного аборта, поздний гестоз, фетоплацентарная недостаточность, гипоксия плода регистрировались нами чаще в основной группе, чем в сравнительной, где эти показатели не превышали общепопуляционной частоты. Невынашивание беременности (преждевременное ее прерывание в сроки от 28 до 37 недели, то есть преждевременные роды) наблюдались в нашем исследовании у каждой пятой пациентки группы ЭКО).
В 5 случаях роды произошли через естественные родовые пути. Кесаревым сечением родоразрешены 70 беременных (в том числе 44 одноплодных, 23 двойни, 3 тройни). 46 беременным кесарево сечении было выполнено в плановом порядке, 24-м – в экстренном. Показаниями к экстренному кесареву сечению служили преждевременное излитие околоплодных вод, начавшаяся острая гипоксия плода ухудшение состоянии плода по допплерографии, кардиотокографии, тяжелая форма позднего гестоза, преждевременная отслойка плаценты.
Течение последового и раннего послеродового периодов у пациенток основной группы протекало без особенностей. Гипогалактия наблюдалась нами у 17 пациенток, гнойно-септических осложнений у родильниц не зарегистрировано.
Выводы. Характерными особенностями беременных после ЭКО женщин являются: возраст старше 30 лет, отягощенный соматический и гинекологический анамнез, длительное и безуспешное лечение по поводу бесплодия (в среднем более 8 лет), высокая частота хронических генитальных инфекций, эндокринопатий, предшествующая беременности индукция суперовуляции, перенос в полости матки нескольких эмбрионов. В этой группе частота невынашивания в 1,5 раза, эктопический беременности в 3-4 раза, многоплодия в 10-15 раз выше, чем при спонтанной беременности. Учитывая вышеизложенное, беременные группы ЭКО должны быть отнесены в отдельную диспансерную группу в связи с высоким риском невынашивания, развития хронической плацентарной недостаточности, внутриутробной инфекции и гипотрофии плода.
