Введение. Задержка роста плода (ЗРП) является самым ярким проявлением плацентарной недостаточности (ПН) и ассоциирована с высокой перинатальной смертностью и заболеваемостью новорожденных [1,2]. Треть выживших новорожденных с ЗРП имеют нарушения постнатальной адаптации, становления функций головного мозга, сердечнососудистой и других систем, что обусловлено дефектами нейроэндокринной регуляции, сформировавшимися в условиях внутриутробной гипоксии и ацидемии. [3,4]. Со стороны материнского организма наиболее значимым следствием формирования плацентарной недостаточности является преэклампсия (ПЭ), которая может сочетаться или не сочетаться с задержкой роста плода. В тоже время плацентарная недостаточность с задержкой роста плода может протекать без преэклампсии. На сегодняшний день допплерометрия продолжает оставаться одним из основных методов диагностики степени тяжести плацентарной недостаточности, как показания для выбора срока и способа родоразрешения.
Цель настоящего исследования – выявление особенностей изменений маточно-плацентарного и плодово-плацентарного кровотоков у пациенток в зависимости от наличия задержки роста плода и/или преэклампсии, а также взаимосвязи выявленных изменений с результатами патоморфологического исследования плацент.
Материалы и методы. Проведено ретроспективное исследование на основании медицинской документации (журнал родов, диспансерные карты беременных – ф.113, истории родов – ф. №96/у, истории развития новорожденных – ф. № 097/у) 480 пациенток, родоразрешенных в КГБУЗ «Перинатальный центр (клинический) Алтайского края» за период 2009-2013г. Критериями включения в исследование явились роды в сроке 28 и более недель, закончившиеся рождением гипотрофичного плода и/или осложненные умеренной и тяжелой преэклампсией. Критерием исключения явились многоплодная беременность, хромосомные заболевания, пороки развития плода и сахарный диабет. В зависимости от клинической и параклинической оценки течения беременностей у выбранных родильниц были сформированы три группы сравнения. К первой группе было отнесено 178 (37,1%) пациенток, беременность которых была осложнена преэклампсией и завершилась рождением гипотрофичного новорожденного. Ко второй группе - 192 (40 %) пациентки родивших гипотрофичных новорожденных, но без преэклампсии. К третьей группе 110 (22,9 %) пациенток с осложненным преэклампсией течением беременности, родивших новорожденных без признаков гипотрофии. Контрольную группу составили 104 родильницы с неосложненным течением беременности и отсутствием ЗРП. Проводилась ретроспективная оценка результатов допплерометрии при проведении скрининговых ультразвуковых исследований во II, III триместрах беременности. Средний срок скрининговых УЗИ пациенток не имел достоверных различий в группах сравнения и составил 21,1±1,2 и 32,2±1,3 недели. Задержка роста плода диагностировалась на основании сопоставления численных значений фетометрических показателей с нормативными процентильными показателями для данного срока беременности [5,6]. По результатам УЗИ соотношение симметричных и асимметричных форм ЗРП в группах сравнения было идентичным. В группе пациенток с задержкой роста плода и преэклампсией симметричная форма диагностирована у 47 пациенток (26,4%) , асимметричная у 131 пациентки (73,6%). В группе с задержкой роста плода без преэклампсии симметричная форма установлена у 46 пациенток (23,9%), асимметричная у 146 пациенток (76,1%). Оценка допплерометрических показателей кровотока проводилась в обеих маточных артериях и артерии пуповины на основании численных значений индекса резистентности (ИР). Полученные данные анализировались в сравнении с нормативными значениями для конкретного срока беременности. Нарушения гемодинамики в системе мать-плацента-плод оценивали в соответствии с классификацией принятой Российской ассоциацией врачей УЗД в перинаталогии и гинекологии в 2001г[7]. Морфологическое исследование умерших плодов и новорожденных проводилось в соответствии с приказом №82 МЗ и МП РФ от 29.04.94 «О порядке проведения патологоанатомических вскрытий». Гистологическое исследование плацент выполнялось по рекомендациям А.П. Милованова [8].Статистический анализ полученных результатов исследования проводился с использованием пакета SigmaPlot.
Результаты. В первой группе (ЗРП и преэклампсия) только у двух пациенток (1,1 %) при проведении скринингового исследования во втором триместре была выявлена задержка роста плода. Одна из этих пациенток впоследствии была родоразрешена оперативным путем в 30 недель беременности. Новорожденный, весом 1070 г, после проведения реанимационных мероприятий был переведен на второй этап выхаживания. У второй пациентки имел место отказ от родоразрешения абдоминальным путем, и в сроке 29 недель беременности наступила антенатальная гибель, плод имел вес 650 г. В группе пациенток с ЗРП без преэклампсии второй ультразвуковой скрининг задержки роста плода не выявил.
Результаты исследования кровотока в маточных артериях (МПК) во втором триместре беременности представлены в табл. 1. Полученные результаты свидетельствуют, что у пациенток первой группы нарушение инвазии трофобласта в миометральные сегменты спиральных артерий, как первичное звено в формировании плацентарной недостаточности, имело место в два раза чаще при наличии ЗРП и развитии клиники преэклампсии, чем только при наличии ЗРП, и в три раза чаще, чем при развитии только клиники преэклампсии. Нарушений плодово-плацентарного кровотока (ППК) в группах сравнения при проведении ультразвукового скрининга во II триместре выявлено не было.
Таблица 1. Частота нарушений маточно-плацентарного кровотока во II триместре беременности у пациенток в зависимости от наличия ЗРП и преэклампсии
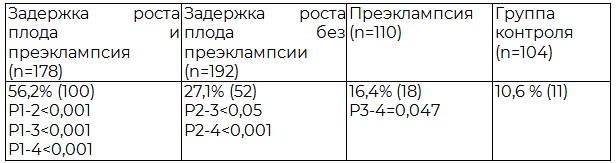
Примечание: здесь и далее статистическая значимость рассчитана с использованием критерия χ2.
Результаты допплерометрии у пациенток сравниваемых групп в III триместре представлены в табл. 2. В группе пациенток с ЗРП и преэклампсией (первая группа) всего гемодинамические нарушения регистрировались в 97,7% случаев, из них с нарушением маточно-плацентарного кровотока в 72,6% случаев. Сочетанное нарушение МПК и ППК регистрировалось в 62,9% случаев. У пациенток с ЗРП без преэклампсии (вторая группа) нарушения маточно-плацентарного кровотока в третьем триместре выявлялись значимо реже, чем в первой группе (49,5%; P≤0,001), но значимо чаще, чем при их обследовании во втором триместре (27,1%; P≤0,001). При этом у большинства пациенток второй группы (72,4%) диагностированы нарушения кровотока в артерии пуповины. У пациенток с преэклампсией без ЗРП (третья группа) гемодинамические нарушения регистрировались в 22,7% случаев, из них с нарушением кровотока в маточных артериях в 16,3 % случаев.
Таблица 2. Результаты допплерометрии у пациенток сравниваемых групп в III триместре
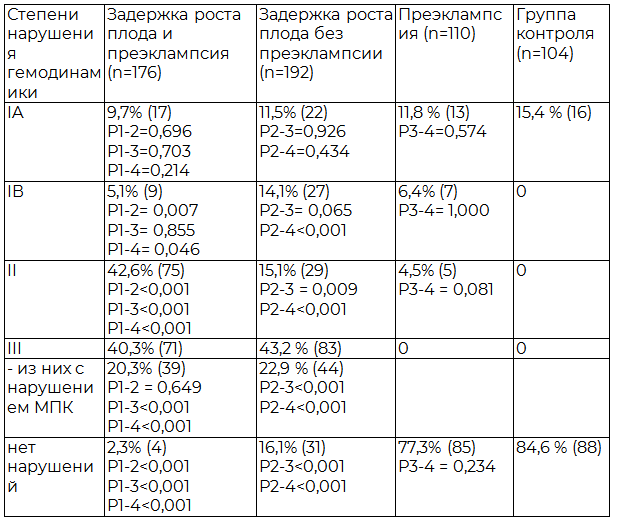
Показанием к досрочному родоразрешению у пациенток первой группы только состояние матери (прогрессирование клиники преэклампсии) было в 62,9 % случаев, сочетанные показания со стороны матери и плода - в 37,1 % случаев. У пациенток второй группы в 100% случаев показанием было внутриутробное страдание плода. Пациентки третьей группы родоразрешены досрочно в 81,2 % случаев по состоянию матери, в 18,8 % случаев по сочетанным показаниям.
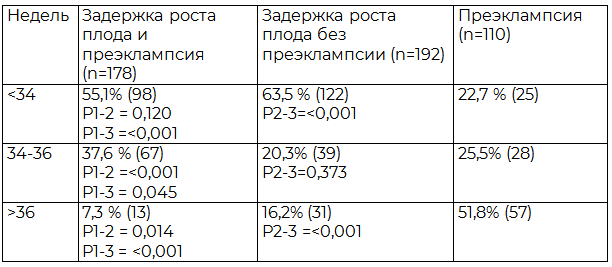
Средний срок родоразрешения (антенатальной гибели плода) в группах сравнения статистически значимо различались (табл.3). В группах с задержкой роста плода более половины пациенток были родоразрешены до 34 недель беременности, что определяется формированием у них в ранние сроки более тяжелой плацентарной недостаточности, о чём так же свидетельствуют более ранние и более выраженные проявления гемодинамических нарушений, чем у пациенток только с преэклампсией. Следует отметить, что в группе пациенток только с преэклампсией в сроки до 34 недель были родоразрешены 25 пациенток (22,7%) которые имели нарушения МПК и ППК (табл.2). Более половины пациенток этой группы были родоразрешены в доношенном сроке.
Таблица 3. Исходы беременности (сроки родоразрешения) в сравниваемых группах
Перинатальные потери в группах сравнения не имели значимых различий: в группе пациенток с ЗРП и преэклампсией перинатальные потери произошли 6,8 % случаев (антенатально - в 5,7% и неонатально - в 1,1 % случаев); в группе пациенток с ЗРП без преэклампсии в 9,8% случаев (антенатально - в 8,3%, интранатально - в 1% случаев, неонатально - в 0,5% случаев); в группе пациенток с преэклампсией в 10% случаев (все антенатально).
По результатам патоморфологического исследования плацент пациенток в группах сравнения были выявлены достоверные различия (табл. 4).Инволютивно-дистрофические изменения и нарушения созревания ворсинчатого дерева в плацентах пациенток трех основных групп выявлялись с одинаково высокой частотой, и значимо чаще, чем в контрольной группе. В группах с ЗРП без достоверных различий преобладал вариант хаотично склерозированных ворсин: у пациенток с ЗРП в сочетании с преэклампсией в 39,3% случаев, без преэклампсии в 33,3% случаев. У пациенток только с преэклампсией вариант хаотично склерозированных ворсин встречался статистически значимо реже - в 13,6 % случаев (P = <0,001). Вариант промежуточных незрелых ворсин выявлялся без достоверных различий в группах сравнения (25,2%, 37,5% и 23,6%). Диссоциированный тип развития ворсин также не имел значимых различий в основных группах (10,7 %,7,3% и 10,9%). Преждевременное созревание ворсинчатого дерева имело место в 4,3% случаев только у пациенток третьей группы (с преэклампсией без ЗРП). Эмбриональные ворсины выявлены в плацентах только в группах пациенток с ЗРП без достоверных различий: в 3,6 % случаев при наличии преэклампсии и в 2,4 % случаев без преэклампсии. Компенсаторно-приспособительные реакции (КПР) были характерны для пациенток с преэклампсией при их значимом преобладании, но меньшей степени выраженности у пациенток с ЗРП (первая группа) по сравнению с пациентками без ЗРП (третья группа). У пациенток только с наличием задержки роста плода (вторая группа) частота КПР была идентична таковой в контрольной группе (табл.5). Морфологические нарушения (инфаркты, афункциональные зоны, равномерное сужение и тромбоз межворсинчатого пространства) в межворсинчатом пространстве (МВП) значимо чаще встречались у пациенток с задержкой роста плода и преэклампсией (67,9 %), чем у пациенток с ЗРП без преэклампсии (29,7 %) и пациенток только с преэклампсией (36,4 %). Следует отметить, что патологические изменения плацент в группах с ЗРП не имели достоверных различий в зависимости от срока беременности при родоразрешении. В то же время в группе пациенток только с преэклампсией были выявлены значимые отличия патологии МВП в зависимости от срока родов. Из 25 пациенток только с преэклампсией родоразрешенных до 34 недель беременности морфологические изменения в МВП диагностированы у 23 пациенток (92%), в то время как из 85 пациенток родоразрешенных после 34 недель, патология МВП диагностирована только у 17 пациенток (20%). Признаки инфицирования плацент пациенток основных групп встречались более чем в трети случаев без достоверных различий между группами, но значимо чаще, чем в группе контроля (Р≤0,001).
Таблица 4. Результаты патоморфологического исследования плацент в группах сравнения
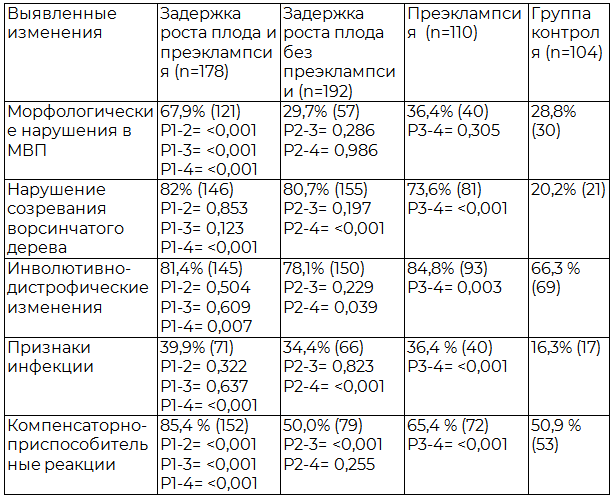
Таблица 5. Степени выраженности компенсаторно-приспособительных реакций в плацентах у пациенток групп сравнения
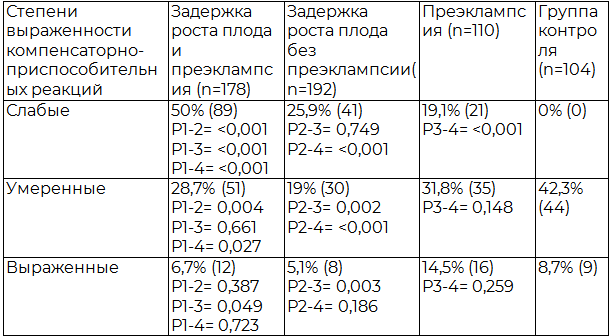
Обсуждение. Различия в клиническом течении плацентарной недостаточности у пациенток с задержкой роста плода и/или преэклампсией находят отражение в гемодинамических нарушениях, выявляемых при ультразвуковом исследовании системы мать-плацента-плод. В группе пациенток, родивших гипотрофичных новорожденных, с осложненным преэклампсией течением беременности нарушение инвазии трофобласта являлось определяющим в патогенезе формирования плацентарной недостаточности, что проявлялось нарушениями маточно-плацентарного кровотока у большинства пациенток при проведении ДПМ во II и III триместрах беременности. Нарушения плодово-плацентарного кровотока возникали вторично на фоне патологического состояния межворсинчатого пространства. Более половины пациенток были родоразрешены до 34 недель беременности, что свидетельствует о раннем начале и тяжелом течении плацентарной недостаточности. Результаты допплерометрии подтверждались патоморфологическими исследованиями плацент у пациенток этой группы: сочетанием морфологических нарушений в межворсинчатом пространстве, нарушением созревания ворсинчатого дерева, с преобладанием варианта хаотично склерозированных ворсин и большим количеством, но слабыми компенсаторно-приспособительными реакциями.
У большинства пациенток родивших гипотрофичных новорожденных, с не осложненным преэклампсией течением беременности регистрировались нарушения плодово - плацентарного кровотока. При этом нарушения маточно-плацентарного кровотока присутствовали только у одной четверти пациенток во II триместре и в половине случаев в III триместре. Учитывая, что формирование нарушений МПК, в результате неадекватной инвазии трофобласта происходит в ранние сроки беременности, появление патологических индексов в маточных артериях в III триместре при нормальных показателях II триместра может быть объяснено затруднением оттока крови из межворсинчатых пространств, которое отмечается при сердечно-сосудистых, легочных заболеваниях, повышенной сократительной активности матки, а также тромбозом МВП при тромбофилических состояниях матери. Таким образом, можно предположить, что у большинства пациенток этой группы нарушение плодово-плацентарного кровотока было первичным и происходило независимо от нарушения гестационной перестройки маточных артерий. Патоморфологическое исследование плацент у пациенток этой группы показывает отсутствие выраженных изменений межворсинчатого пространства, нарушения созревания плаценты, с преобладанием варианта незрелых промежуточных и хаотично склерозированных ворсин, и слабые компенсаторно-приспособительные реакции, что так же указывает на первичное поражение ворсинчатого дерева в патогенезе плацентарной недостаточности.
Пациентки с преэклампсией без задержки роста плода (22,7%), которые имели гемодинамические нарушения (преимущественно маточно-плацентарного кровотока и сочетанные нарушения), свидетельствующие о нарушении инвазии трофобласта, были родоразрешены до 34 недель беременности по поводу тяжелого течении преэклампсии. Для их плацент характерны выраженные морфологические изменения межворсинчатых пространств. Прочие пациентки только с преэклампсией, не имели гемодинамических нарушений и были родоразрешены в сроки после 34 недель. В их плацентах в большинстве случаев выявлены умеренные и выраженные компенсаторно - приспособительные реакции и отсутствовала патология МВП. На основании выявленных изменений можно предполагать, что развитие преэклампсии у пациенток, родивших после 34 недель, происходило на фоне адекватно сформированного маточно-плацентарного и плодово-плацентарного кровотока, а плацентарная недостаточность была обусловлена нарушением клеточно-паренхиматозной функции плаценты.
Выводы
1) Плацентарная недостаточность, клинически манифестирующая преэклампсией и задержкой роста плода, как показаниями к досрочному родоразрешению, характеризуется гемодинамическими нарушениями в 97,7% случаев, при этом в 62,9% случаев нарушение плодово-плацентарного кровотока формируется вторично на фоне нарушения маточно-плацентарного кровотока, гистологически подтверждается преимущественным поражением межворсинчатых пространств (67,9%) и нарушением созревания ворсинчатого дерева (82%).
2) Плацентарная недостаточность, проявляющаяся только наличием задержки роста плода, как показанием к досрочному родоразрешению, характеризуется преимущественными нарушениями плодово-плацентарного кровотока (72,4%) и гистологически подтверждается нарушениями созревания плаценты (81%), при наличии редких морфологических изменений в МВП (29,7%) и слабовыраженных компенсаторно-приспособительных реакциях (50,0%).
3) Плацентарная недостаточность, манифестирующая только преэклампсией, как показанием к досрочному родоразрешению до 34 недель, характеризуется наличием нарушений маточно-плацентарного кровотока и сочетанными нарушениями в 73% случаев, и подтверждается морфологическими изменениями межворсинчатых пространств в 92% случаев. При досрочном родоразрешении после 34 недель, плацентарная недостаточность при преэклампсии характеризуется отсутствием гемодинамических нарушений и гистологически подтверждается отсутствием выраженной патологии МВП, умеренными и выраженными компенсаторно-приспособительными реакциями в 65,4% случаев.
