К настоящему времени обстановка с туберкулезом позиционируется во всем мире как весьма актуальная медицинская проблема, решению которой в обществе должно уделяться самое пристальное внимание. Вместе с тем, несмотря на последние достижения во фтизиатрии, а также интенсивное развитие химиотерапии в области лечения туберкулезной инфекции, заболеваемость составляет 8-10 миллионов случаев при показателе смертности до 3 млн. случаев в год. В России заболеваемость и смертность от туберкулеза с 1990 г. по настоящее время выросла более чем в 2,5 раза. Туберкулез является наиболее частой причиной смертельных исходов от инфекций среди женщин. Данная проблема привлекает к себе внимание главным образом с двух позиций: во-первых, влияние беременности, родов, послеродового периода на течение и характер туберкулезного процесса, во-вторых, влияние туберкулеза как основного заболевания на течение беременности, родов, здоровья новорожденного и матери.
Актуальность туберкулезной инфекции определяется высокими показателями заболеваемости, распространенности и смертности. За последние годы туберкулез в Красноярском крае, как и в целом по России, остается угрожающей медико-социальной проблемой. За 7 мес. 2013 г. в Красноярском крае зарегистрировано 1633 случая заболевания туберкулезом, показатель на 100 тыс. населения составил 57,53 (на уровне аналогичного периода 2012 г.). Наиболее неблагоприятная эпидемиологическая обстановка по туберкулезу наблюдается в Дзержинском, Новоселовском, Большеулуйском, Шушенском, Партизанском, Уярском и Козульском районах, где уровень заболеваемости туберкулезом превышает краевые показатели в 1,6 – 2,6 раза [1, 2]. В этой ситуации в Красноярском крае, как и в других регионах РФ имеет место медицинский сектор «беременные с заболеванием туберкулезом различной локализации», поскольку женщины, несмотря на приобретенное заболевание (tbc), также как и женщины здоровые имеют желание иметь детей. В процессе вынашивания плода женщина, страдающая туберкулезом, сталкивается с такой серьезной медицинской проблемой как фетоплацентарная недостаточность (ФПН), что является прямым следствием наличия у беременной туберкулезной инфекции. Фетоплацентарная недостаточность является одним из ведущих факторов патогенеза в формировании синдрома задержки развития плода (СЗРП), родового травматизма, инфекционного заболевания новорожденных, снижении интеллектуального развития детей в постнатальном периоде [3]. У женщин с заболеванием туберкулезом эта проблема стоит наиболее остро, т.к. в настоящее время доказано что основным осложнением у данной категории женщин является хроническая фетоплацентарная недостаточность, формирующаяся в 100% случаев и проявляющаяся клинически в суб- и декомпенсированных вариантах [4]. При этом по данным Г.Н. Савельевой и соавторов, В.Н. Серова и соавторов показатель перинатальной заболеваемости на фоне ФПН достигает 70,0%, а показатель смертности в ряде регионов 24,2-177,4 процентилей [5-7].
Синдром задержки развития плода имеет большой удельный вес в структуре причин перинатальной заболеваемости и смертности [8, 9]. В большей степени развития СЗРП связано с плацентарной недостаточностью, однако одним из значимых факторов риска развития данного осложнения являются инфекционные заболевания во время беременности, и в частности – туберкулез. Синдром задержки развития плода является наиболее тяжелой формой плацентарной недостаточности, поэтому определенное значение имеют динамическая оценка функционального состояния плода и диагностика гипоксии с использованием кардиотокографии, оценки биофизического профиля плода, плацентометрии и допплерометриии плодового и маточно-плацентарного кровотока. Часто СЗРП встречается в сочетании с внутриутробной гипоксией плода, причинами которой могут быть многие виды акушерской патологии, различные экстрагенитальные заболевания, нарушения функций плаценты, инфекционные агенты.
В настоящее время наблюдается рост частоты внутриутробных инфекций для возникновения, которых большое значение имеет наличие у беременной острого или хронического туберкулезного процесса [10].
Цель исследования. Провести научный анализ структуры акушерского осложнений у беременных с туберкулезом различной локализации, установить наиболее часто встречающиеся осложнения при беременности и в родах
Материалы и методы. В ходе наших исследований и анализа их результатов, проанализированы истории родов женщин с туберкулезом и состояние их новорожденных за период 2006-2013 г. на базе специализированного родильного дома №4 г. Красноярска. В Родильный дом № 4 г. Красноярска беременные поступают из краевого центра – г. Красноярска, близлежащих городов с населением до 150 тыс. человек (г. Канск, Ачинск, Минусинск, Назарово и др.), поселков городского типа Уяр, Агинское, Иланский и т.п., а также из сельских поседений, расположенных в радиусе до 500 км от г. Красноярска. Исследуемая группа состояла из 210 беременных, имеющих туберкулез различной локализации. Главное место в структуре исследуемой группы занимает туберкулез легких. Туберкулез селезенки, лимфоузлов, костный туберкулез, туберкулезный сальпингит встречался в единичных случаях.
Для изучения степени влияния туберкулеза и установления зависимости осложнений от заболевания последним сформирована контрольная группа из 210 беременных без заболевания туберкулезом путем составления малой выборки. Контрольная группа формировалась среди беременных того же возраста, рожавших в том же родильном доме, в том же временном периоде.
На основании изученных материалов разработана информационная система для автоматической обработки первичных данных акушерского диагноза. Для установления стохастической зависимости между качественными и количественными показателями акушерского диагноза использован критерий Пирсона.
Результаты и обсуждение. На первом этапе исследований в ходе предварительной обработки историй родов у беременных с заболеванием туберкулезом было отмечено наличие как одного, так и нескольких осложнений беременности одновременно у одной беременной. Мы установили динамику количества беременных с наличием осложнений беременности. В акушерской практике общепринято считать осложнениями: преэклампсия, гипоксия, синдром задержки развития плода, аномалия родовой деятельности, внутриутробное инфицирование плода. В исследуемой группе беременных с осложнениями встречаются следующие сочетания: преэклампсия, гипоксия; преэклампсия, гипоксия, СЗРП; гипоксия, СЗРП, ВУИ; гипоксия, ВУИ; ВУИ, гипоксия. Результаты анализа динамики количества беременных с разным количеством осложнений мы представили на графике (рис.1).
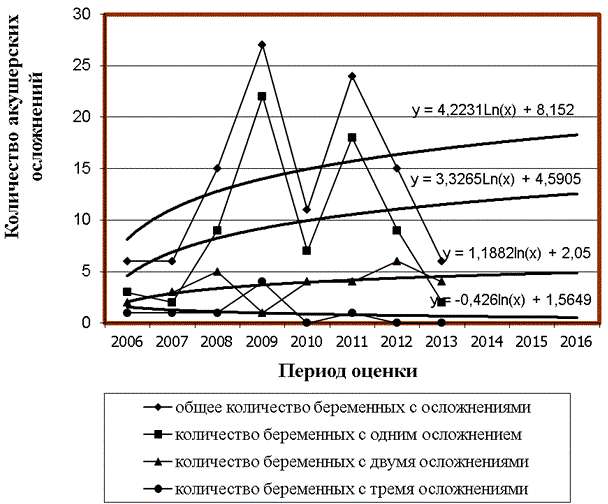
Рис.1. Динамика клинических проявлений фетоплацентарной недостаточности у беременных с заболеванием туберкулезом.
На графике выделено два сектора – это временной период с 2006 по 2013 г., т.е. отрезок времени, в котором находились беременные с заболеванием туберкулезом в Роддоме № 4, а также прогнозный период – 2014-2016 г. Как показывает анализ трендов в изменении количества беременных с разным количеством осложнений в исследуемом периоде, их количество в начале периода находилось на уровне 6. Последующее увеличение произошло в разы, и к 2011 г. составило 23 чел. в год. При этом в изменении количества беременных с одним, двумя осложнениями прослеживается тенденция к росту, а в изменении количества беременных с тремя осложнениями, наоборот – к снижению. Прогнозная картина в изменении количества беременных с акушерскими осложнениями выглядит следующим образом: количество беременных с одним и двумя осложнениями в 2014-2016 г. будет увеличиваться до уровня 25 и 6 беременных в год, а количество беременных с тремя осложнениями наоборот будет находиться на стабильном уровне – 2 чел. в год. Результаты анализа историй родов представлены графически на рис. 2.
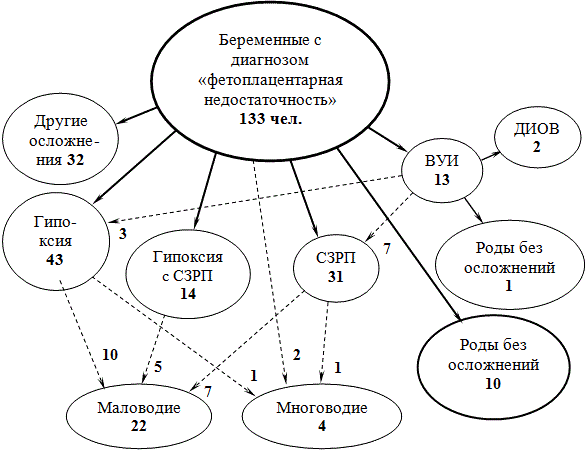
Рис. 2. Выявленные осложнения акушерского диагноза в подгруппе беременных с заболеванием туберкулезом и ФПН.
В исследуемой группе просматривается соотношение 2(134):1(76) в численности беременных с ФПН по отношению к численности беременных без ФПН. В подгруппе беременных без ФПН отмечено 2 случая внутриутробного инфицирования (ВУИ) плода и один случай гипоксии плода. На схеме наиболее тяжелые осложнения беременности отмечены сплошными стрелками – это гипоксия, синдром задержки развития плода и внутриутробное инфицирование, сочетание гипоксии с СЗРП. Пунктирными стрелками обозначены диагнозы, характеризующиеся двумя осложнениями – это гипоксия-маловодие, СЗРП-маловодие, гипоксия и СЗРП-маловодие, гипоксия-многоводие, СЗРП-многоводие, а также 2 случая беременности с ФПН в сочетании с многоводием. Количество этих диагнозов указано слева/снизу от пунктирных стрелок. В вершину «Другие осложнения» условно включены женщины с заболеванием туберкулезом, у которых беременность протекала с такими осложнениями как умеренная преэклампсия, аномалии родовой деятельности, преждевременные роды в сочетании с ФПН. Досрочное излитие околоплодных вод показано на схеме вершиной «ДИОВ».
Для установления зависимости наличия осложнений от клинических проявлений ФПН составлена таблица сравнения, в которой представлены две подгруппы: подгруппа с клиническими проявлениями ФПН (наличие у беременных гипоксии, СЗРП, внутриутробного инфицирования) и подгруппа без клинических проявлений ФПН (табл. 1).
Таблица 1. Структура осложнений беременности в подгруппах женщин с гладким течением и клиническими проявлениями ФПН

Для данных табл. 1 число степеней свободы составляет 2, а уровень значимости α для медицинских расчетов принимаем 0,05. Рассчитав коэффициент Пирсона, получим его значение для таблицы в целом, равное 10,5. Для принятых числа степеней свободы и уровня значимости табличное значение коэффициента Пирсона составляет 5,99. Поскольку рассчитанное нами χ2ФАКТ > χ2ТАБЛ (10,5 > 5,99), то выдвинутая нулевая гипотеза о случайном распределении отвергается, т.е. распределение не случайно, значит между клиническими проявлениями ФПН и наличием осложнений беременности существует стохастическая зависимость. Расчет коэффициента взаимной сопряженности Пирсона позволяет установить среднюю связь между клиническим проявлением ФПН и осложнением беременности.
Фактическая картина клинических проявлений ФПН в исследуемой и контрольной группах представлена в таблице 2. Общее количество клинических проявлений ФПН в исследуемой группе составило 103 в отличие от контрольной группы, где количество проявлений составляет 16, что в 6,4 раза больше, чем в контрольной группе. На первый взгляд по данным таблицы прослеживается прямая стохастическая зависимость, которая более точно определяется расчетом критерия согласия Пирсона [11]. Для данных таблицы число степеней свободы составляет 4, а уровень значимости α для медицинских расчетов принимаем 0,05. Рассчитав коэффициент Пирсона для каждой строки, получим значение для таблицы в целом, равное 87,86. Для принятых число степеней свободы и уровня значимости табличное значение коэффициента Пирсона составляет 9,49.
Таблица 2. Результаты определения критерия согласия Пирсона при установлении зависимости количества клинических проявлений ФПН у беременных с заболеванием туберкулезом
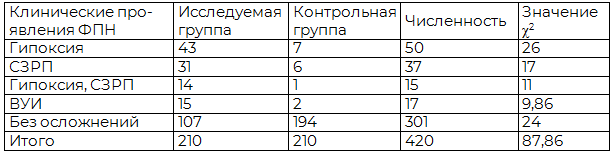
Поскольку рассчитанное нами χ2ФАКТ > χ2ТАБЛ (87,86 > 9,49), то выдвинутая нулевая гипотеза о случайном распределении отвергается, т.е. распределение не случайно, значит между клиническими проявлениями ФПН и заболеванием туберкулезом существует стохастическая зависимость.
Далее исследуемая группа (беременные с туберкулезом) разделена по территориальному признаку. Как показывает территориальное распределение беременных, больных туберкулезом, на г. Красноярск приходится 69 случаев осложнений беременности и 34 случая на городских жителей края и жителей сельской местности (табл. 3). Анализ распределения фактов осложнений беременности по месту проживания высвечивает уровень удельного веса с осложнениями 53% от количества беременных с туберкулезом г. Красноярска и несколько меньший удельный вес на уровне 49% в численности беременных, проживающих на территории края.
Таблица 3. Распределение осложнений беременности в исследуемой группе по территории проживания
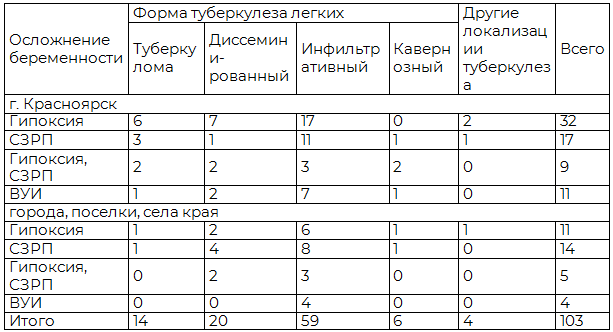
Анализ структуры осложнений у беременных с туберкулезом различной локализации в г. Красноярске свидетельствует о преобладающе высоком удельном весе на уровне 55%, приходящемся на инфильтративный туберкулез легких. На такие формы туберкулеза легких у беременных как диссеминированный туберкулез и туберкулома приходится по 17% осложнений в общей структуре. На долю кавернозного туберкулеза и туберкулеза другой локализации приходится по 6 и 4% осложнений соответственно.
Несколько иначе выглядит структура акушерских осложнений у беременных из городов, поселков и сел края. Количество осложнений беременности у женщин с инфильтративным туберкулезом составляют довольно высокий удельный вес на уровне 61% в структуре беременных с заболеванием туберкулезом. На такие формы туберкулеза легких у беременных как диссеминированный туберкулез и туберкулома приходится по 24 и 6% осложнений в общей численности. На долю кавернозного туберкулеза и туберкулез другой локализации приходится по 6 и 3% осложнений соответственно.
В целом картина по краю выглядит следующим образом. Главной особенностью акушерских осложнений является то, что в формировании их структуры участвуют беременные с инфильтративным туберкулезом на уровне 57,3%. Сектор беременных с диссеминированным туберкулезом и туберкуломой легких в структуре осложнений занимает 19,4 и 13,6% соответственно. Доля беременных с кавернозным туберкулезом и других локализаций составляет 5,8 и 3,9% соответственно.
Также в наших исследованиях установлена зависимость клинических проявлений ФПН от форм и локализаций туберкулеза различной локализации. Удельный вес установленных форм и локализаций туберкулеза с клиническими проявлениями ФПН представлен на рис. 3.
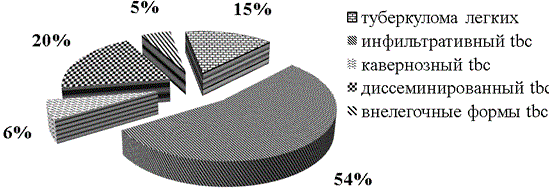
Рис. 3. Структура подгруппы клинических проявлений ФПН у беременных с туберкулезом различной локализации.
Доля беременных с инфильтративным туберкулезом составляет 54%. Удельный вес беременных с диссеминированным туберкулезом и туберкуломой легких в структуре составляет 20 и 15% соответственно. Доля беременных с кавернозным туберкулезом и туберкулезом других локализаций составляет 6 и 5% соответственно.
В результате анализа структуры акушерских осложнений у женщин с туберкулезом на территории Красноярского края установлено: из 210 беременных у 76 не было осложнений; у 133 беременных с ФПН отмечены ее клинические проявления – это 43 случая гипоксии плода, 31 случай СЗРП, 14 случаев СЗРП с гипоксией, при этом клинические проявления сопровождались маловодием и многоводием на уровне 22 и 4 случаев соответственно; в этой же группе просматривается увеличение количества осложнений беременности преэклампсией, аномалиями родовой деятельности, преждевременными родами на уровне 51, 16 и 28 случаев соответственно. Всего из 133 беременных с плацентарной недостаточностью отмечено 11 случаев родов без клинических проявлений ФПН. Выявленное количество клинических проявлений плацентарной недостаточности и других осложнений беременности говорит о том, что у беременных с заболеванием туберкулезом эти показатели в разы больше, чем у беременных без заболевания туберкулезом.
Заключение. Таким образом, установленная структура акушерских осложнений у беременных с туберкулезом различной локализации высветила преобладание ФПН, протекающей с тяжелыми клиническими проявлениями, такими как СЗРП, гипоксия плода, а также выявила наиболее часто встречающиеся осложнения беременности, такие как преэклампсия, аномальная родовая деятельность, преждевременные роды. Это является показанием для разработки эффективных мер профилактики и лечения данных осложнений, прогнозирование их с ранних сроков беременности для улучшения перинатальных исходов.
