Профилактика послеродовых гнойно-септических осложнений у беременных с планируемым абдоминальным родоразрешением представляет актуальную проблему современного акушерства [3,4,8].
К сожалению, при планировании кесарева сечения врач руководствуется только теми положениями клинического протокола, которые обязывают врача действовать согласно программе подготовки к предстоящему родоразрешению. В план этой подготовки не входит исследование видовой и количественной характеристики микробного спектра влагалищного содержимого, связанной с облигатно-анаэробной инфекцией (Gardnarella vagin., Eubacterium spp., Fusobacterium spp., Megasphera spp., Lachnobacterium spp., Mobiluncus spp., Peptostreptococcus spp., Atopobium vaginae)[1,5,7,12].
Многие авторы [2,6,9,13] четко относят наличие этой инфекции к факторам риска осложнений после кесарева сечения, как то, субинволюция матки, послеродовый эндометрит и др., и полагают необходимым обязательно диагностировать эту инфекцию и провести лечение инфекции, как важнейшее звено профилактики гнойно-септических осложнений.
Нами проведены комплексные исследования 55 женщин, из которых 35 составили исследуемую группу и были родоразрешены в плановом порядке, в качестве же контроля исследованы 20 беременных, перенесших кесарево сечение в ургентном порядке.
С учетом поставленной цели программа подготовки беременных к плановому кесареву сечению была дополнена следующими исследованиями: бактериологическое исследование влагалищного содержимого, бактериологическое исследование околоплодных вод и плацентарной ткани полученных интраоперационно; ДНК-диагностика микробного спектра влагалищного содержимого до и после проведенной местной терапии дисбиоза влагалища (тест-системой «Фемо-флор-16») с классификацией по Болдыревой М.Н., 2010 [7]; цитолологическое исследование аспирата из полости матки на 4-5 сутки послеоперационного периода по классификации Куперт М.А., 2003 [10]; ультразвуковое исследование (УЗИ) матки и придатков на 4-5 сутки послеоперационного периода с оценкой результатов размеров послеродовой матки по Милованову А.П., 2006 [11].
Статистическая обработка данных проведена с использованием компьютерных программ EXCEL, STATISTICA 6,0. Различия считались статистически значимыми при р< 0,05.
Исследуемую группу составили 35 беременных с выраженным анаэробным влагалищным дисбиозом, которым в сроке 36-38 недель проводилась этиотропная коррекция дисбиоза с помощью влагалищных свечей содержащих клиндамицин (Далацин С, Милагин) 100 мг в течении 3-5 дней. В дальнейшем назначался пробиотик, содержащий комбинацию Lactobacillus rhamnosus GR-1 и Lactobacillus reuteri RC-14 (Вагисан) перорально в течении 10 дней. При обнаружении дрожжеподобных грибов рода Candida spp. lg>103 КОЕ/мл назначался однократно перорально препарат, содержащий флуконазол 0,15 мг, а в послеоперационном периоде – с первых суток хлоргексидиновые свечи (Гексикон) местно в течении 10 дней однократно на ночь.
Группу контроля составили 20 беременных, родоразрешенных путем операции кесаревого сечения, у которых установлен анаэробный влагалищный дисбиоз до оперативного родоразрешения и этиотропная терапия до родов не проводилась по разным причинам.
Обсуждение результатов. Средний возраст беременных исследуемой группы составил 27,4±0,46 (24–36) лет, в контрольной группе – 28,3±0,68 (24-37) года (p> 0,05).
Отягощенный гинекологический анамнез был выявлен в анамнезе у 23 (66,0%) родильниц исследуемой группы, т.е. у каждой второй. Эрозия шейки матки наблюдалась у 10 (28,6%) женщин, хронический сальпингоофорит – у 4 (11,4%). В анамнезе артифициальные аборты выполнены – 11 (31,4%) пациенткам, неразвивающася беременность отмечалась у 1 (2,8%) пациентки.
В группе контроля отягощенный гинекологический анамнез выявлен у 12 (60,0%) беременных. Эрозия шейки матки установлена до беременности у 4 (20,0%) пациенток. В анамнезе артифициальные аборты выполнены – у 4 (20,0%), неразвивающаяся беременность наблюдалась – у 3 (15,0%) пациенток, самопроизвольный аборт в анамнезе – у 1 (5,0%) женщины.
У 10 беременных исследуемой группы (28,5%) из 35, установленная патология шейки матки была пролечена до наступления настоящей беременности методом криодеструкции, в контрольной группе – данную процедуру выполнено у 6 (30,0%).
В основной группе подготовку к повторному оперативному родоразрешению проводили 23 (65,7%) беременным. В акушерском анамнезе показаниями к кесареву сечению у них отмечены: слабость родовой деятельности (СРД), не поддающаяся медикаментозной коррекции – у 11 (31,4%) беременных, тазовое предлежание плода – у 4 (11,4%), крупный плод– у 3 (8,6%), дистресс плода в родах- у 4 (11,4%), врожденные пороки развития плода – у 1 (2,9%) пациентки.
В группе контроля 5 (25,0%) беременных перенесли оперативное родоразрешение путем операции кесаревого сечения. Показаниями к оперативному родоразрешению были: СРД – у 2 (10,0%), тазовое предлежание плода – у 2 (10,0%) пациенток.
В исследуемой группе у 19 (54,3%) настоящая беременность протекала на фоне экстрагенитальной патологии. Из них: сердечно-сосудистые заболевания установлены у 7 (20,0%) пациенток, заболевания щитовидной железы – у 1 (2,9%), гестационная анемия легкой и средней степени тяжести – у 3 (8,6%), нейроциркуляторная дистония (НЦД) по гипотоническому типу – у 2 (5,7%), миопия разной степени тяжести – у 5 (14,3%), хронический колит – у 1 (2,9%) беременной.
В группе контроля: сердечно-сосудистые заболевания установлены – у 3 (15,0%), заболевания щитовидной железы – у 2 (10,0%), гестационная анемия легкой и средней степени тяжести – у 3 (15,0%), НЦД по гипотоническому типу – у 2 (10,0%), миопия средней и высокой степени – у 2 (10,0%), хронический бронхит установлен у 1 (5,0%).
Т.о., у беременных обеих групп имелась выраженная предрасположенность к развитию гнойно-септических осложнений после операции кесарева сечения.
Показаниями для планового абдоминального родоразрешения путем операции кесарева сечения в исследуемой группе явились: рубец на матке с признаками несостоятельности – у 26 (74,3%) беременных; тазовое предлежание плода – у 8 (22,9%); поперечное положение плода – у 1 (2,9%) пациентки. В контрольной группе беременных – показаниями явились: дистресс плода – 4 (20,0%) случая; рубец на матке с признаками несостоятельности – 8 (40,0%); тазовое предлежание плода – 3 (15,0%); заболевания органов зрения – (5,0%); лицевое предлежание плода – 1 (5,0%); остеопороз позвоночника средней степени тяжести с болевым синдромом – 1 (5,0%); предлежание плаценты – 1 (5,0%); анпмалия развития матки (угроза разрыва рога матки) – 1 (5,0%) пациентка.
Течение настоящей беременности, у женщин исследуемой группы, осложнялось: рвота беременных – 3 (8,6%) случая; угрожающий аборт – 4 (11,4%); угроза преждевременных родов – 2 (5,7%); бактериальный вагиноз с повторяющимися обострениями неспецифического кольпита – 7 (20,0%); гестационная анемия легкой степени – 10 (28,6%); острые респираторные вирусные инфекции (ОРВИ) – 9 (25,7%); гестационный пиелонефрит – 3 (8,6%); бессимптомная бактериурия – 1 (2,9%); гестационная гипертензия – 1 (2,9%); гестационные отеки без протеинурии – 4 (11,4%); ВСД по гипотоническому типу – 2 (5,7%); вертеброгенная люмбалгия с болевым синдромом – 1 (2,9%); острый бронхит – 2 (5,7%); острый отит – 1 (2,9%); острый геморрой – 1 (2,9%); маловодие – 1 (2,9%) случай.
В группе контроля отмечались следующие осложнения во время беременности: рвота беременных – 3 (15,0%); угрожающий аборт – 5 (25,0%); бактериальный вагиноз с повторяющейся клиникой неспецифического кольпита – 2 (10,0%); гестационная анемия легкой степени – 6 (30,0%); ОРВИ – 2 (10,0%); гестационная гипертензия – 1 (5,0%); гестационные отеки без протеинурии – 3 (15,0%); тромбоцитопения – 1 (5,0%); остеопороз позвоночника с выраженным болевым синдромом – 1 (5,0%); ВСД по гипотоническому типу – 1 (5,0%); многоводие – 1 (5,0%) случай.
Во время операции у 2 (5,7%) беременных исследуемой группы произведены энуклеации лейоматозных узлов; висцеролиз – у 1 (2,9%); перевязка маточных труб по Мадленеру – у 1 (2,9%); иссечение старого послеоперационного рубца – у 4 (11,4%) пациенток. В группе контроля во время операции у 1 (5,0%) произведена энуклеация лейоматозного узла; висцеролиз – у 3 (15,0%); иссечение старого послеоперационного рубца на коже передней брюшной стенки – у 1 (5,0%) пациентки.
Средняя кровопотеря во время операции у женщин исследуемой группы составила 590,4±9,07 мл, в группе контроля – 580,7±8,3мл (р>0,05). Родилось 35 детей со средней массой тела 3348,6±0,2гр. В исследуемой группе и 3492,5±0,2гр. – в группе контроля. Оценка по шкале Апгар на первой и пятой минутах составила 7,9±0,02 и 8,1±0,03 балла в исследуемой группе и 7,06±0,08 и 7,88±0,03 – в группе контроля. Шесть новорожденных (30,0%) в группе контроля родились со сниженной оценкой по шкале Апгар (6-8) баллов.
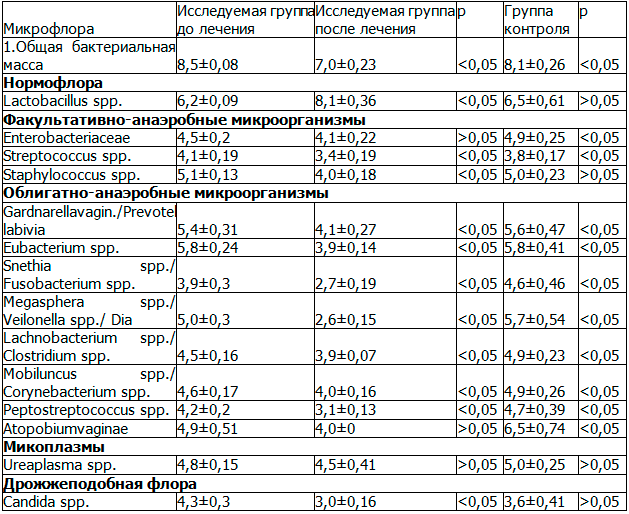
С учетом классификации влагалищного дисбиоза предложенной Болдыревой М.Н. (2010) [7], видовая и количественная характеристика микробного спектра влагалищных выделений у беременных исследуемой и контрольной групп до лечения оценены следующим образом: нормоценоз – у 5 (9,0%), умеренный дисбиоз – у 13 (23,6%), выраженный – у 37 (67,3%).
Анализ результатов предложенной профилактической терапии анаэробного влагалищного дисбиоза (табл.1) показал:
1.снижение количества условно-патогенных облигатно-анаэробных микроорганизмов (Gardnarella vagin., Eubacterium spp., Megasphera spp., Atopobium vaginae, Ureaplasma spp.);
2. изменение процентного соотношения типа биоценозов - нормоценоз у 11 (20,0%), умеренный влагалищный дисбаланс – у 25 (45,4%) и выраженный – у 19 (34,5%) пациенток, причем с выявлением меньших характеристик микробного спектра влагалищного содержимого у беременных исследуемой группы.
Данные из табл. 1 на рис.1 представлены графически.
При бактериологическом исследовании влагалищного содержимого беременных исследуемой группы в 1 (2,9%) случае получен рост St. Haemolyticus и в 1 (5,0%) случае у беременной группы контроля – умеренный рост K. pneumouniae. При бактериологическом исследовании околоплодных вод не установлен рост микрофлоры в обеих группах беременных.
Таблица 1. Результаты ДНК-диагностики микробного спектра влагалищного содержимого у беременных исследуемой и контрольной групп
Бактериологическое исследование плацентарной ткани установило рост Е.Coli 102 КОЕ/мл, Ps. Cepacia 102 КОЕ/млу 2 (5,7%) беременных исследуемой группы и у 2 (10,0%) пациенток в контрольной группе (K.pneumouniae – единичный рост, S.Haemolyticus<102 КОЕ/мл, Ps. Aeruginosa<102 КОЕ/мл).
Цитологический аспират на 3 сутки после операции характеризовался стадией процесса заживления раневой поверхности матки в физиологическом режиме (нейтрофилы – 60-80%, лимфоциты – 25%, макрофаги и моноциты – 10-15%) у 33 родильниц (94,3%) исследуемой группы и у 14 родильниц (70,0%) контрольной группы.
Воспалительный тип мазка (лейкоциты – до 90% в п.зр., нейтрофилы – до 21%, лимфоциты – до 2-4%, моноциты – 1-2%, макрофаги – 5%) установлен у 1 родильницы исследуемой группы (2,9%) и у 6 родильниц контрольной группы (30,0%) (р<0,05).
Анализ результатов УЗИ-сканирования матки на 5-е сутки после кесарева сечения показал, что нормальные размеры матки (продольный размер 128-146 мм, поперечный размер 95-116 мм, передне-задний размер 65-89 мм) наблюдались у всех родильниц исследуемой группы и у 3 контрольной группы (15,0%), т.е. у каждой 6 выявлена субинволюция матки (р<0,05).
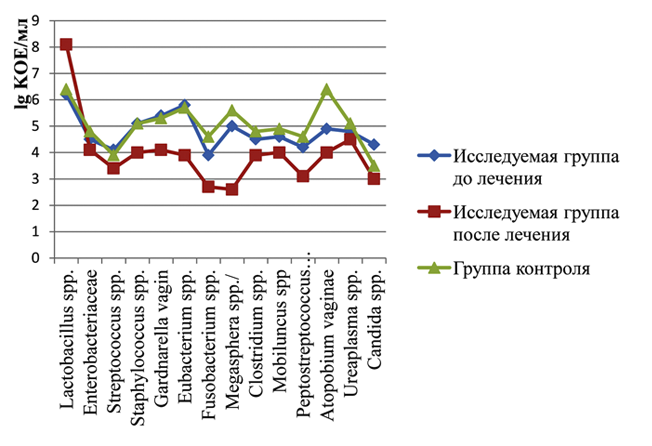
Рис.1. Микробный спектр влагалищного отделяемого у беременных сопоставимых групп
При гистологическом исследовании плаценты у 5 родильниц (14,2%) исследуемой группы выявлена хроническая компенсированная недостаточность, в контрольной группе данная патология установлена у 4 (20,0%) пациенток. В исследуемой группе у 1 (2,9%) родильницы установлен хориоамнионит, в контрольной группе хориоамнионит определялся у 5 (25,0%) пациенток, т.е. у каждой 4 родильницы.
Проведенный анализ результатов лабораторных и инструментальных методов обследования, особенностей течения послеродового периода у родильниц исследуемой и контрольной группы определил четкую взаимосвязь увеличения частоты осложнений послеродового периода у беременных с наличием анаэробного влагалищного дисбиоза. Так, субинволюция матки развилась у каждой 6 родильницы контрольной группы, воспалительный тип аспирата маточного содержимого выявлен у каждой 3 родильницы, восходящая инфекция (хориоамнионит) выявлен у каждой 4.
Заключение
Предварительные результаты проведенного исследования четко свидетельствуют о необходимости изучения микробного спектра влагалищных выделений и проведения этиотропного лечения влагалищного дисбиоза, что и определяет реальные возможности профилактики гнойно-септических осложнений у беременных с планируемым кесаревым сечением.
Выводы
1. При планировании кесарева сечения необходимо изучить видовую и количественную характеристики микробного спектра влагалищных выделений и при выявлении облигатно-анаэробной инфекции обязательно провести этиотропную коррекцию влагалищного дисбиоза (клиндамицин, пробиотики) с последующей санацией влагалища антисептиком (свечи «Гексикон») в послеоперационном периоде.
2. Этиотропная коррекция анаэробного влагалищного дисбиоза и санация влагалища после операции значительно улучшила течение послеоперационного периода, снизила частоту субинволюции матки, частоту встречаемости хориоамнионита, как проявления восходящей инфекции.
