Артериальная гипертензия (АГ) беременных встречается с частотой 10-25% в разных странах мира и остается одной из важнейших причин материнской и перинатальной смертности [1-3]. АГ увеличивает риск таких акушерских осложнений беременности, как преждевременная отслойка нормально расположенной плаценты, плацентарная недостаточность, синдром задержки развития плода, преэклампсия и эклампсия, а также может являться причиной нарушений мозгового кровообращения, отслойки сетчатки, острой почечной недостаточности, ДВС-синдрома [4-6].
В диагностике АГ у беременных большое значение имеет суточное мониторирование артериального давления (СМАД). СМАД является безопасным и наиболее информативным методом для раннего выявления АГ. СМАД может быть использовано при подозрении на гипертензию «белого халата» или скрытую гипертензию [7, 8]. Результаты СМАД хотя и могут помочь в диагностике АГ, но не заменяют повторные измерения АД в лечебном учреждении. Представляется актуальной оценка показателей СМАД у беременных с различными формами АГ.
Целью исследования явилась оценка показателей суточного мониторирования артериального давления у беременных с различными формами артериальной гипертензии.
Материалы и методы
Тип исследования: когортное с проспективной когортой.
Источниковой популяцией явились беременные, наблюдавшиеся в городском отделе патологии гемостаза на базе МБУЗ «Городская клиническая больница №11» г. Челябинска за период 2009-2012 г.
Метод выборки: сплошной по мере обращаемости.
Критерии включения: беременность на момент включения в исследование до 20 недель; возраст женщины от 18 до 45 лет; наличие артериальной гипертензии; наличие информированного согласия на участие в исследовании.
Критерии исключения: симптоматические артериальные гипертензии; тяжелая сопутствующая патология печени и желудочно-кишечного тракта; системные заболевания соединительной ткани; ментальные расстройства и психические заболевания; многоплодная беременность, хронический алкоголизм, наркомания, ВИЧ-инфекция.
Ход исследования. Исследование выполнено в соответствии с Хельсинской декларацией Всемирной медицинской ассоциации «Этические принципы научных и медицинских исследований с участием человека» от 1964 года с дополнениями 2000 г., «Правилами клинической практики в Российской Федерации», утвержденными приказом Минздрава РФ № 266 от 19.06.2003, Национальным стандартом РФ «Надлежащая клиническая практика» (2005) [9-11]. Все беременные дали информированное согласие на участие в исследовании и публикацию его результатов в открытой печати, были ознакомлены с целью и дизайном работы. План исследования был одобрен этическим комитетом ГБОУ ВПО «Южно-Уральский государственный медицинский университет» Министерства здравоохранения Российской Федерации.
Начальная точка включения в исследование – регистрация артериальной гипертензии при беременности или указание на ее наличие до беременности. Точкой окончания наблюдения являлся период до 12 недель после завершения беременности независимо от ее исхода.
Форма АГ (хроническая АГ, гестационная АГ, преэклампсия, преэклампсия на фоне хронической АГ) соответствовали современным критериям Национальных рекомендаций Российского кардиологического общества (2013) и Федеральных клинических рекомендаций «Гипертензивные расстройства во время беременности, в родах и послеродовом периоде. Преэклампсия. Эклампсия» (2012) [12, 13]. В соответствии с современной классификацией, все беременные с АГ были разделены на 4 группы: группа 1 – с хронической АГ (АГ, диагностированная до наступления беременности или до 20 недели ее развития); группа 2 - с гестационной АГ (АГ, при которой АД повышается после 20-й недели гестации и не сопровождается протеинурией); группа 3 - преэклампсия (определяется по наличию АГ, возникшей после 20-й недели, и протеинурии (больше 300 мг белка в суточной моче)); группа 4 - преэклампсия на фоне хронической АГ (диагностируется у беременных с хронической АГ в случаях появления после 20 недель гестации впервые протеинурии (300 мг белка и более в суточной моче) или заметного увеличения ранее имевшейся протеинурии, резкого повышения уровня АД у тех женщин, у которых до 20 недели беременности АГ легко контролировалось, появления признаков полиорганной недостаточности (олигурии, увеличения креатинина, тромбоцитопении, гемолиза, повышения АсАТ, АлАТ)). Проводилось клиническое обследование и наблюдение, стандартные лабораторно-инструментальные обследования. Суточное мониторирование артериального давления проводилось с помощью аппарата МнСДП-2, BPLab (Россия) с осциллометрическим методом измерения артериального давления (АД) на сроках 16-22 недели беременности. Регистрация АД производилась с интервалами 15 мин во время бодрствования и 30 мин в период сна. При анализе результатов СМАД определялись средние значения систолического АД (САД) и диастолического АД (ДАД) за сутки, день и ночь; индекс времени гипертензии (ИВ САД и ИВ ДАД), вариабельность САД и ДАД за различные периоды суток, степень ночного снижения АД (СНС САД и СНС ДАД), а также динамика утреннего подъема АД.
Статистический анализ данных проводился при помощи пакета статистических программ MedCalc® версия 11.5.0 (2011). Данные в тексте представлены в виде средней арифметической и ее среднеквадратичного отклонения (M±SD) при нормальном распределении; медианы и интерквартильного размаха (Ме; 25-75%) – при распределении, отличном от нормального. Применялись критерии Стьюдента, Манна–Уитни, Краскелла-Уоллиса, χ2 Пирсона. Для всех видов анализа статистически достоверными считались значения p<0,05.
Результаты исследования
В исследование включено 300 беременных, которые были разделены на группы: в группу 1 вошли 106 женщин с хронической АГ (ХАГ), в группу 2 – 63 женщины с гестационной АГ (ГАГ), в группу 3 - 10 женщин с преэклампсией (ПЭ), в группу 4 – 21 женщина с преэклампсией на фоне ХАГ; в группу контроля вошли 100 женщин без АГ. Средний возраст в группе 1 составил 31±4,7 лет, в группе 2 - 26±4,4 лет, в группе 3 - 25±3,6 лет, в группе 4 - 30±5,1 лет и 26±4,4 лет – в контрольной группе (р1,4-2,3,к<0,001). Табакокурение чаще отмечали женщины в группе 1 в сравнении с контролем (9,4% и 1% соответственно, р1-2=0,02). О наследственности, отягощенной по АГ, чаще сообщали женщины в группах 1 (71,7%, р1-к<0,001) и 4 (71,4%, р4-к<0,001), несколько реже – в группе 3 (60%, р3-к<0,001), группе 2 (34,9%, р1-к<0,001) и контрольной группе (20%).
Показатели суточного профиля артериального давления по результатам СМАД представлены в табл. 1.
Таблица 1. Показатели суточного профиля артериального давления за 24 часа у беременных с различными формами артериальной гипертензии
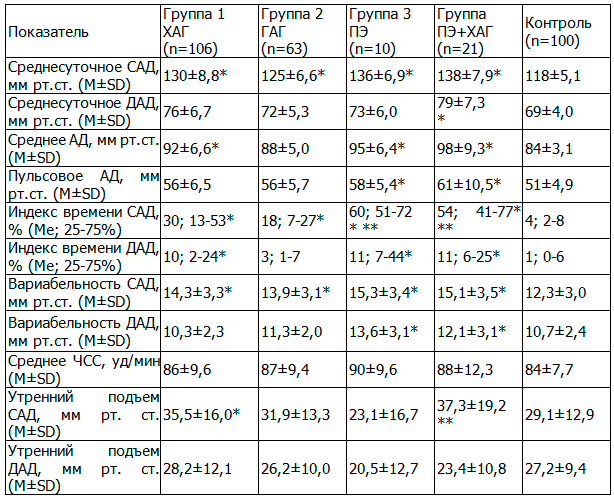
Примечание: * - р<0,05 при сравнении с контрольной группой; ** - р<0,05 при сравнении с гестационной артериальной гипертензией.
Среднесуточное САД оказалось выше у всех беременных с АГ в сравнении с контрольной группой: среднесуточное САД – у женщин с ХАГ (+10,2%), с ГАГ (+5,9%), с ПЭ (+15,3%), с ПЭ на фоне ХАГ (+16,9%). Среднесуточное ДАД было выше у всех беременных с ХАГ (+10,1%) и ПЭ на фоне ХАГ (+14,5%) в сравнении с контрольной группой. Показатели индекса времени САД и ДАД были выше во всех группах, особенно у беременных с ПЭ и ПЭ на фоне ХАГ за все временные промежутки. Вариабельность САД также оказалась выше во всех группах АГ, вариабельность ДАД – только у беременных с ПЭ и ПЭ на фоне ХАГ в сравнении с контролем. Величина утреннего подъема САД оказалась выше у беременных с ХАГ и ПЭ на фоне ХАГ в сравнении с беременными с ПЭ.
Типы суточных кривых колебаний АД у беременных с различными формами АГ представлены на рис. 1.
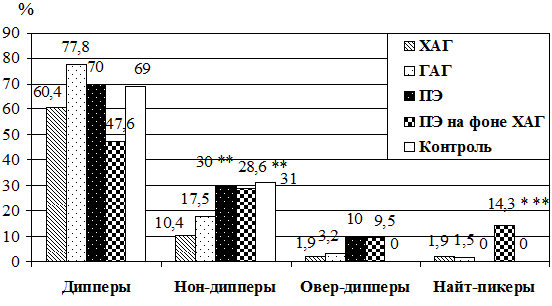
Рис. 1. Типы суточных кривых колебаний артериального давления в различных группах у беременных с различными формами артериальной гипертензии: * - р<0,05 при сравнении с контрольной группой; ** - р<0,05 при сравнении с группами с хронической и гестационной артериальной гипертензией.
При анализе типов суточных кривых обнаружено, что нон-дипперы чаще встречались у беременных с ПЭ и ПЭ на фоне ХАГ в сравнении с другими группами; овер-дипперы и найт-пикеры встречались только при АГ, причем найт-пикеры – чаще у беременных с ПЭ на фоне ХАГ.
Таким образом, сравнительная оценка показателей 24-часового мониторирования АД у беременных с различными формами АГ выявила групповые различия между средними значениями САД и ДАД, показателями индексов времени, вариабельности и утренней динамики АД, типами суточного профиля. Эти данные могут использоваться в качестве дополнительного критерия для диагностики различных форм АГ, особенно при осложнении беременности преэклампсией.
Выводы
- Среди беременных с преэклампсией на фоне хронической артериальной гипертензии обнаружены наиболее высокие показатели среднесуточного систолического и диастолического артериального давления, а также величина утреннего подъема систолического артериального давления по сравнению с контрольной группой.
- У беременных с преэклампсией и преэклампсией на фоне хронической артериальной гипертензии отмечались более высокие показатели индекса времени систолического артериального давления и вариабельности диастолического артериального давления за 24 часа по сравнению группой с гестационной артериальной гипертензией и контрольной группой.
- При оценке типов суточных кривых колебаний артериального давления среди беременных с преэклампсией и преэклампсией на фоне хронической артериальной гипертензии чаще встречались нон-дипперы и найт-пикеры в сравнении с другими группами с артериальной гипертензией и контрольной группой.
