Термин «короткая шейка матки» подразумевает под собой отдельный клинический синдром, являющийся фактором риска развития истмико-цервикальной недостаточности и, соответственно, преждевременных родов. Диагноз «короткая шейка матки» ставится при укорочении шейки матки по данным эхографии (25 мм и менее), при отсутствии других клинических и ультразвуковых признаков истмико-цервикальной недостаточности (ИЦН). Наиболее частыми причинами короткой шейки матки, согласно данным литературы, являются: недостаточность прогестерона, врожденные аномалии развития, операции на шейке матке, эндоцервицит, дисплазия соединительной ткани [12]. Актуальным направлением в современном акушерстве является изучение и уточнение причин бессимптомного укорочения шейки матки, что позволит своевременно выделить группы риска пациенток, угрожаемых по преждевременным родам; скорректировать тактику ведения таких пациенток, снизить необходимость экстренных госпитализаций, уменьшить медикаментозную агрессию [2,3,7].
На сегодняшний день эффективным методом коррекции синдрома короткой шейки матки является применение интравагинального прогестерона. Результаты проведенных системных обзоров и метаанализов группой ученых под руководством Р. Ромеро (R. Romero) и К. Николаидеса (K. Nicolaides) свидетельствуют, что применение микронизированного прогестерона интравагинально у пациенток с бессимптомным укорочением шейки матки уменьшает вероятность преждевременных родов: до 32 недель гестации - на 50%, до 33 недель - на 45% и до 35 недель - на 38% [12].
Полученные результаты с одной стороны свидетельствуют об эффективности лечения прогестероном, с другой стороны доказывают необходимость воздействия системно на все пути патогенеза в развитии синдрома короткой шейки.
Бактериальный вагиноз (БВ) – широко распространенное патологическое состояние, встречающееся у женщин детородного возраста, включающее комплекс изменений вагинального биотопа, характеризующегося снижением количества нормальной кислородпродуцирующей лактофлоры и повышением концентрации других микроорганизмов, особенно грамотрицательных анаэробов типа Prevotella Porphyromonas spp., Peptostreptococcus spp., Fusobacterium spp., Mobiluncus spp. [4].
Бактериальный вагиноз присутствует у 24-25% женщин репродуктивного возраста и приводит к повышению рН влагалища от нормального значения 3,8-4,2 до 7,0 [5,9].
Диагностика данной патологии основана на данных клинического обследования и специальных лабораторных методов исследования. Диагноз «бактериальный вагиноз» можно выставить при наличии 3 из 4 критериев, предложенных R. Amsel и названных в литературе «золотым диагностическим стандартом»: гомогенные выделения из влагалища; рН вагинального отделяемого более 4,5; положительный аминный тест; наличие «ключевых» клеток в мазках вагинального отделяемого, окрашенных по Граму [5,9].
Известно, что бактериальный вагиноз является фактором риска, а иногда и одной из причин возникновения тяжелой патологии женских половых органов и осложнений беременности и родов. Исследования ряда авторов показали, что нарушения микробиоценоза влагалища могут привести к развитию хориоамнионита, послеродового эндометрита, преждевременных родов и рождению детей с низкой массой тела, возникновению воспалительных процессов половых органов, гнойно-септических осложнений у матери и ребенка в послеродовом периоде, влияя на частоту акушерской и неонатальной патологии. По данным литературы 15% ранних выкидышей и 66% поздних выкидышей связаны с наличием инфекции [1,8,9,11].
Как показали исследования последних лет, при проникновении через цервикальный канал, структуры клеточной стенки бактерий приводят к активации Toll-подобных рецепторов (TLR) - молекул, входящих в состав клеточной мембраны лейкоцитов и играющих фундаментальную роль в ранней активации врожденного иммунитета.
Установлено, что TLR-2 распознают протеины грамположительных микроорганизмов, TLR-3 - вирусов, TLR-4 - грамотрицательных бактерий, TLR-5 - E. coli и грибы. В результате происходит активация всех основных клеточных функций, связанных с развитием фагоцитоза, синтезом низкомолекулярных медиаторов воспаления и группы провоспалительных цитокинов, к которым относятся интерлейкины (ИЛ) - ИЛ-1, ИЛ-6, ИЛ-18, фактор некроза опухолей альфа (ФНО-альфа), интерфероны I типа, хемокины. Происходит выброс матриксных металлопротеиназ (ММП), способных оказывать литический эффект как на микроорганизмы, так и на соединительнотканные волокна. Все ММП продуцируются в неактивной форме и активируются после отщепления пропептида. Активаторами ММП являются вырабатываемые нейтрофилами энзимы - катепсин-9 и хемотрипсиноподобные ферменты. Результатом данных процессов на органном уровне являются размягчение и укорочение шейки матки [11,13]. Кроме того, продуцируемые бактериями фосфолипазы действуют на липиды поверхностных мембран инфицированных клеток. Фосфолипаза А2 высвобождает из липидов клеточных мембран арахидоновую кислоту, которая под действием циклооксигеназ преобразуется последовательно в простациклин (ПГ I2), тромбоксан А2, простагландины (F2a, Е2, D2 и др.) Последние, в свою очередь, действуют на гладкие мышечные клетки шейки и тела матки, также способствуя «созреванию» шейки матки, усиливают сократительную активность матки, вызывают спазм сосудов и локальную ишемию тканей, обусловливая болевой синдром и возможность развития преждевременных родов [13]. Таким образом, можно рассматривать синдром укорочения шейки матки с позиции первого признака каскада воспалительных реакций, приводящих к преждевременным родам.
Лечение бактериального вагиноза на этапе возникновения синдрома короткой шейки матки может препятствовать развитию дальнейших патологических реакций, а в комплексе с применением интровагинального микронизированного прогестерона уменьшит процент развития преждевременных родов и рождения недоношенных детей.
Цель исследования: определить значение бактериального вагиноза в формировании короткой шейки матки у беременных.
Материалы и методы. Ретроспективно изучены амбулаторные карты 46 беременных с бессимптомным укорочением шейки матки (менее 25 мм), выявленным в сроках 22-27 недель 6 дней и подтвержденным методом ультразвуковой диагностики, наблюдавшихся в БУЗОО «Городской клинический перинатальный центр» г. Омска (главный врач С.В. Николаев). Исходы родов оценивались до доношенного срока беременности. Все пациентки были обследованы согласно приказу № 572-н [6] (общее физикальное обследование, осмотр шейки матки в зеркалах, бимануальное исследование, клинический лабораторный анализ крови общий и биохимический, коагулограмма, микроскопическое исследование отделяемого женских половых органов, микробиологическое исследование посевов из цервикального канала, скрининговая ультразвуковая диагностика, электрокардиография).
Все наблюдаемые получали микронизированный прогестерон 200 мг интравагинально 1 раз день с целью коррекции бессимптомного укорочения шейки матки. У всех отобранных женщин было выявлено невоспалительное нарушение микробиоценоза влагалища.
Критерием постановки диагноза «бактериальный вагиноз» служили следующие показатели: наличие жалоб пациентки на гомогенные выделения из влагалища с характерным «рыбным» запахом, наличие «ключевых» клеток в мазках вагинального отделяемого, окрашенных по Граму, pH отделяемого больше 4,5 [4,5,9]. При микробиологическом исследовании посевов из цервикального канала получен рост следующих микроорганизмов: Staphylococcus spp., Streptococcus spp., E. coli, Klebsiella spp., Enterococcus spp, Gardnerella vaginalis. Чаще всего встречался рост бактерии Gardnerella vaginalis как в виде монокультуры (12 (26%) пациенток из всей отобранной группы), так и в сочетании с другими вышеперечисленными микроорганизмами (17 (37%) женщин).
Всем пациенткам проводилось одинаковое лечение: метронидазол 500 мг в суппозиториях интравагинально 2 раза в сутки 7 дней [6]. Критериями исключения в исследование являлись следующие показатели: перенесенные в анамнезе операции на шейке матки (в том числе диатермоэлектроэксцизия и/или конизация шейки матки), врожденные пороки развития гениталий, иммунодефицитные состояния (ВИЧ-инфицирование, синдром приобретенного иммунодефицита), многоплодная беременность, беременность, наступившая в результате экстракорпорального оплодотворения (ЭКО).
После проведения санации влагалища все пациентки отмечали уменьшение количества выделений. По результатам лабораторных данных женщины были разделены на две группы. В основную (I) группу были включены 23 пациентки, у которых по результатам контрольного микроскопического исследования признаков бактериального вагиноза выявлено не было. В группу сравнения (II) были включены 23 беременные, у которых по результатам микроскопии мазка было снова диагностировано нарушение микробиоценоза влагалища.
К причинам рецидивирующего течения бактериального вагиноза относят: особенности образа жизни женщины (частая смена половых партнеров, хроническая никотиновая интоксикация, хроническая алкогольная интоксикация, прием наркотических препаратов, стрессы) перенесенные ранее половые инфекции, состояния, связанные с нарушением иммунитета, заболевания желудочно-кишечного тракта, эндокринные заболевания (среди которых первое место занимает сахарный диабет) [10].
Для определения статистической достоверности полученных результатов использовался метод χ2, при р<0,05 результаты считались статистически значимыми.
Результаты исследования и обсуждение. Показанием к цервикометрии у пациенток послужил осложненный акушерский анамнез: преждевременные роды и поздние самопроизвольные аборты [6]. В оценке образа жизни хроническая никотиновая интоксикация выявлена у 4 (17,4%) женщин основной группы и у 5 (21,7%) группы сравнения (р=1,000). Оценивался гинекологический анамнез у беременных: вагиниты, бактериальный вагиноз до беременности определялись у 2 (8,7%) женщин основной группы и у 5 (21,7%) группы сравнения (р=0,412). Воспалительные заболевания органов малого таза в анамнезе выявлены у 2 (8,7%) обследуемых основной группы и у 3 (13%) группы сравнения (р=1,000). Хламидийная инфекция в анамнезе пролечена у 2 (8,7%) пациенток основной группы и у 2 (8,7%) группы сравнения (р=0,601). Уреаплазменная инфекция в анамнезе пролечена у 4 (17,4%) женщин основной группы и у 5 (21,7%) группы сравнения (р=1,000). Другие инфекции, передающиеся половым путем (микоплазма, трихомониаз, гонорея) в анамнезе выявлялись и были пролечены у 1 (4,3%) пациентки из основной группы и у 2 (8,7%) из группы сравнения (р=1,000). Заболевания желудочно-кишечного тракта были выявлены у 6 (26%) пациенток основной группы и у 10 (43,4%) группы сравнения (р=0,353). Перенесли острые респираторные заболевания в течение данной беременности 4 (17,4%) женщины из основной группы и 4 (17,4%) из группы сравнения (р=0,697). Среди эндокринных заболеваний чаще наблюдались заболевания щитовидной железы: у 6 (26%) женщин в основной группе и у 5 (21,7%) в группе сравнения (р=1,000). Гестационный сахарный диабет выявлен у 2 (8,7%) беременных основной группы и у 2 (8,7%) группы сравнения (р=0,601). Кроме того, оценивалось также влияние других внешних факторов: принимали антибиотики во время настоящей беременности 4 (17,4%) пациентки в основной группе и 2 (8,7%) в группе сравнения (р=0,662). Высокий уровень стресса (работа в неблагоприятных условиях, эмоциональные нагрузки в семье) выявлен у 5 (21,7%) беременных основной группы и 4 (17,4%) группы сравнения (р=1,000).
В динамике у беременных с жалобами на тянущие боли внизу живота и получавших лечение потребовалась однократная госпитализация после 22 недель для проведения сохраняющей терапии в основной группе 5 (21,7%) пациенткам, в группе сравнения – 6 (26%) (р=1,000); двукратная госпитализация в основной группе - 2 (8,7%) женщинам, в группе сравнения - 3 (13%) (р=1,000); трехкратная в основной группе – 1 (4,3%), в группе сравнения – 7 (30,4%) (р=0,05).
В оценке исходов беременности и родов получены следующие результаты: в сроках беременности 22-27 недель 6 дней и 28-30 недель 6 дней преждевременных родов в исследуемых группах зафиксировано не было. Беременность осложнилась преждевременным разрывом плодных оболочек (ПРПО) в сроке 31-33 недели и 6 дней беременности в группе сравнения у 1 (4,3%) женщины, впоследствии у нее развилась спонтанная родовая деятельность, и она самостоятельно родоразрешилась живым недоношенным плодом женского пола массой 1960 грамм, ростом 43 см с оценкой по шкале Апгар 6/7 баллов.
В основной группе данного осложнения в указанных сроках не наблюдалось. В 34-36 недель 6 дней ПРПО произошел в основной группе у 1 (4,3%) пациентки, в группе сравнения – у 3 (13%) (р=0,601). Спонтанная родовая деятельность, закончившаяся преждевременными родами (без ПРПО) зарегистрирована в сроке 34-36 недель 6 дней у 5 (21,7%) женщин из группы сравнения, а в основной группе данного осложнения не выявлено. (р=0,171). Таким образом, всего преждевременные роды в сроках 34-36 недель 6 дней произошли у 1 (4,3%) женщины из основной группы и у 8 (34,7%) из группы сравнения (р=0,026). Структура преждевременных родов в наблюдаемых группах отражена на рис. 1.
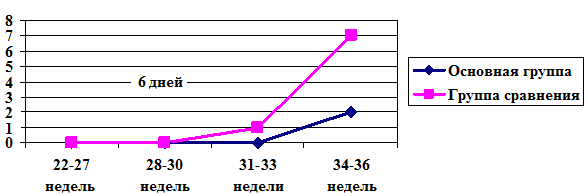
Рис. 1. Частота преждевременных родов у пациенток с пролеченным и рецидивирующим бактериальным вагинозом.
