Актуальность. Одной из актуальных проблем современной офтальмологии является лечение форм глаукомы с органической блокадой угла передней камеры (УПК) [7]. Существующие в настоящее время способы лечения не всегда дают ожидаемый результат, и глаукоматозный процесс переходит в далеко зашедшую и терминальную стадию, что приводит к слепоте в 80,0-85,0% случаев, выраженному болевому синдрому и последующей гибели глаза, от 19,0 до 55,0% глаз энуклеируются [1,2].
Как правило, консервативное лечение эффекта не дает [5]. Применяющиеся оперативные вмешательства для хирургического лечения глаукомы с ангулярным блоком с использование фистулизирующих методик зачастую приводят к избыточному рубцеванию в зоне оперативного вмешательства, декомпенсации внутриглазного давления (ВГД) в различные сроки после операции [3,4,6].
Отдаленные результаты различных вариантов хирургического лечения глаукомы, по данным авторов, прослеживались на протяжении от 1,5 до 2-3-х лет, что не позволяло получить полную картину динамики заболевания в послеоперационном периоде [2,4,5]. Таким образом, требуется разработка и применение новых способов хирургического лечения глаукомы, усовершенствование их организации и технологии.
Цель работы – оценить непосредственные и отдаленные клинические результаты субсклеральной иридоциклоретракции в сочетании с глубокой склерэктомией для лечения больных глаукомой с ангулярным блоком.
Материалы и методы. Обследовано 84 больных с различными стадиями глаукомы с органической блокадой УПК (всего 86 глаз) (46,4% мужчин, 53,6% женщин) в возрасте от 46 до 87 лет. Средняя продолжительность заболевания глаукомой составила 6,2±2,47 лет.
Диагноз и стадию глаукоматозного процесса определяли на основании анамнеза, клинической картины переднего отрезка глазного яблока (состояние конъюнктивы, эписклеральных сосудов, склеры, роговицы, радужной оболочки, глубины передней камеры), стекловидного тела, сетчатки, величины глаукомной экскавации диска зрительного нерва и состоянию поля зрения.
В комплекс офтальмологического обследования больных включались согласно общепринятым методикам: определение остроты зрения – визометрия, биомикроскопия, прямая и обратная офтальмоскопия, тонометрия, тонография, гониоскопия, периметрия, центральная компьютерная кампиметрия, электроретинография, эхобиометрия.
Все вышеперечисленные исследования проводились в пред- и раннем послеоперационном периоде, через 1 месяц, 6 месяцев, 1 год, 5 и 10 лет наблюдения за пациентами.
У исследуемых больных по виду блока УПК были выделены следующие формы глаукомы: неоваскулярная – у 59 человек (68,6%), увеальная – у 19 (22,9%), травматическая – у 8 (9,3%). У 9 больных диагностирована начальная стадия глаукомы, у 24 – развитая, у 37 – далекозашедшая, у 16 – терминальная.
У 73 пациентов (86,9%) были обнаружены сопутствующий сахарный диабет (СД), гипертоническая болезнь (ГБ), сочетание СД и ГБ, хронические заболевания внутренних органов вне обострения.
ВГД на 73 глазах (84,8%) было декомпенсированым, на 13 (15,1%) – субкомпенсированным на фоне максимального режима местной гипотензивной терапии. В связи с выраженным болевым синдромом 18 больных (20,9%) периодически принимали диуретики внутрь.
Острота зрения до хирургического вмешательства была в пределах от 0,01 до 0,09 на 38 глазах (44,2%), ниже 0,01 – на 33 (38,4%), 0,1 и выше – на 15 (17,4%).
Гидродинамические показатели свидетельствовали о значительном снижении коэффициента легкости оттока в среднем до 0,032 и повышении истинного ВГД в среднем до 45,2.
Суммарная граница поля зрения по 3 назальным меридианам в среднем составляла 62° и по 8 меридианам – 240°. У 33 пациентов (38,4%) определить границы поля зрения не удалось. У 5 пациентов (5,8%) определялся островок остаточного поля зрения в 30-40° в височной половине.
Глазной статус у всех пациентов имел много общих черт и выражался в застойной инъекции, у 39 пациентов (45,3%) отмечен отек эпителия роговицы, у 8 пациентов (9,3%) роговица буллезно изменена.
При гониоскопии на 72 глазах (83,7%) УПК был закрыт во всех четырех сегментах, на 14 глазах (16, 27%) в одном из сегментов УПК был узким, на оставшихся трех – закрыт. Единичные гониосинехии наблюдались на 23 глазах (26,7%). На 18 глазах (20,9%) имело место формирование фиброваскулярной мембраны по всей окружности угла, что приводило к претрабекулярной форме ретенции, на 45 глазах (52,3%) гониосинехии отсутствовали.
При эхобиометрических исследованиях до операции при неоваскулярной глаукоме глубина передней камеры – составила 1,93 мм, при увеальной – 1,72 мм, а при травматической – 1,38 мм.
У 58 пациентах (68,6%) отмечена неоваскуляризация радужки различной степени выраженности, субатрофия ее наблюдалась на 42 глазах (48,8%), разрушение пигментной каймы зрачкого края – на 23 глазах (26,7%). Задние синехии и частичное заращение зрачка отмечено у 16 пациентов (18,6%). На 19 глазах (22,1%) отмечалось наличие небольшой гифемы (1-2 мм).
Изменения в хрусталике (нарушение его прозрачности) были обнаружены на 71 глазу (82,5%): начальная катаракта (субкапсульные помутнения) – на 53 глазах (61,6%), незрелая катаракта – на 21 глазу (24,4%), зрелая катаракта – на 13 глазах (15,1%). Афакия была на 2 глазах (2,3%), артифакия – на 1 глазу (1,1%).
У 12 пациентов с СД (31,5%) при офтальмоскопии на глазном дне имела место препролиферативная диабетическая ретинопатия, пролифертивная диабетическая ретинопатия в стадии глиоза.
Субтотальная экскавация диска зрительного нерва отмечена на 22 глазах (25,5%), тотальная экскавация – на 13 (15,1%), в 21,3% случаев экскавация была глубокой, диск зрительного нерва был серым, в 18,3% случаев имела место перипапиллярная атрофия хориоидеи.
Показанием для оперативного вмешательства считали отсутствие компенсации ВГД на фоне местной медикаментозной терапии, подтвержденное диагностическими пробами.
Хирургическое вмешательство заключалась в комбинации субсклеральной иридоциклоретракции с глубокой склерэктомией, выполняемых в нижней квадранте глазного яблока. Все оперативные вмешательства выполнялись под операционными микроскопами фирмы Carl Zeiss и Takagi. Для проведения операции использовали стандартный набор микрохирургических инструментов для антиглаукоматозной хирургии.
Оценка эффективности хирургического вмешательства производилась по следующим показателям: купирование болевого синдрома, стойкое снижение ВГД, сохранение имеющихся зрительных функций, сохранение глазного яблока, нормализация гидродинамики глаза.
Статистическая обработка полученных результатов была выполнена с использованием стандартных программ Microsoft Excel 2000.
Результаты и обсуждение. Оценка клинической эффективности хирургического вмешательства проводилась в раннем послеоперационном периоде, через 1 месяц, 6 месяцев, 1 год, 5 и 10 лет наблюдения за пациентами.
В раннем послеоперационном периоде у 12 пациентов (13,9%) имелись выраженные явления иридоциклита. Компенсация офтальмотонуса после операции наступила у 73 пациентов (84,8%) и у 13 пациентов (15,1%) на фоне местной гипотензивной терапии. По данным тонографии после операции отмечено увеличение коэффициента легкости оттока до 0,14-0,18 на фоне снижения истинного ВГД до 20,06 мм. рт. ст.
У 28 пациента (32,5%) уже на 7-9 день после операции отмечалось значительное уменьшение количества новообразованных сосудов на радужке, а также снижение их кровенаполнения и калибра. При гониоскопии отмечалось стойкое зияние циклодиализной щели в зоне проведенного вмешательства, а также уменьшение количества новообразованных сосудов в УПК и прикорневой зоне радужки практически у всех пациентов.
Острота зрения после операции у 26 пациентов (30,2%) осталась неизменной, у 45 пациентов (52,3%) повысилась вплоть до 0,1, у 15 пациентов (17,4%) составила 0,2 и выше. Повышение остроты зрения связано как со снятием отека роговицы, так и с улучшением питания зрительного нерва при нормализации офтальмотонуса. Снижение остроты зрения не было отмечено ни в одном случае.
Расширение границ поля зрения после операции было отмечено у 48 пациентов (52,3%) и в среднем составляло 8-12° по носовым меридианам. Сужения границ поля зрения отмечено не было. При центральной компьютерной кампиметрии было выявлено сужение границ слепого пятна на 2-3°, уменьшение количества относительных скотом и укорочение времени сенсомоторной реакции.
Через 1 месяц на осмотр явилось 85 оперированных пациентов, через 6 месяцев – 80, через 1 год – 78, через 5 лет – 71, через 10 лет – 52.
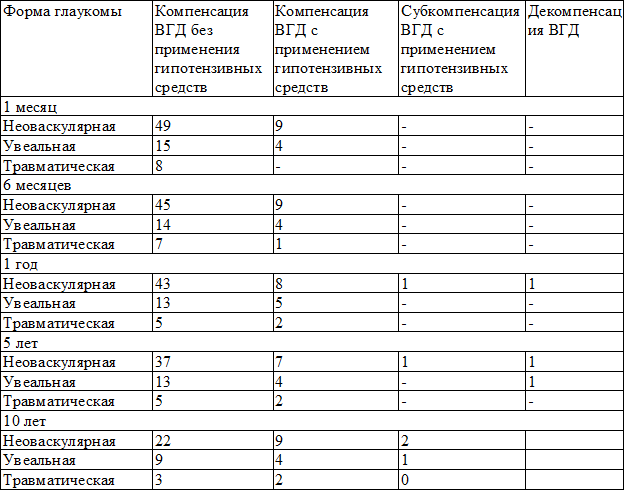
Распределение оперированных больных по степени компенсации ВГД за весь период наблюдения представлен в табл. 1.
Через 1 месяц у пациентов с неоваскулярной глаукомой компенсация офтальмотонуса имела место у 49 человек (84,5%), на фоне местной гипотензивной терапии – у 9 (15,5%), с увеальной глаукомой компенсация ВГД – у 15 больных (78,9%), на фоне местной гипотензивной терапии – у 4 (21,1%), с травматической глаукомой стойкая компенсация офтальмотонуса без применения местных гипотензивных препаратов – у 8 пациентов (100%). Суммарно, в 3-х группах компенсация ВГД отмечена в 84,7% случаев. Среднее значение ВГД составило 15 мм. рт. ст.
Таблица 1. Степень компенсации ВГД у оперированных больных
При биомикроскопии у всех пациентов фильтрационная подушка была хорошо выражена, отмечалось уменьшение количества и калибра новообразованных сосудов радужки. Гониоскопически определялась открытая циклодиализная щель.
Через 6 месяцев у пациентов с неоваскулярной глаукомой компенсация офтальмотонуса имела место у 45 человек (83,3%), на фоне местной гипотензивной терапии – у 9 (16,7%), с увеальной глаукомой компенсация ВГД – у 14 больных (77,7%), на фоне местной гипотензивной терапии – у 4 (22,3%), с травматической глаукомой компенсация офтальмотонуса – у 7 больных (87,5%), на фоне местной гипотензивной терапии – у 1 (12,5%). Ни в одном случае не отмечено возобновления болевого синдрома, не выявлено декомпенсации внутриглазного давления. Даже в группе пациентов с терминальной стадией неоваскулярной глаукомы, при которой значительно выражены дистрофические изменения как в переднем, так и в заднем отделах глазного яблока, отмечена нормализация офтальмотонуса у всех больных (в 16,3% случаев на фоне местной гипотензивной терапии). Такой высокий процент объясняется тем, что стойкий гипотензивный эффект связан с усилением увеосклерального оттока, о чем свидетельствуют данные гистоморфологических исследований. Суммарно, в 3-х группах компенсация офтальмотонуса без применения местной гипотензивной терапии отмечена в 82,5% случаев, что несколько ниже по сравнению с результатами, полученными через 1 месяц (84,7%). Болевой синдром отсутствовал у всех оперированных больных.
В области хирургического вмешательства фильтрационная подушка имела различную степень выраженности, имела разлитой характер.
Через 1 год у пациентов с неоваскулярной глаукомой компенсация офтальмотонуса имела место у 43 человек (81,1%), на фоне местной гипотензивной терапии – у 8 (15,1%), субкомпенсация ВГД на фоне местной гипотензивной терапии – у 1 (1,8%), с увеальной глаукомой компенсация ВГД – у 13 больных (72,2%), на фоне местной гипотензивной терапии – у 5 (27,8%), с травматической глаукомой компенсация офтальмотонуса – у 5 больных (71,4 %), на фоне местной гипотензивной терапии – у 2 (28,6%). Среднее значение ВГД составило 16 мм. рт. ст.
У 1 пациента (1,8%) с терминальной стадией неоваскулярной глаукомы была отмечена декомпенсация ВГД, не купирующаяся медикаментозно, рецидивирующая гифема и выраженный болевой синдром, больной страдал декомпенсированным СД и ГБ в течение 12 лет, причем оба заболевания не были компенсирован. В связи с этим пациенту была произведена энуклеация. Таким образом, процент энуклеации к этому сроку наблюдения составил 1,8%, что, учитывая тяжелую патологию, является хорошим показателем.
В области хирургического вмешательства в глазах с компенсированным офтальмотонусом определялась выраженная фильтрационная подушка.
У 59 пациентов (75,6%) имело место уменьшение неоваскуляризации радужки, у 16 больных (20,5%) практически полное запустевание новообразованных сосудов.
Через 5 лет у пациентов с неоваскулярной глаукомой компенсация офтальмотонуса имела место у 37 человек (80,4%), на фоне местной гипотензивной терапии – у 7 (15,2%), субкомпенсация ВГД на фоне местной гипотензивной терапии – у 1 (2,2%), с увеальной глаукомой компенсация ВГД – у 13 больных (72,2%), на фоне местной гипотензивной терапии – у 4 (22,2%), с травматической глаукомой компенсация офтальмотонуса – у 5 больных (71,4 %), на фоне местной гипотензивной терапии – у 2 (28,6%). Среднее значение ВГД составило 21 мм. рт. ст.
У 2 пациентов (2,8%) была выявлена декомпенсация ВГД, не купирующаяся медикаментозно. Этим пациентам была произведена энуклеация в связи с выраженным болевым синдромом. Таким образом, процент энуклеации к этому сроку наблюдения составил 2,8%. Выраженная фильтрационная подушка в области хирургического вмешательства определялась практически на всех глазах с компенсированным ВГД.
У 53 больных (74,6%) имело место практически полное запустевание новообразованных сосудов радужки. У больных с некомпенсированным ВГД отмечается выраженный рубеоз и васкуляризация в области послеоперационного рубца.
Через 10 лет у пациентов с неоваскулярной глаукомой компенсация офтальмотонуса имела место у 22 человек (66,7%), на фоне местной гипотензивной терапии – у 9 (27,2%), субкомпенсация ВГД на фоне местной гипотензивной терапии – у 2 (6,1%), с увеальной глаукомой компенсация ВГД – у 9 больных (64,3%), на фоне местной гипотензивной терапии – у 4 (28,6%), субкомпенсация ВГД на фоне местной гипотензивной терапии – у 1 (7,1%), с травматической глаукомой компенсация офтальмотонуса – у 3 больных (60,0%), на фоне местной гипотензивной терапии – у 2 (40,0%). Среднее значение ВГД составило 24 мм рт. ст.
Фильтрационная подушка в области хирургического вмешательства имела разлитой характер и была выражена практически у всех пациентов с компенсацией офтальмотонуса без применения местных гипотензивных препаратов. У пациентов с субкомпенсацией ВГД фильтрационная подушка не была выражена, что связано с блокадой вновь созданного оттока.
Динамика остроты зрения оперированных больных за весь период наблюдения представлен в табл. 2.
Таблица 2. Острота зрения у оперированных больных
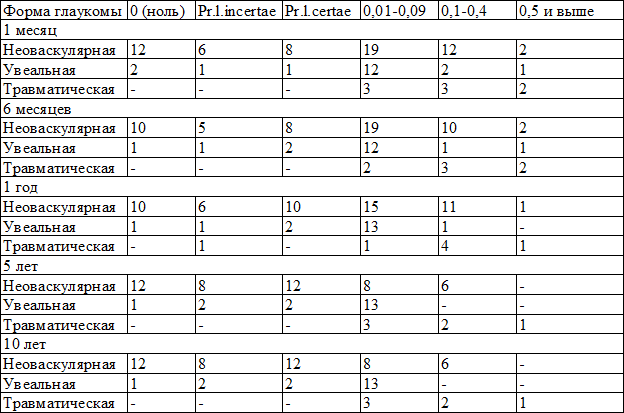
Примечание: Pr.l.incertae (proectio lucis incertae) – светоощущение с неправильной светопроекцией, Pr.l.certae (proectio lucis certae) – светоощущению с правильной светопроекцией
Через 1 месяц после хирургического вмешательства сравнительная оценка остроты зрения с данными послеоперационного периода выявила некоторое его повышение. У 34 пациентов (39,5%) острота зрения повысилась вплоть до 0,1, у 22 (25,6%) – до 0,2 и выше. Это может быть обусловлено улучшением функционирования сетчатки и зрительного нерва на фоне компенсации ВГД. Поле зрения у 73 пациентов (85,8%) осталось без изменений, а расширение его в сумме по 5 носовым меридианам выявлено у 12 пациентов (14,1%). Сужения поля зрения отмечено не было.
Через 6 месяцев оценка зрительных функций показала, что у 79 пациентов (91,9%) острота зрения оставалась неизменной. Исследовать поля зрения удалось у 50 пациентов (58,1%). Суммарные границы поля зрения по 8 меридианам составили 340°. По сравнению с исходными цифрами границы суммарного поля зрения расширились в среднем на 100°, в основном за счет носовых меридианов. Сужения границ поля зрения не отмечалось.
Через 1 год снижение остроты зрения отмечено у 6 пациентов (7,7%).
Через 5 лет снижение остроты зрения отмечено у 17 пациентов (23,9%).
Через 10 лет повышения остроты зрения после проведенного вмешательства отмечено не было. У 12 больных (23,0%) она осталась неизменной. Снижение остроты зрения отмечено у 40 пациентов (77,0%).
Динамика показателей тонографии (Р0 – истинное ВГД, гидродинамические коэффициенты: легкости оттока (C), минутного объема водянистой влаги (F), Р0/С – коэффициент Бейкера) оперированных больных за весь период наблюдения представлен в табл. 3.
Через 1 месяц показатели тонографии оставались практически неизменными по сравнению с показателями в послеоперационным периоде. Выявленное незначительное повышение не было статистически достоверным (р≤0,01). Это изменение может быть связано с прогрессированием дистрофических изменений в переднем отрезке глаза, несмотря на компенсацию ВГД.
Таблица 3. Показатели тонографии у оперированных больных
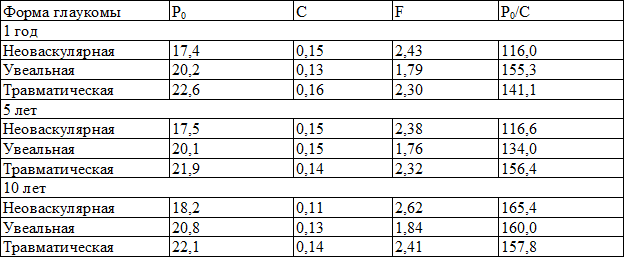
Через 1 год при сравнительной оценке показателей тонографии с данными предыдущих исследований, обращает на себя внимание некоторое снижение коэффициента легкости оттока до 0,13, и как следствие увеличение коэффициента Бекера до 155,3.
Через 5 лет показатели тонографии практически не отличаются от полученных через 1 год после операции, коэффициент легкости оттока остается в пределах нормальных значений.
Через 10 лет показатели тонографии после проведенного оперативного лечения отличаются от ранее проведенных исследований снижением коэффициента легкости оттока до 0,11, увеличением продукции внутриглазной жидкости (ВГЖ) и увеличением коэффициента Бекера до 165,4.
В результате применения субсклеральной иридоциклоретракции в сочетании с глубокой склерэктомией при различных формах глаукомы с органической блокадой УПК болевой синдром купировался у всех пациентов, выраженные явления иридоциклита имелись у 13,9% пациентов, связанные, по-видимому, с давлением склеральных элементов на поверхность цилиарного тела (по данным литературных источников частота данного осложнения составляет 15-33%), удалось избежать такого серьезного осложнения, как экспульсивная геморрагия (по данным литературных источников частота данного осложнения при выполнении традиционных антиглаукоматозных операций составляет 6-10%), не было отмечено ни одного случая развития синдрома мелкой передней камеры (по данным литературных источников частота данного осложнения составляет 6-15%), компенсация офтальмотонуса наступила у 84,8% пациентов, у 15,1% пациентов на фоне местной гипотензивной терапии, из-за снижения ВГД значительно уменьшилось количество новообразованных сосудов в радужке и УПК у всех пациентов [1,3,4,6].
Оценка эффективности предложенной методики хирургической коррекции глаукомы проведена на основании изучения отдаленных результатов в сроки: 1 месяц, 6 месяцев, 1 год, 5 и 10 лет.
Через 1 месяц компенсация ВГД имела место у 84,5% оперированных пациентов без применения местной гипотензивной терапии, и у 15,5% – на фоне инстилляций гипотензивных средств. Поле зрения в этот срок наблюдения осталось без изменений у 85,8% пациентов, а расширение его выявлено у 14,1% пациентов. Сужения поля зрения отмечено не было. Расширение поля зрения связано как с нормализацией офтальмотонуса, так и с улучшением трофики глазного яблока. Показатели тонографии оставались практически неизменными по сравнению с исследованием, проведенным непосредственно после вмешательства.
Через 6 месяцев компенсация офтальмотонуса отмечена у всех больных, из них в 16,3% случаев на фоне местной гипотензивной терапии. Острота зрения у 92,0% больных оставалась неизменной по сравнению с осмотром через 1 месяц. Сужения границ поля зрения не отмечалось.
Через 1 год после проведения оперативного вмешательства субкомпенсация ВГД на фоне местной гипотензивной терапии была выявлена у 1 пациента, которому была произведена эуклеация в связи с возобновлением болевого синдрома. Количество больных с компенсацией офтальмотонуса без применения гипотензивных средств снизилось до 78,2% случаев. При оценке показателей тонографии обращает на себя внимание некоторое снижение коэффициента легкости оттока, и как следствие увеличение коэффициента Бекера. Это может быть связано с началом процесса рубцевания на искусственно созданных путях оттока ВГЖ. Имело место уменьшение неаваскуляризации радужки у 75,7% пациентов и практически полное запустевание новообразованных сосудов у 20,5% больных. Снижение остроты зрения отмечено в 7,7% случаев, и было связано с прогрессированием помутнений в хрусталике, изменениями на глазном дне сосудистого характера, отсутствием полной компенсации офтальмотонуса у ряда больных.
Через 5 лет после операции компенсации офтальмотонуса без применения гипотензивных препаратов имела место в 77,4% случаев. У 2 пациентов была выявлена декомпенсации ВГД, не купирующаяся медикаментозно. Этим пациентам была произведена энуклеация в связи с выраженным болевым синдромом. Это составило 2,8% от прооперированных больных. Показатели тонографии практически не отличаются от полученных через 1 год. Имело место практически полное запустевание новообразованных сосудов радужки у 74,6% больных. У больных с некомпенсированным ВГД отмечался выраженный рубеоз и васкуляризация в области послеоперационного рубца. Снижение остроты зрения по сравнению с предыдущим скором наблюдения отмечалось у 23,9% пациентов, что в основном связано с прогрессированием помутнений в хрусталике и стекловидном теле, а также прогрессированием диабетической ангиоретинопатии и глаукоматозной нейропатии.
Через 10 лет после операции у 65,3% больных офтальмотонус оставался нормальным без применения гипотензивных средств. У 28,8% пациентов ВГД было компенсировано на фоне применения местной гипотензивной терапии. У 5,7% больных была выявлена субкомпенсация ВГД, не купирующаяся медикаментозно. Показатели тонографии отличаются от ранее проведенных исследований снижением коэффициента легкости оттока, увеличением продукции ВГЖ и, как следствие, увеличением коэффициента Бекера. Повышение остроты зрения отмечено не было, у 23,0% больных она осталась неизменной, снижение остроты зрения отмечено у 77,0% пациентов, что связано с прогрессированием катаракты, изменениями на глазном дне, а также прогрессированием глаукоматозной нейропатии у ряда больных с отсутствием полной компенсации офтальмотонуса.
Таким образом, положительные отдаленные результаты применения субсклеральной иридоциклоретракции в сочетании с глубокой склерэктомией при наиболее тяжелых формах глаукомы – неоваскулярной, увеальной и травматической, зачастую в далекозашедшей и терминальной стадиях, простота выполнения операции, не требующая применения дополнительного оборудования, низкий процент интра-и послеоперационных осложнений дают основание рекомендовать данную операцию для широкого применения.
Выводы. Продемонстрирована клиническая эффективность использования субсклеральной иридоциклоретракции в сочетании с глубокой склерэктомией при глаукоме с органической блокадой УПК воспалительного и травматического генеза. В результате применения вышеуказанной методики получена компенсация офтальмотонуса и стойкая нормализация показателей гидродинамики у исследуемых пациентов. Оценка отдаленных результатов оперативного вмешательства у больных глаукомой с различными видами ангулярного блока позволила определить показания к субсклеральной иридоциклоретракции в сочетании с глубокой склерэктомией.
