Актуальность. Болезни органов дыхания занимают одно из ведущих мест в структуре заболеваемости и смертности детей. Важную роль среди них играют пневмонии. Это связано как с высокой частотой поражений респираторного тракта у детей, так и с серьезностью прогноза многих поздно диагностированных и нелеченных пневмоний [1,2]. В Российской Федерации заболеваемость детей пневмонией находится в пределах 6,3-11,9% [1].Одной из основных причин увеличения числа пневмоний, является высокий уровень диагностических ошибок и поздняя диагностика. Значительно увеличился удельный вес пневмоний, при которых клиническая картина не соответствует рентгенологическим данным, увеличилось число малосимптомных форм заболевания [1,3]. Также имеются сложности в этиологической диагностике пневмоний, так как со временем происходит расширение и модификация перечня возбудителей. Еще относительно недавно внебольничная пневмония связывалась главным образом со Streptococcus pneumoniae. В настоящее время этиология заболевания значительно расширилась, и помимо бактерий может быть представлена еще и атипичными возбудителями (Mycoplasma pneumoniae, Chlamydophila pneumoniaе), грибами, а также вирусами (гриппа, парагриппа, метапневмовирусами и др.), роль последних особенно велика у детей до 5 лет [2-4]. Все это приводит к несвоевременной коррекции лечения, утяжелению состояния пациента, назначению дополнительных лекарственных препаратов, что в конечном итоге отражается на прогнозе заболевания. Таким образом, несмотря на достаточно подробное изучение проблемы пневмонии детского возраста, существует необходимость в уточнении современных клинических особенностей пневмонии, исследовании значения различных возбудителей, в том числе пневмотропных вирусов, при этом заболевании.
Цель исследования: выявление современных клинико-лабораторных и этиологических особенностей течения пневмоний у детей. Материалы и методы. Было проведено комплексное обследование 166 детей с внебольничной пневмонией в возрасте от 1 до 15 лет, находившихся на лечении в пульмонологическом отделении детского стационара ГАУЗ «Детская городская клиническая больница» г. Оренбурга. Среди обследованных детей было 85 мальчиков (51,2%) и 81 девочка (48,8%). Всех больных разделили на 2 группы по морфологическим формам пневмонии (пациенты с очаговой пневмонией и с сегментарной пневмонией) и на 4 группы по возрасту – дети раннего возраста (1 - 2 года), дошкольники (3 – 6 лет), младшие школьники (7 – 10 лет) и старшие школьники (11 – 15 лет). Всем пациентам проводилось следующее обследование: клинический анализ крови, общий анализ мочи, биохимический анализ крови с определением уровня С-реактивного белка (СРБ), рентгенография органов грудной клетки, микроскопическое и бактериологическое исследование мокроты на флору и чувствительность к антибиотикам. Для выявления респираторных вирусов и S. pneumoniae 40 больным проводилось исследование трахеобронхиальных аспиратов методом полимеразной цепной реакции (ПЦР) в режиме реального времени с целью обнаружения рибонуклеиновой кислоты (РНК) респираторно-синцитиального вируса, риновируса, метапневмовируса, вируса парагриппа 1, 2, 3, 4 типов, дезоксирибонуклеиновой кислоты (ДНК) аденовируса и пневмококка. Полученные в процессе исследования данные обрабатывались c помощью программного продукта STATISTICA 6.1. В ходе анализа был выполнен расчет элементарных статистик, построение и визуальный анализ корреляционных полей связи между анализируемыми параметрами, сравнение частотных характеристик проводилось с помощью непараметрических методов хи-квадрат, хи-квадрат с поправкой Йетса, точного метода Фишера. Сравнение количественных показателей в исследуемых группах выполнялось с использованием t-критерия Стьюдента при нормальном распределении выборки и критерия U Вилкоксона-Манна-Уитни при не нормальном. Взаимосвязь между отдельными количественными признаками определяли методом ранговой корреляции Спирмена. Различия средних величин, коэффициенты корреляции признавались статистически достоверными при уровне значимости p<0,05.
Результаты исследования и их обсуждение. Среди обследованных преобладали больные с очаговой пневмонией – 113 детей (68,07%), детей с сегментарной пневмонией было в 2 раза меньше – 53 (31,93%), из них 15 (28,3%) – с полисегментарной пневмонией. Большую часть госпитализированных больных составили дети раннего возраста – 67 (40,36%), а также дошкольники – 54 (32,53%) (таб.1). Средний возраст пациентов – 5,05± 3,93 лет.
Таблица 1. Распределение детей по возрастным группам при очаговых и сегментарных пневмониях
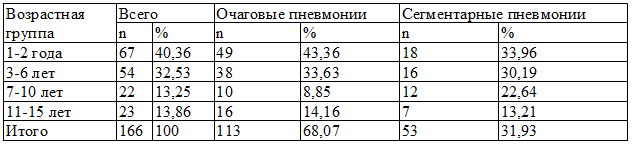
Дети поступали в стационар в среднем на 8,0±4,7 день от начала заболевания при очаговых пневмониях и на 7,7±4,6 день при сегментарных. Наиболее часто отмечалось правостороннее поражение легких – в 95 случаях (57,23%), левостороннее поражение почти в 2 раза реже – 51 случай (30,72%), двустороннее - у 20 детей (12,05%). Аналогичная ситуация наблюдалась в обеих группах. При этом правостороннее воспаление развивалось чаще в 5-м (39,29%) и 4-м сегментах легких (16,67%), а левостороннее – в 5-м (26,23%), 10-м (22,95%) и 9-м (18,03%) (p=0,01). В основном преобладали пневмонии со среднетяжелым течением -155 случаев (93,37%). Тогда как тяжелая пневмония отмечена лишь у 11 детей (6,63%), причем большая часть из них пришлась на сегментарные – 81,8% (p<0,001). Среди госпитализированных больных чаще встречалась дыхательная недостаточность 2 степени – в 81,93% (136), 1 степени – в 17,47% (29). Отсутствовали её признаки в 1 случае (0,6%).
Смешанная одышка чаще наблюдалась у детей с сегментарными пневмониями: 86,79% (46) против 70,8% (80) (p<0,05). При очаговых пневмониях отсутствие одышки при поступлении отмечалось чаще в 3,5 раза – 20,35% (23) против 5,66% (3), p<0,05. Выраженный токсикоз был у 121 ребенка (72,89%), умеренный у 43 – 25,9%, отсутствовал у 2 детей – 1,2%. Субфебрильная температура тела до поступления была зарегистрирована у 19 человек (11,45%), фебрильная у 99 (59,64%). Подъем температуры тела до фебрильных цифр течение 3 дней и более был отмечен только у 74 детей (44,58%), причем достоверно чаще при сегментарной пневмонии – в 60,38% (32), тогда как при очаговой – в 37,17% (42) (p<0,01). Дети с сегментарной пневмонией лихорадили в стационаре чаще, чем с очаговой пневмонией: фебрильная температура в течение 1 суток отмечена у 30,19% (16) и 19,47% (22), в течение 2-3 суток у 11,32% (6) и 6,19% (7), 1,89%(1) и 1,77%(2) детей соответственно (p<0,05). При поступлении у половины больных регистрировались жалобы на малопродуктивный кашель - 84 (50,6%), на продуктивный у 65 (39,16%), на сухой у 17 (10,24%). Достоверных различий между группами обнаружено не было. Жалобы на боли в животе и на боли в грудной клетке чаще встречались при сегментарной пневмонии – 3,01% (5) и 1,8% (3) (p<0,05 и p<0,01, соответственно). Вялость, слабость и снижение аппетита отмечены были у большинства детей - 83,13% (138) и 80,72% (134), соответственно.
При объективном обследовании такой важный признак пневмонии, как наличие локальной симптоматики, отмечался не у всех. Так, притупление легочного звука над областью воспаления чаще было отмечено при сегментарных пневмониях, чем при очаговых (84,91% против 70,8%, соответственно), также как и наличие крепитации и мелкопузырчатых хрипов (79,25% против 62,83%, соответственно) (p<0,05). По локальному ослаблению дыхания достоверных различий между группами не было обнаружено. Достоверные различия по локальной симптоматике в различных возрастных группах наблюдались лишь при перкуссии легких. Локальное притупление чаще отмечалось в группе младших школьников (7-10 лет) – в 90,91% (20), чуть реже в группе дошкольников (3-7 лет) и старших школьников (11-15 лет) – 81,48% (44) и 73,91% (17) соответственно, и реже всего в группе детей раннего возраста (1-2 года) – 65,67% (44) (p<0,05). Клинически при поступлении в стационар полная локальная симптоматика (в виде притупления легочного звука при перкуссии над зоной воспаления, ослабления дыхания и влажных мелкопузырчатых хрипов и/или крепитации) зафиксирована только у половины больных - 51,8% (86). Полный комплекс локальных симптомов чаще выявлялся при сегментарных пневмониях - 66,04% (35) в сравнении с 45,13% (51) при очаговых (p<0,05). Полное отсутствие их, напротив, чаще отмечено при очаговых пневмониях – 5,31% (6) против 1,89% (1) (p<0,05). Купировалась локальная симптоматика при очаговой пневмонии быстрее, чем при сегментарной (на 7,2±1,8 и на 8,3±2,8 день соответственно, p<0,01). Бронхообструктивный синдром был зарегистрирован у 24 детей с пневмонией (14,46%), причем чаще у детей раннего возраста - 22,39% (15), у детей дошкольного возраста – в 16,67% (9), p<0,05. Ателектаз, как осложнение пневмонии, зафиксирован у 2 детей (1,2%), деструкция легочной ткани в зоне воспаления у 1 (0,6%), синпневмонический плеврит у 1 (0,6%). Достоверных различий по развитию осложнений между группами не отмечалось.
Таблица 2. Изменения в клиническом анализе крови при поступлении в стационар.
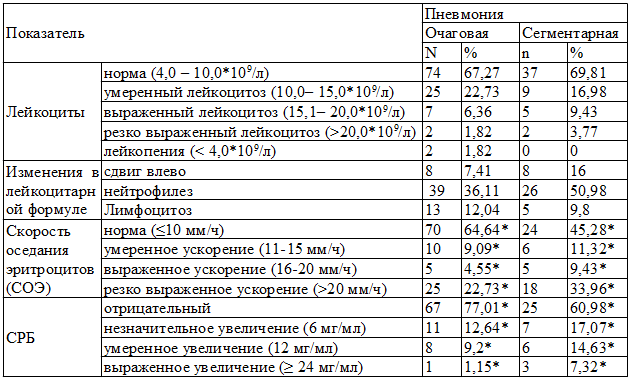
Примечание: * - различия достоверны (р<0,05)
Средний уровень лейкоцитов при поступлении в группе очаговых пневмоний – 9,04±3,9 х109/л, сегментарных – 10,4±8,2 х109/л.
В группе сегментарных пневмоний значение СОЭ было выше, чем при очаговых пневмониях – 19,11±17,36 мм/ч против 12,67±13,1 мм/ч, соответственно (p<0,001).
После проведенного комплексного лечения в контрольных анализах крови по сравнению с анализами крови при поступлении отмечено достоверное снижение уровня лейкоцитов с 9,49±5,7 х 109/л до 7,65±2,1х 109/л (p<0,001), и СОЭ с 15,05±14,9 мм/ч до 6,14±5,2 мм/ч(p<0,001).
При исследовании трахеобронхиального аспирата методом ПЦР у 30 (75%) детей из 40 была выделена ДНК пневмококка, у 24 (60%) из них – выделен только пневмококк, у 6 (15%) ДНК пневмококка в сочетании с вирусами – РНК метапневмовируса (2), РНК респираторно-синтициального вируса (2), ДНК аденовируса (2). У 4 (10%) возбудитель не был выделен, у 6 (15%) – только ДНК аденовируса (рис.1). РНК риновируса и вирусов парагриппа 1,2,3,4 типов в исследуемой группе обнаружены не были.
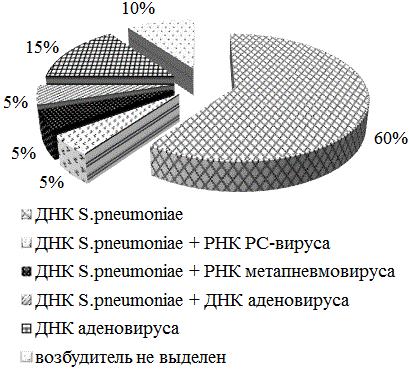
Рис. 1. Микроорганизмы, выделенные методом ПЦР в трахеобронхиальном аспирате больных пневмонией
Всем этим больным также проводилось бактериологическое исследование мокроты. Среди 30 пациентов с выделенной ДНК пневмококка, у половины – 16 (53,3%) бактериологическое исследование мокроты дало отрицательный результат, у 6 из них (20%) – выделена только Candida albicans, у 4 (13,3%) – Streptococcus viridans, у 2 (6,7%) – Pseudomonas aeruginosa, еще у 2 (6,7%) – Proteus mirabilis и Proteus vulgaris в не диагностическом титре. У 10 пациентов, у которых не был выделен пневмококк методом ПЦР, при посеве мокроты роста бактериальной флоры не обнаружено.
Несостоятельность бактериологического исследования мокроты можно объяснить тем, что большинство детей (63,3%) получали антибактериальную терапию амбулаторно.
РНК респираторно-синтициального вируса была обнаружена у 2 детей раннего возраста, которые поступили в стационар на 4 и 5 дни от начала заболевания с признаками острого ринофаригита. Один из них – с клиникой бронхообструктивного синдрома. РНК метапневмовируса человека была выделена у двоих дошкольников (3 и 3,5 лет), поступивших на 6 день от начала заболевания с остаточными явлениями острого фарингита. ДНК аденовируса выделили у 8 детей: у 2 из них в сочетании с пневмококком – дети раннего возраста, 4 - из группы дошкольников, 2 – старшего школьного возраста. Старшие школьники поступили спустя 6 и 7 дней от начала заболевания без явных признаков острой инфекции верхних дыхательных путей, а младшие дети – на 3-4 день с признаками ринофарингита.
Пневмококк методом ПЦР выделялся в основном у детей раннего возраста - 46,7% (14), чуть реже у дошкольников – 30% (9), а у младших и старших школьников значительно реже – 13,3% (4) и 10% (3) соответственно (табл. 3).
Таблица 3. Результаты обследования на S.pneumoniae методом ПЦР детей различных возрастных групп
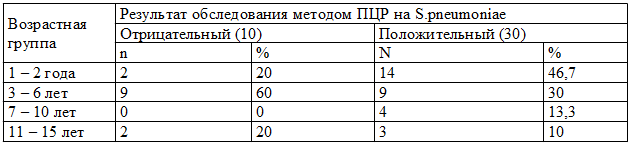
Чаще пневмококк выделялся у детей с очаговой пневмонией – в 70% (21), а с сегментарной – в 30% (9).
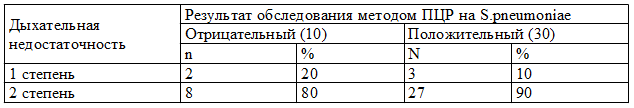
Дыхательная недостаточность 2 степени у детей с пневмококковой этиологией пневмонии встречалась несколько чаще, чем в другой группе - 90% (27) и 80% (8) соответственно (табл. 4).
Таблица 4. Дыхательная недостаточность у детей в зависимости от результата обследования на S.pneumoniae методом ПЦР
Чаще всего при пневмококковой пневмонии присутствовали жалобы на малопродуктивный кашель – в 60% (18), в 1,8 раз реже – продуктивный – 33,3% (10), и почти в 9 раз меньше – сухой кашель – 6,7% (2).
Вялость, слабость, снижение аппетита у больных с пневмококковой пневмонией отмечались чаще, чем с не пневмококковой – 80% (24) и 70% (7) соответственно (р < 0,05).
При обследовании в анализе крови лейкоцитоз отмечен в 30% (9) случаев (в группе без пневмококка – в 20%), ускорение СОЭ – в 43,3% (13), изменения в лейкоформуле – у 36,7% (11) в виде сдвига влево у 10% (3), нейтрофилеза у 30% (9), лимфоцитоза у 6,7% (2). Повышение уровня С-реактивного белка чаще встречалось при пневмококковых пневмониях – 41,4% (12) против 33,3% (3).
Средняя продолжительность пребывания детей с пневмонией в стационаре составила – 11,3±3,3 дня. Достоверных различий по длительности госпитализации между группами обнаружено не было.
Большинство детей выписано с выздоровлением: при очаговых пневмониях в 97,35%, при сегментарных в 83,02% случаев; с улучшением в виде уменьшения инфильтрации легочной ткани на рентгенограмме выписано для дальнейшего амбулаторного долечивания 2,65% и 13,21%, соответственно (p< 0,01). Исходом сегментарной пневмонии у 1 ребенка стало образование участка пневмосклероза в месте инфильтрации, у другого – образование тонкостенной полости вследствие деструкции легочной ткани.
Выводы:
1. Наиболее частой клинико-морфологической формой пневмонии у детей на современном этапе является очаговая правосторонняя пневмония со среднетяжелым течением и локализацией в средней доле (4 и 5 сегменты легких).
2. Для сегментарной пневмонии более характерно тяжелое течение с длительно сохраняющейся фебрильной температурой тела, выраженной локальной симптоматикой и выраженными лабораторными изменениями.
3. У большинства больных (75%) пневмония – пневмококковой этиологии. При этом исследование мокроты методом ПЦР на пневмококк является более информативным, чем посев на флору.
4. Большую роль в развитии пневмонии играют респираторные вирусы, которые были выделены у 30% больных, причем у половины из них – в сочетании с пневмококком.
