В последние годы стало очевидным, что внутриутробные инфекции вносят в патологию детского возраста значительно более весомый вклад, чем можно было предполагать ранее. Другой стороной этой проблемы является не снижающийся рост частоты встречаемости среди женщин репродуктивного возраста инфекционных заболеваний, передающихся половым путём, наиболее распространённым среди которых является сифилис [1]. В структуре заболеваемости сифилисом значительную долю составляют скрытые формы, чаще регистрируемые в возрастной группе 20-40 лет и чаще у женщин, что определяет эпидемиологическую значимость данного контингента больных, способствующую «накоплению» инфекции среди населения [3]. Единственной причиной врождённого сифилиса является сифилис у беременной матери, передающийся плоду через плаценту [10, 12].
Клинические проявления раннего врождённого сифилиса заключаются в поражении костной системы (остеохондриты и периоститы), кожного покрова (сифилитическая пузырчатка, диффузная инфильрация, папулёзная сыпь). У детей с врождённым сифилисом отмечается ринит (катаральный, эрозивно-язвенный), висцеральная патология в виде гепато- и спленомегалии, поражения лёгких, глаз, трубчатых костей [19].
Согласно проведённым ранее исследованиям у детей, страдающих ранним врождённым сифилисом, наблюдаются множественные поражения внутренних органов, а также патологические изменения в системе гомеостаза. К неспецифичным проявлениям сифилиса можно отнести патологические изменения в периферической крови, изменения уровня билирубина, трансаминаз, мочевины, креатинина при биохимическом исследовании крови больных врождённым сифилисом детей [14, 16, 17].
Цель исследования: изучить клиническую картину раннего врождённого сифилиса и изменения параметров крови у детей с врождённым сифилисом в неонатальном периоде.
Материалы и методы исследования. Проведён ретроспективный анализ историй развития ребёнка (форма №112/у) и обследование 40 новорождённых детей, рождённых матерями, больными или болевшими сифилисом. Все дети были распределены на 2 группы: группа №1 (основная группа) – дети с ранним врождённым сифилисом (РВС) (n=15), группа №2 (группа сравнения) – дети, матери которых перенесли сифилис, получили специфическое лечение и сняты с клинико-серологического контроля к моменту наступления беременности (n=25). Лечение и клинико-серологический контроль проводились согласно Приказу МЗ РФ №327 от 25.07.2003 «Об утверждении протокола ведения больных «Сифилис» [8]. С целью выявления специфических проявлений раннего врождённого сифилиса производился клинический осмотр детей с применением общеклинических методов. Лабораторные исследования включали в себя клинический и биохимический анализы крови с определением билирубина и его фракций, трансаминаз, щелочной фосфатазы, мочевины, креатинина. Ультразвуковое исследование (УЗИ) органов брюшной полости выполнялось на аппарате Aloka SSD 4000 (Япония) по стандартной методике [11]. Всем детям проводилось рентгенологическое исследование длинных трубчатых костей нижних конечностей в прямой и боковой проекциях.
Статистическая обработка результатов осуществлялась с помощью стандартных программ математико-статистического анализа (Statistica 8.0). Различия между сравниваемыми группами считали статистически достоверными при p<0,05 [9].
Результаты и их обсуждение. При оценке статуса новорождённых по шкале Апгар было выявлено наличие асфиксии у 80,0% детей группы №1, их них на 6-7 баллов были оценены 66,7% новорождённых, на 2-5 баллов – 13,3% детей. Асфиксия лёгкой и тяжёлой степени у этих детей отмечалась за счёт изменения цвета кожного покрова, снижения мышечного тонуса и рефлекторной возбудимости. В группе №2 у 4,0% детей регистрировалась асфиксия лёгкой степени за счёт изменения цвета кожного покрова, это соответствовало 7-9 баллам при оценке по шкале Апгар. На 5-й минуте жизни при оценке степени асфиксии состояние 80,0% детей группы №1 оценивалось 6-7 баллами, у 20% детей отмечалась асфиксия лёгкой степени тяжести за счёт изменения цвета кожного покрова, снижения мышечного тонуса. У детей группы №2 признаков асфиксии на 5-й минуте жизни не отмечалось.
Анализируя антропометрические параметры новорождённых исследуемых групп, установлено, что наименьшие показатели массы тела наблюдались у новорождённых группы №1 – 2263,7±80,9 г по сравнению с массой тела детей группы №2 – 3495,0±154,1 г (p<0,05). Средняя длина тела детей с ранним врождённым сифилисом также отставала от таковой по сравнению с детьми группы №2 (46,9±0,83 см против 51,7±1,5 см, p<0,05).
Клинические проявления раннего врождённого сифилиса диагностированы нами у всех детей группы №1. У 73,7% детей с ранним врождённым сифилисом наблюдались разнообразные специфические изменения кожи. Сифилитическая пузырчатка отмечалась у 33,3% детей и была представлена единичными элементами со скудным прозрачным содержимым, локализованными на ладонях и подошвах. Диффузная папулёзная инфильтрация, как достоверный признак раннего врождённого сифилиса, выявлена у 6 детей (40,0%).
Катаральный ринит, являющийся проявлением специфической патологии слизистых оболочек, наблюдался у 20,0% детей. Деструктивных изменений полости носа не отмечалось.
У 6,7% новорождённых окулистом диагностирован специфический хориоретинит, который проявлялся наличием по периферии глазного дна точечных желтоватых пигментаций в виде «соли и перца».
Поражения костной системы в виде специфической остеохондропатии диагностировались у 13,3% детей, это подтверждалось результатами рентгенологического исследования длинных трубчатых костей нижних конечностей. При лучевом обследовании наблюдался остеохондрит I-II степени дистальных метафизов бедренных костей, наличие периостита.
У 53,3% детей отмечалось сочетание специфических симптомов врождённого сифилиса. 4 ребёнка имели три и более (до пяти) очагов сифилитической инфекции.
Сравнительная оценка показателей периферической крови установила, что снижение уровня гемоглобина сопровождалось уменьшением содержания эритроцитов и наблюдалось у 46,7% новорождённых группы №1 и у 12,0% группы №2 (p<0,05). Установлено, что тромбоцитопения достоверно чаще отмечалась у детей группы №1 (53,3%) по сравнению с детьми группы №2 (20,0%, p<0,05). Доказано, что лейкоцитоз регистрировался у новорождённых группы №1 в 60,0% случаев против 32,0% в группе №2 (p<0,05). Изменения показателей периферической крови трактовались нами как дополнительный критерий имеющейся внутриутробной инфекции.
Средние показатели периферической крови у наблюдаемых детей отражены в табл. 1.
Таблица 1. Показатели периферической крови у исследуемых детей
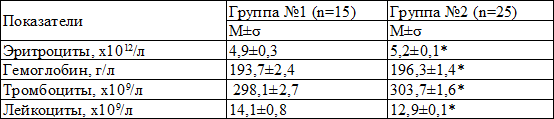
Примечание: здесь и далее * – различия статистически значимы (p<0,05)
При проведении исследования крови полученные результаты трактовались нами как изменения, которые нельзя было расценить как строго специфичные для врождённого сифилиса, что согласуется с данными других исследователей [4, 15].
В период новорождённости у 5 детей (33,3%) с врождённым сифилисом отмечалось статистически значимое повышение уровня общего билирубина, преимущественно за счёт прямой фракции билирубина. В группе №2 исследуемый показатель составил 4,0% (p<0,05). Увеличение уровня прямого билирубина происходит при повреждении клеток печени, при нарушениях оттока желчи и её застое из-за воспаления желчных протоков и желчного пузыря. Транзиторная гипербилирубинемия (физиологическая желтуха новорождённых) развивается у всех новорожденных в первые дни жизни, тогда как желтушность кожных покровов – лишь у 60-70%. Данное состояние подвергается регрессу по мере созревания печени [6].
У 40,0% детей группы №1 регистрировалась элевация аспартатаминотрансферазы (АсАТ) и аланинаминотрансферазы (АлАТ). Увеличение активности ферментов в крови имеет место при поражении органов и тканей, связанным с воздействием на них бледной трепонемы и развитием специфического воспаления. Ферментемия может свидетельствовать о недостаточной защитной реакции организма у пациентов с ранним врождённым сифилисом [13, 18].
При проведении УЗИ паренхиматозных органов у 6 детей (40,0%) с врождённым сифилисом размеры печени были увеличены до 55 мм, с сохранением чётких контуров, гладкой поверхности, нормальной или повышенной эхогенности и эхоструктуры. У новорождённых группы №2 гепатомегалия отмечалась в 4,0% случаев (p<0,05). Спленомегалия регистрировалась у 20,0% детей группы №1.
Щелочная фосфатаза (ЩФ) содержится в большом количестве в стенках желчных протоков печени, костях, слизистой оболочке кишечника, плаценте, почках. Анализ активности щелочной фосфатазы информативен при различных поражениях костей. Повышение активности ЩФ в сыворотке крови наблюдалось у 33,3% детей с ранним врождённым сифилисом. Именно у этих новорождённых отмечались специфические поражения костей в сочетании с гепатомегалией (у 2 детей), изолированная гепатомегалия наблюдалась у 4 детей.
Мочевина и креатинин являются конечными продуктами обмена белков и нуклеиновых кислот. Уровень мочевины в крови может колебаться в зависимости от характера питания: при большом количестве белковых продуктов увеличиваться, при доминировании растительных продуктов – снижаться. Высокие концентрации мочевины свидетельствуют о заболеваниях с усиленным распадом белков, желудочно-кишечном кровотечении, нарушениями оттока мочи, почечной недостаточностью. Элевацию уровня мочевины мы наблюдали в 6,7% случаев в группе №1.
Концентрация креатинина в крови отражает функциональное состояние почек. Повышение уровня креатинина в крови – очевидное свидетельство почечной недостаточности. Повышения концентрации креатинина ни у одного из исследуемого ребёнка не наблюдалось.
Средние значения биохимических показателей крови у детей наблюдаемых групп приведены в табл. 2.
Таблица 2. Средние значения показателей биохимического анализа крови у детей исследуемых групп
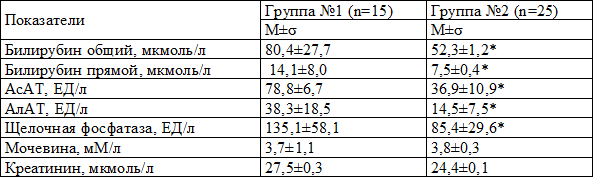
Полученные нами данные согласуются с результатами проведённых ранее исследований. Так, Н.Ф. Заторской (2011) установлено, что у мальчиков с манифестным ранним врождённым сифилисом отмечалось статистически значимое повышение общего и прямого билирубина, у девочек с клиническими проявлениями РВС наблюдалось повышение трансаминаз. У 5 детей (9,8%) с ранним врождённым сифилисом регистрировалось повышение уровня щелочной фосфатазы [2].
В нашем исследовании повышение общего билирубина за счёт прямой его фракции, элевация печеночных трансаминаз и щелочной фосфатазы наблюдались практически у половины детей вне зависимости от пола. Согласно нашим исследованиям, помимо изменений в биохимическом анализе крови, у новорождённых с врождённым сифилисом отмечалась анемия, тромбоцитопения и лейкоцитоз.
По данным И.В. Прибыловой (2002), у новорождённых с врождённым сифилисом, при УЗИ паренхиматозных органов гепатоспленомегалия наблюдалась в 3 раза чаще по сравнению с новорождёнными с внутриутробной инфекцией неуточнённой этиологии [7]. Аналогичные данные получены Н.Ф. Кузнецовой и соавт. (2011): у всех детей с манифестным ранним врождённым сифилисом при рождении наблюдалась гепатоспленомегалия, при ультразвуковой диагностике выявлялись протоковые изменения в печени [5]. Согласно проведённым нами исследованиям, изменения, обнаруженные при ультразвуковом исследовании органов брюшной полости в виде гепато- и спленомегалии, сопровождались изменениями в биохимическом анализе крови.
Заключение. К превалирующим клиническим симптомам раннего врождённого сифилиса у новорождённых были отнесены разнообразные специфические изменения кожи в виде сифилитической пузырчатки, диффузной папулёзной инфильтрации, а также поражения слизистых оболочек, проявляющиеся катаральным ринитом без явлений деструкции носовой полости. У части новорождённых отмечались явления хориоретинита.
Остеохондропатия в виде остеохондрита I-II степени как проявление деструктивного влияния бледной трепонемы на костную систему детей, подтверждалась лучевыми методами исследования. Косвенно на изменения в костной системе указывали отклонения в биохимическом анализе крови в виде повышения уровня щелочной фосфатазы.
Дополнительными критериями диагностики внутриутробной инфекции можно считать такие изменения периферической крови, как снижение уровня эритроцитов и гемоглобина, тромбоцитопения и лейкоцитоз, которые отмечались у большей части наблюдаемых нами детей.
Полиорганные изменения внутренних органов определялись при ультразвуковом исследовании органов брюшной полости и проявлялись увеличением размеров печени и селезёнки. При этом отмечались изменения в лабораторных показателях крови в виде повышения уровня общего и прямого билирубина, элевации трансаминаз.
Таким образом, патологические отклонения, возникающие у детей с врождённым сифилисом вследствие инфицирования бледной трепонемой, разнообразны и требуют пристального наблюдения педиатром и дерматовенерологов.
