Введение. По мнению специалистов, XXI век может стать веком легочной патологии вследствие прогрессирующего ухудшения экологической ситуации, и эта группа заболеваний будет делить первые места с патологией сердечно-сосудистой системы и новообразованиями [1, 9]. Так, по данным официальной статистики, в России зарегистрирован 1 млн. больных с болезнями органов дыхания, а по результатам эпидемиологических исследований эта величина достигает 11 млн. [6]. Согласно данным ВОЗ, Европейского респираторного общества и Американского торакального общества ведущими причинами патологии органов дыхания выступают инфекционные и вирусные агенты [4, 14].
Особое место среди инфекционных заболеваний органов дыхания занимает пневмония, которая представляет собой важную медико-социальную и экономическую проблему современности [8, 10]. Число взрослых больных пневмонией в год в 5 ведущих странах Европы превышает 3 млн. человек [3], в США – достигает 5 млн. человек, из которых более 1,2 млн. больных нуждаются в госпитализации [13].
В России заболеваемость пневмонией взрослых в 2006–2010 г. варьировала от 344,0 до 403,4 на 100 тыс. населения. Реальный показатель существенно выше регистрируемого в России и по результатам расчетов достигает 14–15‰, а общее число больных пневмонией ежегодно составляет более 1,5 млн. человек [9]. В Санкт-Петербурге показатель общей заболеваемости пневмонией возрос c 3,57‰ (2003г.) до 3,71‰ (2013 г.) [5].
В зарубежных странах пневмония входит в перечень основных причин смерти, занимая 6-е место в США и 4-е в странах Европейского Союза [11, 12]. Настораживает тот факт, что, несмотря на наличие заметной тенденции к снижению смертности населения России от болезней органов дыхания в целом (с 70,7 на 100 тыс. населения в 2000 г. до 50,7 в 2011 г.), наблюдается ее рост при пневмонии (с 19,9 в 1999 г. до 25,7 в 2011 г.) [6].
Учитывая широкую распространенность, высокие показатели смертности и летальности от пневмонии среди взрослого населения, крайнюю важность приобретает вопрос правильной организации медицинской помощи данным больным. В условиях рыночных отношений и резкого увеличения стоимости стационарного лечения ограничились показания для госпитализации больных с пневмонией [7], значительный процент которых стал лечиться в амбулаторных условиях. При этом возникают трудности при выборе и оценке прогностических шкал, являющихся ориентиром в выборе места лечения, которое (среди прочего) зависит не только от медицинских, но и от социальных критериев. Несмотря на современные достижения в изучении пневмонии, внедрение стандартов (протоколов) ведения больных с пневмонией, расширение спектра лабораторных методов исследования, остается значимой проблема ошибок в диагностике и лечении этого заболевания [2]. Все эти факты свидетельствуют об актуальности проблемы пневмонии [3, 4, 9].
Цель проведенного исследования заключалась в изучении социально-гигиенической характеристики больных, лечившихся по поводу пневмонии амбулаторно и в стационаре, и уровня организации оказания им медицинской помощи.
Материалы и методы исследования. На специально разработанные карты была проведена выкопировка данных из медицинских карт амбулаторного больного (объем наблюдений − 800 единиц), статистических карт выбывшего из стационара (1100 единиц) и из протоколов вскрытия (500 единиц). Исследование проводилось на базе районной поликлиники, городской многопрофильной больницы и городского патологоанатомического бюро. Полученные данные были сгруппированы, зашифрованы и подвергнуты статистической обработке с использованием программного пакета статистика версии 5.0 в программе Excel. Были рассчитаны статистические показатели (и их ошибки), оценка их различий проводилась с использованием критерия Стьюдента.
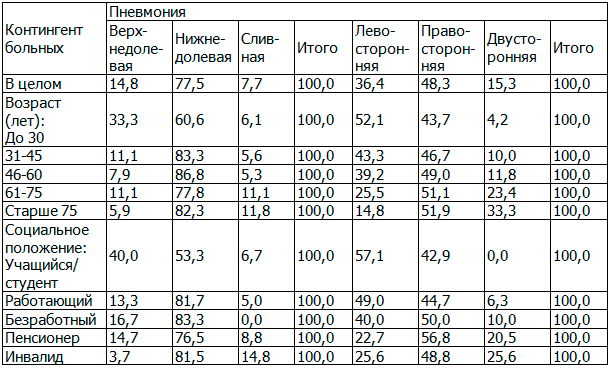
Результаты исследования и их обсуждение. Изучение современного «медико-социального портрета» больных пневмонией, лечившихся амбулаторно, показало, что среди них в равных долях были представлены мужчины и женщины. В возрастной структуре наибольшую долю (63,4%) составили лица моложе 60 лет; 23,4% пришлось на долю пациентов 61-75 лет и 13,2% − старше 75 лет. Для большинства больных было характерно типичное течение пневмонии с локализацией инфекционного процесса в нижней доле и правом легком (табл. 1). Однако у 15,3% больных имело место двустороннее поражение легких, а у 7,7% – сливная пневмония. Выше была доля сливной и двусторонней пневмонии, как и следовало ожидать, у лиц старше 75 лет, пенсионеров и инвалидов. Процент случаев двусторонней пневмонии среди безработных был выше (10,0%), чем среди работающих (6,3%) (достоверность различий доказана, t=2,1).
Таблица 1. Распределение пациентов разного возраста и социального статуса по видам пневмонии (в %)
Более чем у трети пациентов (37,7%) были выявлены осложнения, доля которых возрастала с увеличением возраста: с 29,2% (среди больных моложе 30 лет) до 52,1% (среди лиц старше 60 лет). Удельный вес больных с осложнениями наиболее высок при двустороннем поражении легких и сливном характере пневмонии (64,5% и 63,7% соответственно). Наиболее частыми из осложнений были: дыхательная недостаточность (33,7%), интоксикация (8,3%) и плеврит (3,9%). Фактором, усугубляющим течение пневмонии и затрудняющим ее диагностику, являлось наличие сопутствующей патологии, которая имела место у ¾ (76,1%) пациентов.
В амбулаторных условиях пациенты с пневмонией наблюдались достаточно активно. Так, более трети (34,2%) больных наблюдались у терапевта в течение 15-30 дней, причем около половины (44,5%) пациентов сделали четыре и более посещений в поликлинику. Всем пациентам были назначены инструментальные и лабораторные исследования, преимущественно клинический анализ крови, общий анализ мочи и рентгенография органов грудной клетки. Практически всем больным пневмонией (95,6%) проводились лечебные мероприятия в условиях поликлиники: преимущественно (34,7% пациентов) – в виде комбинации трех групп фармакологических препаратов. В большинстве случаев (91,6%) был назначена антибактериальная терапия. В меньшем проценте случаев назначались противовоспалительные средства (70,3% пациентов) и витаминные препараты (56,9%). Физиотерапевтическое лечение было назначено только 15,8% пациентов.
Не может не настораживать тот факт, что по окончании лечения только четверть (20,8%) пациентов была взята на диспансерный учет, который позволяет в динамике оценивать состояние пациентов после перенесенного заболевания, своевременно выявлять возможные отдаленные осложнения и признаки рецидива заболевания. Выше (хотя, на наш взгляд, также невысок) был показатель среди лиц моложе 30 лет (34,5%), при сливном характере пневмонии (36,4%).
Исходом амбулаторного лечения почти в половине случаев (42,0%) явилось выздоровление; в 26,8% – улучшение; в 4,4% – динамика отсутствовала. Каждый четвертый пациент был госпитализирован (что может свидетельствовать либо о первоначальной недооценке тяжести заболевания, либо о недостаточности/неэффективности лечения, проводившегося на амбулаторном этапе). Процент госпитализированных больных был наибольшим (45,2%) при сливной пневмонии. Вместе с тем, высока (25,5%) доля госпитализаций и при типичном течении данного заболевания.
Среди больных, лечившихся в стационаре, преобладали мужчины (58,4%), лица до 60 лет (72,4%) (последний показатель оказался достоверно выше, t=2,2, по сравнению с лечившимися амбулаторно). Нельзя не отметить также, что более трети (35,3%) госпитализированных составили безработные, что, на наш взгляд, в определенной степени может свидетельствовать о социальном характере данного заболевания. При преобладании типичного течения пневмонии с поражением нижней доли и правого легкого (77,5% и 41,9% соответственно). Для работающих больных характерно типичное течение пневмонии (с поражением правого легкого (48,5%) и нижней доли (80,4%)), в то время как среди безработных, имеющих отягощенный анамнез и обладающих склонностью к вредным привычкам, возрастает доля тяжелых форм пневмонии - сливной и с двусторонним поражением легких (13,5% и 34,1% соответственно).
У подавляющего большинства (80,0%) больных имелись сопутствующие заболевания, причем почти у половины (48,1%) из них – три и более. Среди больных, лечившихся в условиях стационара, частоты различных осложнений пневмонией была выше, чем среди пациентов поликлиники (рис. 1).
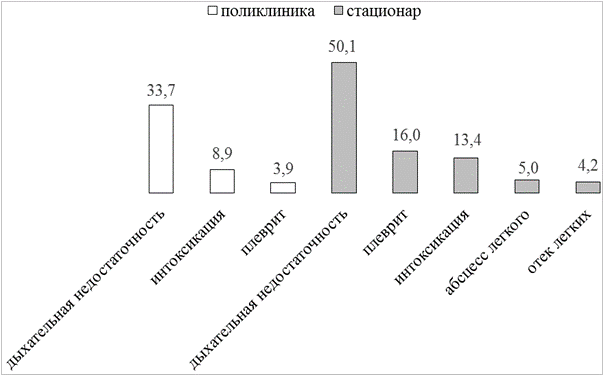
Рис. 1. Частота различных осложнений у больных, лечившихся в амбулаторных условиях и в стационаре, %.
Объем диагностической и лечебной помощи в стационаре был намного выше, чем в поликлинике. Так, практически всем больным были проведены лабораторные и инструментальные исследования (98,4%) и оказаны лечебные мероприятия (97,7%). В 97,2% случаев больным была назначена антибактериальная терапия; в 77,4% − инфузионная терапия; в 86,8% − симптоматическое лечение. В то же время обращает на себя внимание низкий процент (28,8%) проведения пациентам физиотерапевтического лечения.
В результате стационарного лечения большинство (72,1%) пациентов было выписано с улучшением; 8,9% переведены для дальнейшего лечения в другой стационар; у 5,8% пациентов динамика отсутствовала, у 0,3% отмечалось ухудшение; доля летальных исходов составила 12,9%.
Изучение контингента умерших в стационаре больных, непосредственной (то есть, зафиксированной как осложнение основного заболевания) или основной причиной смерти которых являлась пневмония, показало, что среди них преобладали мужчины (66,7%), более трети составили лица в возрасте 71-80 лет (36,3%). У подавляющего большинства (92,6%) умерших пневмония выступала в роли осложнения. В структуре основных заболеваний, выявленных при патологоанатомическом вскрытии, доля пневмонии составила 6,7%. Выше (7,8%) был данный показатель среди мужчин и лиц до 60 лет (18,9%). У 0,7% умерших пневмония была диагностирована как сопутствующая патология.
Результаты исследования подтвердили наличие трудностей в процессе верификации пневмонии. Так, в трети случаев была выявлена диагностическая ошибка, причем в 12,6% – второй категории. Показатель выше при двусторонней и сливной формах пневмонии (17,0% и 15,4% соответственно). По заключению экспертов среди объективных причин диагностических ошибок превалировала тяжесть состояния больного (рис. 2). В структуре субъективных причин диагностических ошибок наибольший (50,0%) процент пришелся на недостаточное обследование. Актуальна была проблема гипердиагностики других заболеваний (45,8%), особенно для возрастной группы 61-70 лет (60,0%). Отсутствие проведения необходимых и доступных диагностических исследований было отмечено в 4,2% случаев (выше − 5,2% − был процент при сливной пневмонии).

Рис. 2. Структура объективных причин диагностических ошибок среди умерших от пневмонии, %.
Таким образом, изучение состава больных пневмонией подтвердило наличие гендерных, возрастных и социальных различий в характере патологического процесса. Преобладающим было типичное течение пневмонии с локализацией инфекционного процесса в нижней доле правого легкого. Процент тяжелых форм пневмонии с обширным поражением легочной ткани выше среди мужчин, лиц старше 50 лет, безработных и пенсионеров. Значительной была доля больных с осложнениями и сопутствующими заболеваниями. Более «тяжелым» был контингент больных, лечившихся в стационаре. Практически всем пациентам был проведен значительный объем диагностических и лечебных мероприятий (больший – в стационарных условиях). Однако, обращает на себя внимание низкий процент применения физиотерапевтических методов лечения. Невелика была доля пациентов, взятых на диспансерный учет после лечения. Важно отметить достаточно высокую долю госпитализаций при типичном течении данного заболевания, что может быть связано с факторами социального характера, а также с недостаточным уровнем знаний врачей амбулаторно-поликлинической службы в отношении диагностики и тактики ведения больных внебольничной пневмонией (что косвенно подтверждается сравнительно высоким процентом госпитализации больных после неэффективного амбулаторного лечения). Хотя основным исходом заболевания было выздоровление и улучшение состояния больных, в стационаре в каждом восьмом случае имел место летальный исход.
Обращает на себя внимание, что наибольшую долю среди умерших составляют мужчины, лица пожилого возраста. О наличии трудностей в процессе выявления пневмонии говорит тот факт, что у трети умерших имели место ошибки диагностики, которые могли быть причиной выбора неправильной тактики ведения и явиться одним из факторов, приведших к летальному исходу.
Выводы. До настоящего времени пневмония является актуальной медико-социальной и экономической проблемой. В мире отмечается стойкая тенденция к росту заболеваемости и смертности от пневмонии. Неугасающий интерес к проблеме диагностики и рациональной терапии объясняется как широкой распространенностью заболевания, так и ошибками в его диагностике и терапии, высокими показателями летальности. В связи с этим существует необходимость в разработке мероприятий риск-менеджмента, направленных на снижение влияния управленческих и профессиональных (медицинских) рисков при данной патологии и включающих выделение групп риска пациентов с тяжелым течением заболевания, совершенствование тактики ведения пациентов (в т.ч. выделение четких показаний к госпитализации), повышение компетентности всех категорий медицинского персонала по вопросам своевременного выявления, лечения и профилактики пневмонии и ряд других.
