Актуальность проблемы. Среди диффузных заболеваний соединительной ткани системная склеродермия (ССД) по частоте занимает второе место вслед за системной красной волчанкой [6]. Первичная заболеваемость колеблется от 3,7 до 19,0 на 1 млн. населения в год [9]. По данным различных исследователей, для больных ССД характерен высокий риск летальности от сердечно-сосудистой патологии [11, 13]. В основе поражения миокарда при ССД лежит фиброз, затрагивающий и проводящую систему сердца, в сочетании с ишемией миокарда вследствие нарушения микроциркуляции [2, 1]. В развитии и прогрессировании сердечно - сосудистых заболеваний важную роль имеют нарушения в нейрогуморальной регуляции кровообращения. С состоянием вегетативной нервной системы (ВНС) напрямую связаны такие проаритмические маркеры, как снижение вариабельности сердечного ритма (ВСР) и удлинение интервала QT [7]. Некоторые группы препаратов, используемые в комплексном лечении ССД, оказывают влияние на ВСР, в частности ингибиторы ангиотензинпревращающего фермента (иАПФ) и антагонисты кальция, что можно рассматривать и в качестве их побочного эффекта [4, 5, 12].
Цель исследования. Изучить особенности вегетативной регуляции деятельности сердца у больных ССД в зависимости от характера проводимой терапии.
Материалы и методы. Для изучения влияния эналаприла и нифедипина на показатели ВСР 55 больным ССД проводилось обследование до и через 6 месяцев после лечения. Больные были разделены на три рандомизированные по полу, возрасту и основным клиническим показателям группы. В I группу вошли 20 пациентов, которые принимали эналаприла малеат на фоне базисного лечения глюкокортикоидами (5 человек), купренилом (7 человек), сочетанием глюкокортикоидов с купренилом (8 человек), во II – 20 больных, которые принимали нифедипин на фоне базисной терапии глюкокортикоидами (4 человека), купренилом (8 человек), сочетанием глюкокортикоидов с купренилом (8 человек), а в III – 15 пациентов, получавших только терапию глюкокортикоидами (3 человека), купренилом (2 человека), сочетанием глюкокортикоидов с купренилом (10 человек). Обследование больных проводилось до и после лечения.
Эналаприла малеат назначался пациентам в индивидуально подобранной дозе от 2,5 до 20 мг/сут, которая в основном зависела от исходного уровня артериального давления. Показанием к назначению эналаприла была артериальная гипертония, хроническая сердечная недостаточность (ХСН), поражение почек, синдром Рейно I – II стадии.
Нифедипин назначался пациентам в дозе от 20 до 40 мг/сут. Показанием к назначению нифедипина был синдром Рейно III – IV стадии.
Для оценки ВСР использовался компьютерный анализ 5 минутных фрагментов ритмограммы (РГ) и спектрограммы в покое и в ходе выполнения активной ортостатической пробы (АОП) по методике В.М. Михайлова [8]. При оценки типа РГ мы использовали деление РГ на 4 класса в соответствии с классификацией, предложенной Е.А. Березным и А.М. Рубиным [8, 3]. Во время выполнения АОП мы оценивали реактивность симпатического и парасимпатического отделов ВНС, что послужило характеристикой функционального резерва сердечно-сосудистой системы у больных ССД. Для оценки адекватной реактивности симпато-адреналовой системы использовали прирост отношения LF/HF. Причем в норме данный показатель должен возрасти в 3,5 – 10 раз. Реактивность же парасимпатического отдела ВНС оценивали по значению коэффициента 30:15. О нормальной реактивности данного отдела ВНС при проведении АОП можно говорить, если значение этого показателя находится в пределах от 1,25 до 1,75.
Статистическая обработка полученных результатов проведена с использованием прикладных программ «Statistica – 6.0» [10]. Количественные значения в тексте и таблицах приведены в виде Me [25;75] (Me –медиана; 25 и 75 – 1-й и 3-й квартили), а при нормальном распределении в виде M±σ (М – средняя арифметическая величина, σ - стандартное отклонение). Для статистической оценки результатов использовались непараметрические методы: тест Манна-Уитни и корреляционный анализ Спирмана. Различия считались статистически значимыми при p<0,05.
Полученные результаты. Средний возраст больных ССД I группы составил 46,2±10 лет, II – 44,1±9,33, III – 46,4±1,19 лет, а давность заболевания соответственно – 4,5 [2; 10], 3,5 [2; 8,5], 8 [3; 12] лет.
В конце наблюдения у больных I группы отмечалось снижение относительных значений спектрального анализа ВСР, характеризующих активность симпатического отдела ВНС (табл. 1). Так LF n.u., LF/HF были достоверно ниже в группе больных после лечения эналаприлом. Значение же показателя HF mc2, n.u., %, характеризующего активность парасимпатического отдела ВНС, стало достоверно выше на фоне терапии эналаприлом. Значения основных показателей ВСР (TP, SDNN) и показателей временного анализа (pNN50%, RMSSD), характеризующие активность парасимпатической нервной системы, также были выше после лечения эналаприлом, но не достоверно.
Распределение больных I группы по классу ритмограммы показало увеличение количества пациентов с 1-м классом РГ и уменьшение - со 2-м после терапии эналаприлом (рис. 1).
В I группе больных ССД исходно среднее значение процента прироста отношения LF/HF составило 1,35 [0,49; 3,68], в динамике - 3,87 [1,50; 22,9]. Полученные данные свидетельствуют о достоверном (р=0,01) повышении реактивности симпатического отдела ВНС у больных ССД I группы на фоне терапии эналаприлом.
Таблица 1. Показатели ВСР у больных ССД I группы
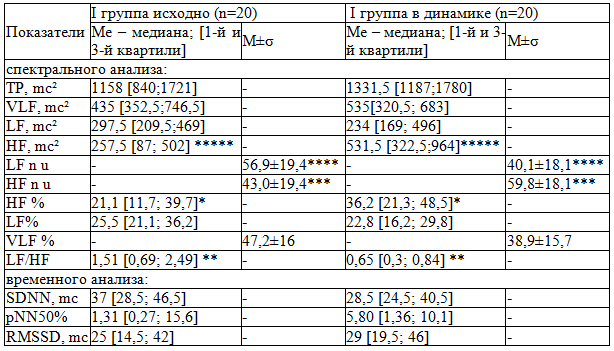
Примечания: *p=0,04; **p=0,008; ***p=0,006; ****p=0,005; *****p=0,002; здесь и далее достоверность различий определялась с помощью непараметрического тест Вилкоксона
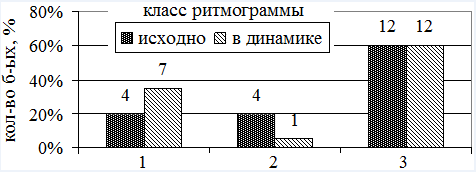
Рис. 1. Распределение больных ССД I группы по классу ритмограммы (над столбиками указано абсолютное число больных)
Средние значения коэффициента 30:15, отражающего реактивность парасимпатического отдела ВНС, исходно и в динамике были низкими и соответственно составили 1,13 [1,07; 1,27] и 1,17 [1,70; 1,26] – p>0,05.
У больных II группы показатели ВСР, характеризующие симпатическую активность ВНС (LF n.u., %, LF/HF), в динамике (на фоне терапии нифедипином) достоверно возросли (табл. 2). Так, значения HF (mc2, n.u., %) и RMSSD (mc), отражающие парасимпатический вклад ВНС, во II группе больных в динамике оказались достоверно ниже исходных. Кроме того, на фоне проводимой терапии нифедипином снизились основные показатели ВСР – TP и SDNN. Однако достоверность получена только по величине SDNN.
На фоне терапии нифидипином распределение больных ССД II группы по классу ритмограммы показало увеличение количества пациентов с 3-м классом РГ и уменьшение - с 1-м её классом (рис. 2).
Таблица 2. Показатели ВСР у больных ССД II группы
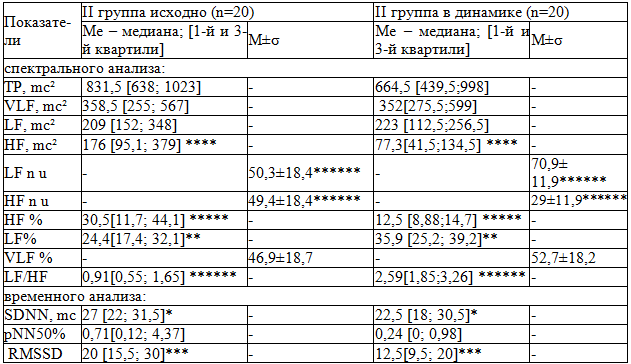
Примечания: *p=0,04; **p=0,01; ***p=0,004; ****p=0,002; *****p=0,001; ******p=0,00008

Рис. 2. Распределение больных ССД II группы по классу ритмограммы (над столбиками указано абсолютное число больных)
Во II группе больных ССД исходно среднее значение процента прироста отношения LF/HF составило 2,17 [0,66; 3,46], в динамике - 0,84 [0,36; 1,97]. Полученные данные свидетельствуют о достоверном (р=0,03) снижении реактивности симпатического отдела ВНС у больных ССД II группы на фоне терапии нифидипином.
Средние значения коэффициента 30:15, отражающего реактивность парасимпатического отдела ВНС, исходно и в динамике были сниженными и соответственно составили 1,19 [1,07; 1,29] и 1,10 [1,05; 1,27] – p>0,05.
В III группе больных ССД значения показателей ВСР в ходе динамического наблюдения существенно не менялись (табл. 3).
При распределении больных ССД III группы по классам ритмограммы существенных отличий в преобладании того или иного класса РГ до и после лечения также не получено (рис. 3).
В III группе больных ССД средние значения процента прироста отношения LF/HF практически не отличались в динамике от исходных (соответственно 1,66 [0,77; 1,85] и 1,72 [0,41; 3,35]).
Таблица 3. Показатели ВСР у больных ССД III группы
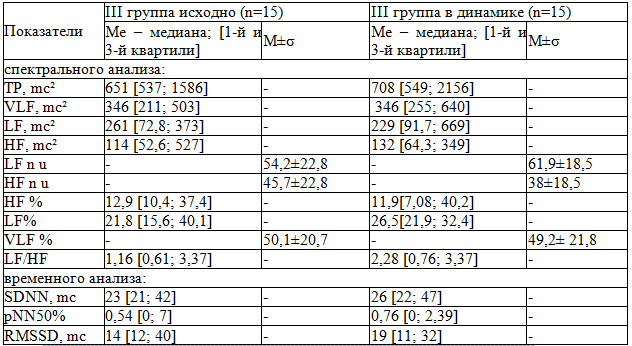

Рис. 3. Распределение больных ССД III группы по классу ритмограммы (над столбиками указано абсолютное число больных)
Средние значения коэффициента 30:15, отражающего реактивность парасимпатического отдела ВНС при проведении АОП, были снижены и составили исходно и в динамике соответственно 1,13 [1,09; 1,32] и 1,1 [1,05; 1,22] – p>0,05.
Заключение. На фоне лечения эналаприлом происходит снижение активности симпатической нервной системы, о чём свидетельствует уменьшение низкочастотных волн LF и LF/HF, а также снижение количества пациентов со 2 классом ритмограммы. Активность парасимпатического влияния, напротив, повышается, о чём говорит увеличение высокочастотных волн HF и возрастание больных с 1 классом ритмограммы.
Процент прироста отношения LF/HF оказался достоверно выше у пациентов после лечения эналаприлом, что свидетельствует об адекватной реакции симпатической нервной системы, в данном случае на ортостаз. Реактивность же парасимпатической нервной системы на фоне лечения эналаприлом не изменилась. Об этом говорит отсутствие прироста коэффициента 30:15 в динамике.
На фоне терапии нифедипином достоверно возросли показатели ВСР, характеризующие активность симпатической нервной системы (LF, LF/HF). В тоже время снизились показатели, отражающие вклад парасимпатического отдела ВНС (HF, RMSSD) и существенно уменьшилась частота выявления больных с 1 классом ритмограммы. Один из основных показателей ВСР (SDNN) также снизился.
Процент прироста отношения LF/HF оказался достоверно ниже на фоне терапии нифедипином, что говорит о снижении реактивности симпато-адреналовой системы у наших пациентов. На фоне лечения нифедипином сохранилось снижение реактивности парасимпатического отдела ВНС.
У больных, получающих только базисную терапию (III группа), существенных изменений показателей ВСР не произошло.
