Введение. Современная концепция анестезиологии базируется на основном принципе - создании максимально эффективной и, в тоже время, безопасной модели общей анестезии. С другой стороны, современная плановая хирургия, в рамках увеличения производительности операционной, требует от анестезиолога проведения не только эффективной и безопасной, но и предсказуемой по времени анестезии, с тенденцией к уменьшению неоперативного времени. Для обеспечения своевременного и безопасного выхода из анестезии и сокращения времени нахождения больного в операционной применяется широкий арсенал современных анестетиков, миорелаксантов и методов интраоперационного мониторинга.
Однако, решение этого вопроса невозможно без применения отлаженной методики обратной связи между пациентом и врачом-анестезиологом во время проведения анестезии [2], что актуально как для уровня глубины анестезии, так и для уровня нейромышечного блока [6].
Общепринятые методики оценки влияния анестетиков на больного, основанные на изучении параметров центральной и периферической гемодинамики, а также оценка глубины нейромышечного блока по времени действия релаксанта, либо по реакции хирурга - часто оказываются малоинформативными, что приводит к наличию у пациента остаточной кураризации [1] и связанных с этим жизнеугрожающих дыхательных осложнений. По данным G. Cammu и соавт. (2006) [4] от 3,5 до 64% пациентов имеют признаки недостаточного восстановления нейромышечной проводимости (НМП) при поступлении из операционной. Наиболее часто встречающимися респираторными осложнениями, связанными с остаточным нейромышечным блоком (НМБ) при использовании миорелаксантов в отделении интенсивной терапии, являются тяжелая гипоксемия (59%) и обструкция верхних дыхательных путей (34,4%) [7]. Сочетание различных осложнений авторы наблюдали в 34,4% случаев. H. Berg и соавт. (1997) [3] отметили формирование легочных инфильтратов и ателектазов у 6,7% больных с остаточным НМБ.
Интранаркозное пробуждение, т.е. неадекватность анестезии, является одним из наиболее серьёзных критических инцидентов в анестезиологии и по данным разных авторов составляет от 0,07 до 0,18% [5]. Наиболее травматичным для пациента и незаметным для анестезиолога без специального мониторинга является интранаркозное пробуждение на фоне полного нейромышечного блока.
Комплексный расширенный мониторинг анестезии может помочь оптимизировать введение препаратов для анестезии, снизить затраты и улучшить результаты лечения пациентов.
Цель исследования: выработать алгоритмы безопасного управления глубиной наркоза и нейромышечной проводимости на этапах быстрой последовательной индукции и выхода из анестезии.
Материалы и методы. На базе ФГБУ «Клиническая больница» Управления делами Президента РФ, г. Москва было проведено исследование, в которое было включено 120 пациентов, которым предстояло плановое лапароскопическое хирургическое вмешательство на органах брюшной полости под эндотрахеальной комбинированной анестезией с применением миорелаксантов.
Больные случайным образом были распределены в одну из 3-х групп, которые отличались видом анестетика для индукции анестезии и использованием клинических или аппаратных методов мониторинга уровня сознания и уровня нейромышечной проводимости: 1-я группа – в/в анестетик для индукции анестезии – пропофол, клинические методы мониторинга уровня сознания и уровня нейромышечной проводимости (n=40); 2-я группа – в/в анестетик для индукции анестезии – пропофол, аппаратные методы мониторинга уровня сознания и уровня нейромышечной проводимости (n=40); 3-я группа – ингаляционный анестетик для индукции анестезии – севофлюран, аппаратные методы мониторинга уровня сознания и уровня нейромышечной проводимости (n=40). Пациент включался в исследование, если он удовлетворял следующим критериям: возраст от 18 лет до 69 лет; отсутствие острых заболеваний; компенсация хронической патологии (степень риска по ASA не более III класса), предполагаемая длительность операции не более 2-х часов. Группы были сравнимы по возрастному составу, структуре сопутствующей патологии и полу.
Все пациенты за 15 минут до поступления в операционную получали стандартную премедикацию в условиях профильного отделения: кеторолак 1,0 мл в/м; атропин 1,0 мл в/м и реланиум 2,0 мл в/м. Премедикация на операционном столе включала фентанил 0,1-0,2 мг и дексаметазон 4 мг за 60 сек до индукции.
Индукция производилась в группе 1 и 2 пропофолом в дозе 1,5-2,5 мг/кг; в группе 3 индукция производилась севофлюраном через лицевую маску с предварительным заполнением контура наркозного аппарата смесью, содержащей не менее 5 об% севофлюрана.
Индукция производилась до достижения хирургической стадии анестезии по клиническим признакам и значениям индекса вызванных слуховых потенциалов (AEP) не выше 30 и значениям биспектрального индекса (BIS) не выше 60. Для поддержания анестезии использовали газонаркотическую смесь со сниженным газотоком: 1-2 л/мин = О2 + Air + Sev в концентрации 1,0-3,0 об% при этом величины минимальная альвеолярная концентрация (МАК) составляли 0,8-1,2, FiO2=35-40%. Дополнительная аналгезия фентанилом 0,005% - 0,05-0,1мг болюсно.
Во всех группах производилась мономиорелаксация рокурониумом бромидом. Индукционная доза рокурониума для интубации составляла 0,6 мг/кг. Поддерживающую дозу рокурониума бромида 0,15 мг/кг вводили при появлении второго ответа на четырехразрядную (TOF) стимуляцию.
При выходе из анестезии оценивали уровень сознания и глубину нейромышечного блока, при показателях TOF < 0,9 или при клинических признаках остаточного нейромышечного блока производилась декураризация неостигмином 15 мкг/кг с предварительным введением 0,5 мл атропина либо сугаммадексом – 2 мг/кг для восстановления нейромышечной проводимости. После декураризации и экстубации оценивали появление таких побочных эффектов как: брадикардия, тахикардия, гиперсаливация, стридор, бронхоспазм, повышенная бронхиальная секреция, тошнота, рвота, дыхательная недостаточность.
Отмечалось время нахождения больного в операционной от момента окончания оперативного вмешательства, до момента выезда пациента из операционной.
Интраоперационно измерялись параметры гемодинамики: электрокардиограмма (ЭКГ), неинвазивное артериальное давление (НИАД), насыщение крови кислородом (SаO2), частота сердечных сокращений (ЧСС). Комплексный мониторинг уровня сознания и нейромышечной проводимости производился мониторами АЕР/BIS и TOF-watch в течение всей анестезии с фиксацией на следующих этапах: после индукции анестезии; при достижении АЕР ≤ 30(BIS ≤ 60), или при наступлении глубокой седации по клиническим признакам, когда вводилась индукционная доза миорелаксанта (Рокурония бромид) в дозе 0,6 мг/кг, при достижении TOF-0, или при наступлении полного блока по клиническим признакам; после интубации трахеи; через 5 минут после интубации трахеи; в течение всей операции; на этапе выхода из анестезии; на момент экстубации.
Результаты исследования и их обсуждение. При сравнении временных интервалов и условий интубации были получены следующие результаты (табл. 1).
Таблица 1. Сравнение временных интервалов во время индукции и условий для интубации
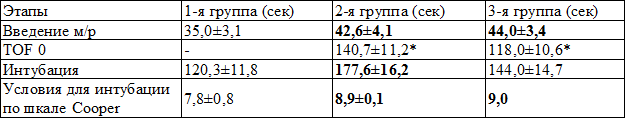
Примечание: жирным шрифтом выделены значения показателей, имеющие достоверные различия с контрольной группой (р<0,05). Звездочками отмечена достоверность различий в группах с дополнительным мониторингом (р<0,05)
При сравнении временных интервалов во время индукции анестезии обращает на себя внимание достоверная разница во времени введения миорелаксанта в группах с дополнительным мониторингом по сравнению с 1 группой. Так время введения миорелаксанта в группе 2 составило 42,6±4,1 сек., что на 18% больше, чем в 1 группе (35,0±3,1 сек., р<0,05); а время введения миорелаксанта в группе 3 составило 44,0±3,4 сек, что на 20% больше, чем в 1 группе (35,0±3,1 сек., р<0,05). Меньший промежуток времени между введением анестетика и введением миорелаксанта в 1 группе связан с тем, что миорелаксант начинали вводить после исчезновения рефлексов, а в группах с дополнительным мониторингом ориентировались прежде всего на показатель мониторинга сознания АЕР/BIS.
Интубация трахеи происходила через 120,3±11,8 сек после введения анестетика в группе 1, через 177,6±16,2 сек в группе 2, и через 144,0±14,7 сек в группе 3 (рис. 1). Причем время интубации во 2 группе достоверно на 32% больше, чем в 1 группе (р<0,05), в то время как в 3 группе время интубации больше по сравнению с 1 группой всего на 16% (р>0,05).
Время от введения миорелаксанта до интубации трахеи в группе Пропофол было достоверно ниже, чем во 2 группе (85,3±5,1 сек против 135,0±9,6 сек, р<0,05) и в 3 группе (85,3±5,1 сек против 100±8,6 сек, р<0,05).
В то же время при сравнении 2 и 3 групп, отмечается достоверная разница как во времени от введения анестетика до интубации трахеи, так и от введения релаксанта до интубации трахеи. Время от введения анестетика до интубации трахеи во 2 группе было на 33,6 сек (на 19%) больше, чем в 3 группе, а время от введения миорелаксанта до интубации трахеи было больше на 35 сек (на 35%).
Следует в свою очередь отметить, что в контрольной группе без дополнительного мониторинга наблюдается не только наименьшее время от введения миорелаксантов до интубации (85,3±4,9 сек), но и худшие условия для интубации по шкале Cooper (7,8±0,8).
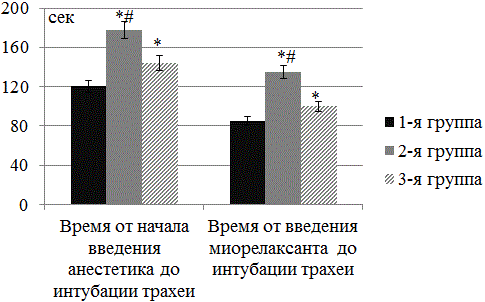
Рис. 1. Сравнение временных интервалов от введения анестетика до интубации трахеи и от введения миорелаксанта до интубации трахеи в группах (n=120; М±σ; * - достоверность отличий по сравнению с контрольной группой р<0,05, # - достоверность отличий между 2 и 3 группами р<0,05).
В то же время, в 3 группе отмечается достоверно большее время от введения миорелаксанта до интубации трахеи (больше на 18%) по сравнению с группой контроля (100±7,1 сек против 85,3±4,9 сек), при значительно лучших условиях для интубации (9,0 против 7,8±0,8). А также, достоверно меньшее время от введения миорелаксанта до интубации трахеи (меньше на 35%) по сравнению со 2 группой (100±7,1 сек против 135,0±4,5 сек) при сравнимых условиях интубации по шкале Cooper (9,0 против 8,9±0,1).
Таким образом, использование севорана для индукции анестезии снижает время наступления TOF0 и позволяет раньше произвести интубацию трахеи в более комфортных условиях, по сравнению с индукцией пропофолом.
Условия для интубации по шкале Cooper достоверно лучше в группах с дополнительным мониторингом (8,9±0,1 во 2 группе; 9,0 в 3 группе) по сравнению с 1 группой (7,8±0,8, р<0,05).
Таким образом, несмотря на меньшее время введения миорелаксанта и интубации в 1 группе, условия для интубации в ней были хуже.
Глубина анестезии (рис. 2 и 3) в группах с дополнительным мониторингом на момент введения анестетика существенно не различалась: АЕР 59,8±0,9 (BIS 98,6±0,3) и 59,6±0,5 (BIS 99,3±0,5) в группах 2 и 3 соответственно. Также не отмечено достоверной разницы показателей во 2 и 3 группах на этапе TOF0 (AEP 20,3±1,4 и 20,8±1,6; BIS 33,8±2,1 и 34,6±1,8) и через 5 минут после интубации (AEP 21,9±0,4 и 20,7±0,3; BIS 36,5±2,0 и 34,7±1,1 соответственно). Тем не менее на этапах введения миорелаксантов отмечена достоверная разница в показателях АЕР (25,4±1,9 во 2 группе и 31,6±3,2 в 3 группе, р<0,05) и BIS (42,3±2,6 во 2 группе и 52,6±3,1 в 3 группе, р<0,05). Показатели глубины анестезии на этапе интубации также были достоверно различны, хотя и не выходили за пределы интервала безопасности (AEP 21,3±0,5 и 17,4±0,8; BIS 35,0±1,9 и 29,3±1,4, во 2 и 3 группах соответственно).
В целом следует отметить более плавное снижение уровня сознания в 3 группе.

Рис. 2. Динамика BIS на этапе индукции анестезии. Стрелками указаны значения показателей, имеющие достоверные различия в группах с дополнительным мониторингом (р<0,05)
Сравнивая показатели среднее артериальное давление (АДср) во всех трех группах (рис. 4) следует отметить, что исходные показатели во всех 3 группах существенно не отличались (101,3±5,1 мм.рт.ст. в 1 группе, 100,6±2,7 мм.рт.ст. во 2 группе и 100,8±5,1 мм.рт.ст. в 3 группе). Также не отмечено существенных различий на этапе введения миорелаксантов (85,3±7,8 мм.рт.ст.; 88,6±5,7 мм.рт.ст. и 90,3±4,1 мм.рт.ст. соответственно). На этапе TOF0 не отмечено достоверной разницы в показателях АДср в группах с дополнительным мониторингом (80,4±5,3 мм.рт.ст. во 2 группе и 81,4±5,7 мм.рт.ст. в 3 группе).
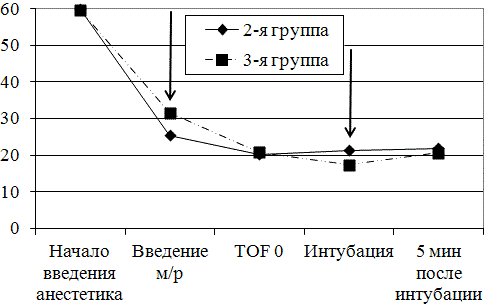
Рис. 3. Динамика АЕР на этапе индукции анестезии. Стрелками указаны значения показателей, имеющие достоверные различия в группах с дополнительным мониторингом (р<0,05)
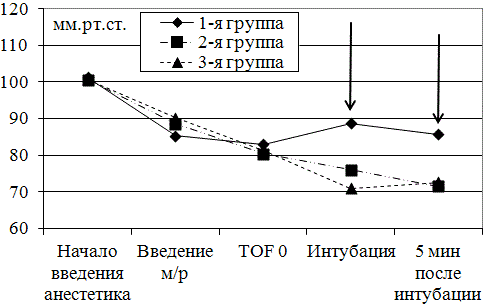
Рис. 4. Сравнение показателей АДср на разных этапах индукции анестезии. Стрелками указаны значения показателей, имеющие достоверные различия по сравнению с группой контроля (р<0,05)
Тем не менее, во время интубации и через 5 минут после интубации отмечается достоверная разница в показателях АДср между группами с дополнительным мониторингом (2 и 3 группы) и контрольной группой (1 группа). Так на этапе интубации АДср во 2 и 3 группах было достоверно ниже, чем в 1 группе (76,0±6,3 мм.рт.ст. и 71,0±6,3 мм.рт.ст. – соответственно против 85,7±6,1 мм.рт.ст.). Аналогично через 5 минут после интубации (71,5±2,2 мм.рт.ст. во 2 группе; 72,6±3,5 мм.рт.ст. в 3 группе против 85,7±6,1 мм.рт.ст. в 1 группе).
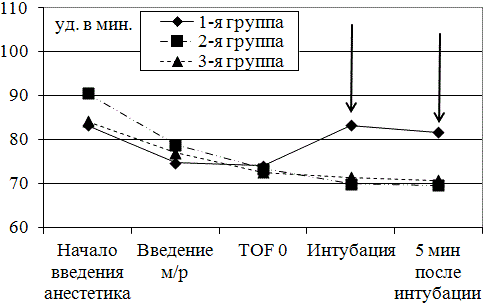
Рис. 5. Сравнение показателей ЧСС на разных этапах индукции анестезии. Стрелками указаны значения показателей, имеющие достоверные различия по сравнению с группой контроля (р<0,05)
При сравнении показателей ЧСС на различных этапах индукции анестезии (рис. 5) следует отметить, что различия показателей между группами на этапах начала анестезии и введения миорелаксанта были недостоверными. Также как и различия показателей во 2 и 3 группах на этапе TOF0.
В то время как на этапах интубации и через 5 минут после интубации уровень ЧСС в группе 1 был достоверно выше, чем в группах с дополнительным мониторингом. Так ЧСС в 1 группе во время интубации и через 5 минут после интубации составил 83,3±5,8 и 81,7±3,9 уд. в мин. соответственно, во 2 группе 70,0±5,7 и 69,6±5,1 уд. в мин. соответственно и в 3 группе 71,4±4,2 и 70,8±5,4 уд. в мин. соответственно.
Более высокое АДср. и ЧСС в 1 группе на этапах интубации и через 5 минут после интубации связано, по-видимому, с гипердинамическим синдромом на фоне недостаточного уровня анестезии, по сравнению с группами с дополнительным мониторингом.
При сравнении времени нахождения больного в операционной после окончания операции (рис. 6) обращают на себя внимание достоверные различия между контрольной группой и группами с дополнительным мониторингом. Так время от окончания операции до экстубации в 1 группе составило 10,5±0,7 мин, что на 4,4 мин (72%) больше, чем во 2 группе (6,1±0,5 мин) и на 5,3 мин (102%) больше, чем в 3 группе (5,2±0,4 мин). Аналогично время от окончания операции до выезда из операционной в 1 группе составило 17,3±1,1 мин, что на 6,6 мин (62%) больше, чем во 2 группе (10,7±0,9 мин) и на 7,9 мин (84%) больше, чем в 3 группе (9,4±0,8 мин).
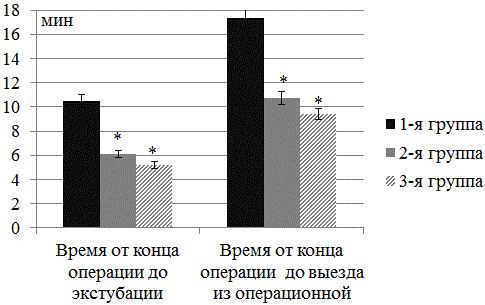
Рис. 6. Время нахождения больного в операционной после окончания операции (n=120; М±σ; * - достоверность отличий по сравнению с контрольной группой р<0,05)
Таким образом, использование дополнительного мониторинга позволяет уменьшить время нахождения больного в операционной после операции на 6,6-7,9 минут (62-84%).
Сравнивая количество пациентов в группах, которым назначали декураризацию после окончания операции следует отметить, что максимальное количество пациентов приходится на 1 группу (29 пациентов из 40 – 72,5%), в то время как в группах с дополнительным мониторингом отмечается более низкие показатели (18 во 2 группе – 45% и 21 в 3 группе – 52,5%).
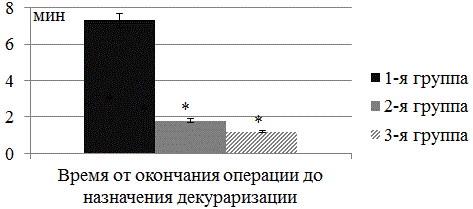
Рис. 7. Сравнение времени от окончания операции до назначения декураризации (n=120; М±σ; *-достоверность отличий по сравнению с контрольной группой р<0,05)
Время от окончания операции до назначения декураризации (рис. 7) в 1 группе также было достоверно больше, чем во 2 и 3 группах (7,3±0,6 мин против 1,8±0,1 мин и 1,2±0,1 мин соответственно). Данные результаты, скорее всего связаны с тем, что при отсутствии комплексного мониторинга нейромышечной проводимости и глубины седации, анестезиолог ждет появления признаков пробуждения пациента. Если пациент долго не просыпается после окончания операции, анестезиолог чаще всего принимает решение о декураризации пациента. При наличии же комплексного мониторинга анестезиолог сразу принимает решении о необходимости декураризации и таким образом уменьшает время нахождения больного в операционной в случае остаточного нейромышечного блока.
Сравнивая время восстановления до TOF≥0.9 после проведения декураризации сугаммадексом наблюдается отсутствие существенных различий в группах (1,9±0,1 мин в 1 группе, 2,1±0,1 мин во 2 группе и 2,1±0,1 мин в 3 группе; р>0,05). Также не выявлено существенных различий в группах при сравнении времени восстановления до TOF≥0.9 после проведения декураризации неостигмином с предварительным введением атропина (9,1±0,8 мин в 1 группе, 8,3±0,6 мин во 2 группе и 8,8±0,6 мин в 3 группе; р>0,05).
В то же время, при сравнении времени восстановления до TOF≥0.9 между сугаммадексом и неостигмином отмечается достоверная разница. Так в 1-й группе время достижения TOF≥0.9 при применении сугаммадекса составило 1,9±0,1 мин, что на 7,9 мин меньше (более чем в 4 раза), чем при применении неостигмина (9,1±0,8 мин). Во 2-й группе время достижения TOF≥0,9 после сугаммадекса составило 2,1±0,1 мин против 8,3±0,6 мин после неостигмина, т.е. на 6,2 мин (в 4 раза) меньше. В 3-й группе время достижения TOF≥0.9 после сугаммадекса также было достоверно меньше на 6,7 мин (более чем в 4 раза) по сравнению с использованием неостигмина (2,1±0,1 мин против 8,8±0,6 мин соответственно).
При сравнении нежелательных эффектов у больных после экстубации без предварительной декураризации с декураризацией сугаммадексом либо неостигмином, следует отметить, что во всех группах отмечены случаи тахикардии и тошноты, однако количество случаев в группах различно. Тахикардия наблюдалась у всех пациентов получивших декураризацию неостигмином с предварительным введением атропина, у 15% пациентов без декураризации и у 13% пациентов с предварительной декураризацией сугаммадексом. Тошнота отмечалась у 72% пациентов после введения неостигмина с атропином, у 8% пациентов без декураризации и у 5% пациентов после введения сугаммадекса. Рвота отмечалась у 48% пациентов после неостигмина и у 2% пациентов без декураризации. Также следует отметить, что только у пациентов после декураризации неостигмином с атропином наблюдались такие побочные эффекты, как гиперсаливация (55%), бронхоспазм (10%), повышенная бронхиальная секреция (31%). У пациентов без декураризации следует особенно обратить внимание на наличие явлений стридора (10%) и дыхательной недостаточности (37%), которые отсутствуют у пациентов с декураризацией, что является клиническими признаками остаточной кураризации. В целом следует отметить наименьшее количество нежелательных эффектов при применении сугаммадекса.
Инструментальные методы измерения глубины анестезии с функцией расчета биспектрального индекса и индекса вызванных слуховых потенциалов вместе с акцелерометрическим мониторингом нейромышечной проводимости могут существенно повысить качество и безопасность анестезии, за счет существенного снижения вероятности интранаркозного пробуждения больного, уменьшения времени нахождения больного в операционной и контроля остаточной кураризации.
Выводы
1. Нейромониторинг анестезии позволяет достоверно улучшить условия для интубации трахеи по шкале Cooper.
2. Используя данные нейромониторинга, нам удалось на треть ускорить процесс интубации трахеи при индукции севофлюраном в сравнении с пропофолом.
3. С помощью нейромониторинга можно оперативно подбирать как дозу анестетика, так и дозу миорелаксанта в зависимости от клинических реалий, обеспечивая необходимую плавность изменения уровня сознания пациента.
4. Применение нейромониторинга при анестезии, у обсуждаемой категории больных, позволяет 1,5-2 раза уменьшить время между окончанием операции и экстубацией трахеи; при этом операционная освобождается для дальнейшего использования на 6-8 минут раньше.
5. Эффективность применения миорелаксантов при анестезии с нейромониторингом поддается качественной и количественной оценке, что позволяет своевременно оптимизировать тактику декураризации, во избежание избыточных показаний к этой процедуре или чрезмерного затягивания ее начала.
