Введение. Наружные грыжи живота различной локализации встречаются у 3-4% населения и представляют собой одно из наиболее частых заболеваний, которые требуют хирургического лечения [2,3].
У 40% пациентов заболевание проявляется в наиболее работоспособном возрасте.
Одним из путей повышения эффективности медицинской помощи является развитие хирургии «стационара одного дня», которое характеризуется неуклонной тенденцией к расширению объема оперативного лечения, причем развитие амбулаторной герниохирургии признано ведущим направлением [1,4].
По мнению большинства исследователей, большая доля экономических расходов в здравоохранении связана с пребыванием пациентов в палатах больниц [9,10].
Среди экономических потерь стационаров с круглосуточным пребыванием выделяют:
- простой коек;
- недостаточное использование имеющихся ресурсов.
Внедрение стационар замещающих технологий может способствовать оптимизации экономических расходов на стационарную медицинскую помощь в здравоохранении Российской Федерации [2,6].
Понятие «стационара одного дня» включает в себя пребывание больного на койке лишь несколько часов после операции с последующим патронажным наблюдением на дому. Такая система распространена в странах с развитой медицинской инфраструктурой, и она не исключает при необходимости или при желании пациента оставление его под наблюдением до следующих суток, произведение перевязок и выписку под наблюдение хирурга по месту жительства [5,7,8].
Пребывание пациента в послеоперационном периоде в домашних, комфортных и привычных условиях, способствует улучшению их настроя на лечение, что сказывается на результатах оказания медицинской помощи и ведет к повышению ее комплаентности.
Уменьшается длительность проводимого лечения. Большинство пациентов дает положительную оценку деятельности «стационаров одного дня» по причине отсутствия психоэмоциональной нагрузки от пребывания в стационаре [7,9,10].
Хирургия «стационара одного дня» позволяет решить следующие основные задачи, среди которых: повышение охвата населения различными видами медицинской помощи, разгрузка стационаров вследствие уменьшения числа больных, имеющих нетяжелые формы заболевания, сокращение сроков госпитализации с нетяжелыми заболеваниями без ухудшения непосредственных послеоперационных результатов и снижение финансовых расходов на лечение [1,2,6].
Являясь методом выбора, хирургия «стационара одного дня» позволяет увеличивать количество выполняемых герниопластик при паховых и пупочных грыжах, не снижая качества оказываемой медицинской помощи [2,3].
Кроме того, отмечено уменьшение количества послеоперационных инфекционных осложнений по сравнению со стационарами, что обусловлено правильным отбором больных, их ранней активизацией, улучшением легочной вентиляции и сердечно-сосудистой циркуляции, а также отсутствием длительного пребывания пациента в условиях внутригоспитальной инфекции [5].
Цель исследования. Сравнение результатов лечения пациентов с паховыми и пупочными грыжами в стационаре многодневного пребывания и стационаре одного дня.
Материалы и методы. Проанализированы статистические данные 114 пациентов (1 группа), которую составили 65 человек (62 мужчин и 3 женщины), страдающих паховой грыжей и 49 человек (28 мужчин и 21 женщина), страдающих пупочной грыжей.
Данная группа пациентов была прооперирована в стационаре одного дня в ГБУЗ ГП №22 ДЗМ в период с 2015 года по 2017 год.
Средний возраст пациентов, имеющих паховые грыжи, составил 41,3±2,07 лет. Средний возраст пациентов с пупочными грыжами составил 38,5±1,93 лет.
Вторую группу составили 117 пациентов: 67 с паховой грыжей (60 мужчин и 7 женщин) и 50 человек с пупочной грыжей (27 мужчин и 23 женщины), которые находились на стационарном лечении и были прооперированы в Городской клинической больнице №64 в 2015-2016 г.
Средний возраст пациентов с паховыми грыжами составил -43,2±2,16 лет, средний возраст пациентов с пупочными грыжами составил- 40,4 ±2,02 лет.
Учитывая, что оперативное вмешательство у пациентов первой группы выполнялось в стационаре одного дня, проведение обследования включало полный спектр лабораторных и инструментальных методов исследования для выявления сопутствующей патологии.
При лечении паховых грыж у пациентов обеих групп была проведена герниопластика по Лихтенштейну и Бассини. При лечении пупочных грыж у пациентов обеих групп были проведены герниопластика по Мейо и пластика пупочного кольца проленовой сеткой.
Статистическая обработка материала проводилась с использованием прикладных программ Microsoft Excel 2007 и включала расчет t-критерия Стьюдента; полученные результаты считали достоверными при р<0,05.
Результаты. Для обезболивания при хирургическом вмешательстве в стационаре одного дня была проведена местная и сочетанная виды анестезий (местная и внутривенная).
Осложнений, связанных с анестезиологическим пособием, выявлено не было. После проведения оперативного вмешательства с целью уменьшения болевого синдрома были использованы нестероидные противовоспалительные препараты.
В стационаре, в основном, была использована спинальная анестезия.
В ходе работы были получены следующие результаты (табл.1).
Таблица 1. Сравнительная характеристика основных показателей проведенного лечения у пациентов первой и второй групп
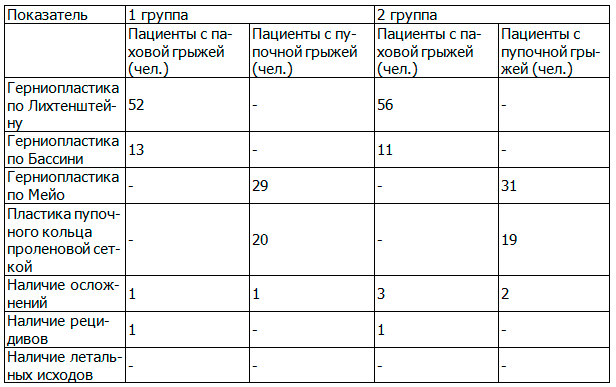
Согласно представленным данным, у пациентов первой группы герниопластика по Лихтенштейну была выполнена в 80% случаев, по Бассини - в 20%. У пациентов второй группы: в 83,6% и 16,4% соответственно.
У пациентов первой группы герниопластика по Мейо была выполнена в 59,2% случаев; пластика пупочного кольца проленовой сеткой - в 40,8% случаев.
У пациентов второй группы соответственно в 62% и в 38% случаев (рис.1).
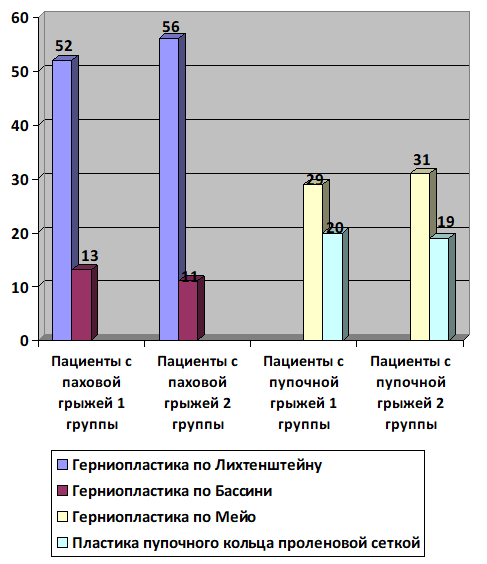
Рис. 1 Сравнительная характеристика вида оперативных вмешательств у пациентов первой и второй групп в зависимости от нозологии.
Таким образом, тактика ведения пациентов с паховыми и пупочными грыжами была практически одинаковой, вне зависимости от места пребывания (стационар «одного дня» или стационар многодневного пребывания).
При сравнении результатов лечения больных с паховыми и пупочными грыжами в стационаре «одного дня» и многодневном стационаре был сделан вывод о том, что нет существенной разницы в плане развития послеоперационных осложнений.
Из 114 пациентов, прооперированных в стационаре одного дня, у 2 были выявлены осложнения: первое - у пациента с пупочной грыжей (кровотечение при выделении большого сальника от грыжевого мешка; установлен дренаж, который был удален на следующий день в связи с отсутствием отделяемого); второе - у пациента с паховой грыжей (серома послеоперационной раны).
Из прооперированных 117 пациентов второй группы, осложнения у пациентов с паховой грыжей были зафиксированы у 3 человек (серома - у 1 пациента, нагноение раны - у 1 человека, острый орхит - у 1 человека); у 2-х человек с пупочной грыжей (серома).
Рецидив у пациентов первой и второй групп был выявлен в единичных случаях: у пациента первой группы через два года; у пациента второй группы-через один год после операции.
Летальных исходов в обеих группах выявлено не было.
Отмечено, что в стационаре одного дня время оперативного вмешательства меньше как по поводу паховых, так и пупочных грыж (45,2±2,26 мин. и 48,5±2,43 мин. соответственно) против стационара (54,6±2,73 мин. и 57,9±2,90 мин. соответственно).
Длительность пребывания пациента в стационаре одного дня сокращено (р<0,05), что существенно ограничивает контактирование пациента с внутрибольничной инфекцией и способствует ранней активации прооперированного (табл. 2, рис. 2).
Таблица 2. Сравнительная характеристика средней длительности оперативного вмешательства и длительности пребывания в стационаре у пациентов первой и второй групп
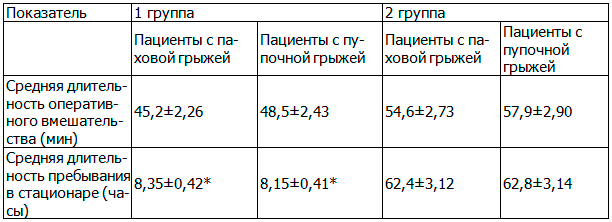
Примечание: *р < 0,05 - достоверность различия показателя средней длительности пребывания в стационаре между пациентами с паховыми и пупочными грыжами первой и второй групп.
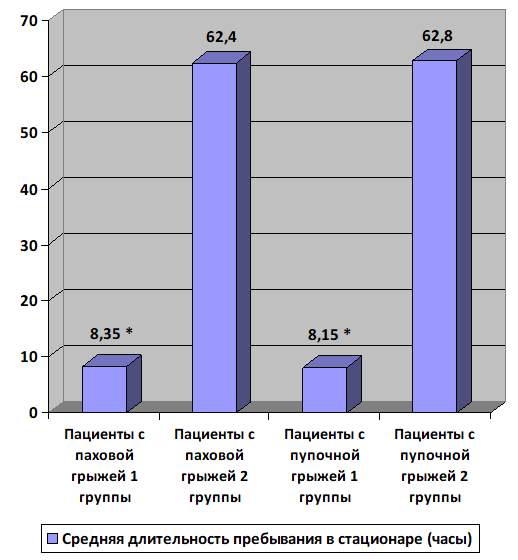
Рис. 2. Сравнительная характеристика средней длительности пребывания в стационаре (часы) пациентов первой и второй групп: *р < 0,05 - достоверность различия показателя средней длительности пребывания в стационаре между пациентами с паховыми и пупочными грыжами первой и второй групп.
Выводы
- Современные виды оперативных вмешательств по поводу грыж (с учетом показаний и отсутствием противопоказаний) позволяют успешно проводить лечение в условиях стационара одного дня;
- Пребывание пациента в стационаре одного дня вследствие сокращения срока госпитализации позволяет уменьшить государственные расходы на приобретение медикаментозных средств, питания и других затрат, связанных с обслуживанием больных.
