Введение
В ходе планирования реконструктивных вмешательств на кисти особое место отводится восстановлению полноценного кожного покрова [1, 2, 4]. Метод кровоснабжаемой кожной пластики позволяет воссоздать естественный покров, служащий ложем для подлежащих сухожилий и мышц, и не ограничивающий движения пальцев [1-3]. Учитывая большое разнообразие описанных на сегодняшний день вариантов кожной пластики, сформировалась концепция «рабочего лоскута», отвечающего заданным требованиям реконструкции определенного сегмента: константность анатомии сосудистой ножки, относительная легкость выделения лоскута и адаптации его в зоне дефекта мягких тканей, однотипность свойств кожи (цвет, тургор, эластичность) лоскута и реципиентной зоны, легкость воспроизведения оперативной техники забора, прогнозируемые хорошие результаты использования [5].
Всем этим требованиям, применительно к реконструкции тыльной поверхности кисти и первого межпальцевого промежутка, наиболее полно, на наш взгляд, отвечает задний межкостный лоскут предплечья [6, 7].
Цель исследования: изучить ближайшие и отдаленные результаты пластики кисти задним межкостным лоскутом предплечья у пациентов с дефектами мягких тканей кисти, сформировавшимися в результате перенесенной травмы или заболевания кисти.
Материалы и методы
Работа основана на опыте лечения 23 пациентов. Подавляющее большинство наблюдений (11 случаев) составили пациенты с последствиями механической травмы кисти, последствия термической и комбинированной (минно-взрывной) травмы кисти составили 5 и 2 наблюдения соответственно, еще в 5 случаях имели место фиброз и изъязвление кожи тыла кисти на фоне олеогранулём, развившихся в результате подкожного введения вазелина в область пястно-фаланговых суставов. Все пациенты лечились в отделении микрохирургии и травмы кисти (№3) ФГБУ ЦИТО им. Н.Н. Приорова МЗ РФ в период с 2008 по 2013 г. Всего за указанный период было прооперировано 18 мужчин и 5 женщин в возрасте от 21 года до 56 лет (средний возраст 39,8±10,7 лет).
Задний межкостный лоскут предплечья использовался для пластики частей кисти, наиболее важных для ее функции и/или подвергшихся наибольшему разрушению. Так, в 8 наблюдениях лоскут был использован для пластики I межпальцевого промежутка кисти, в 6 случаях для закрытия дефекта мягких тканей тыльной поверхности I луча кисти, и в 9 наблюдениях лоскутом была укрыта тыльная поверхность пястно-фаланговых суставов.
Пластика всех перечисленных сегментов кисти была выполнена задним межкостным лоскутом в его несвободном ротационном кожно-фасциальном варианте. Это позволило избежать необходимости шва сосудов и сократить продолжительность операции. Предоперационное планирование проводилось по данным цветного допплеровского картирования сосудов предплечья или эхолокации портативным допплеровским датчиком. При этом определяли: наличие заднего межкостного сосудистого пучка, присутствие анастомозов задних межкостных сосудов с ветвями лучевой и локтевой артерий на уровне дистального луче-локтевого сочленения необходимых для использования его в несвободном варианте, проекцию основного перфорантного сосудистого пучка на границе проксимальной 1/3 и дистальных 2/3 предплечья.
Оперативная техника выделения лоскута во всех случаях не отличалась от стандартной, детально описанной в работах E. Zancolli, С. Penteado, P. Bayon [6-8]. Все операции выполнялись на обескровленной конечности, с использованием оптического увеличения в 3,5-4,5 раза.
Результаты
Средняя площадь заднего межкостного лоскута предплечья составила 61,7±8,2 см². Средняя длина сосудистой ножки лоскута – 14,3±1,3 см. Длина сосудистой ножки определялась расстоянием между точкой ротации (дистальной соединительной ветвью передней межкостной артерии) и проксимальной границей лоскута на предплечье.
В связи с тем, что патология кисти в группе пациентов отличалась большим разнообразием, многим из них проводилось многоэтапное лечение и/или сочетанные операции (сухожильные пластики, транспозиции, шов нервов или аутонейропластика, кожно-костные реконструкции лучей кисти или свободная пересадка пальцев со стопы на кисть), что не позволило объективно оценить вклад мягкотканной реконструкции в восстановление функции кисти с помощью существующих шкал и опросников.
Оценка результатов пластики кисти задним межкостным лоскутом предплечья нами проводилась по следующим критериям:
1.Процент площади приживления лоскута в сроки до 3 нед.
2.Наличие/отсутствие осложнений со стороны донорской зоны
3.Субъективная удовлетворенность пациента, результатом пластики кисти, видом донорской зоны на предплечье.
В 21 (91,3%) случаях приживление лоскута было полным. Лишь в 2 случаях (8,7%) мы наблюдали частичные некрозы лоскута (10% и 17% площади соответственно), которые потребовали повторного вмешательства – некрэктомии и свободной кожной пластики. Во всех 23 случаях донорское ложе на предплечье было ушито без применения кожной пластики. Все раны донорской зоны зажили первичным натяжением.
Через 1 год после операции по данным опроса 18 (78,3%) пациентов были полностью удовлетворены видом кисти и донорской зоны на предплечье, 3 пациентов (13%) были достаточно удовлетворены видом кисти и предплечья, отмечая как недостаток лишь наличие волос на коже лоскута, 2 (8,7%) пациентов были в целом удовлетворены видом кисти, отмечая лишь разницу в цвете и консистенции кожи лоскута и свободного кожного трансплантата (пациенты с состоявшимися частичными некрозами лоскута).
Клиническое наблюдение
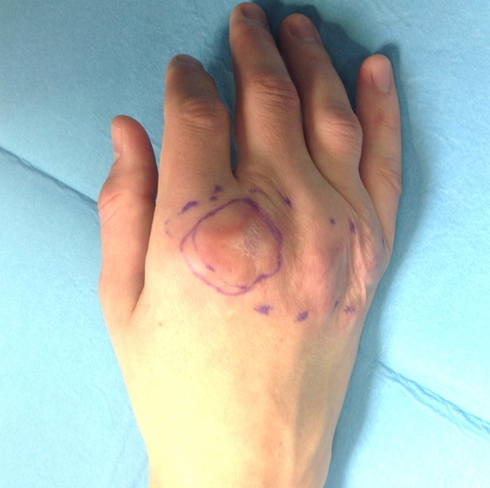
Пациент Г., 31 год. Диагноз: олеогранулема области пястно-фаланговых суставов II-V пальцев правой кисти, сгибательные контрактуры суставов. Заболевание развилось в результате подкожного введения вазелина. В отделение микрохирургии и травмы кисти обратился с жалобами на выраженное уплотнение кожи над пястно-фаланговыми суставами, ограничение движений в них, периодическое изъязвление кожи над пястно-фаланговым суставом II пальца (рис. 1).
При клиническом обследовании - кожа в области суставов резко уплотнена, спаяна с подлежащими тканями, не смещается.
В ходе оперативного вмешательства рубцово измененная кожа над суставами была иссечена, удалены фрагменты олеогранулемы, выполнен тенолиз сухожилий разгибателей (рис. 2).
 |
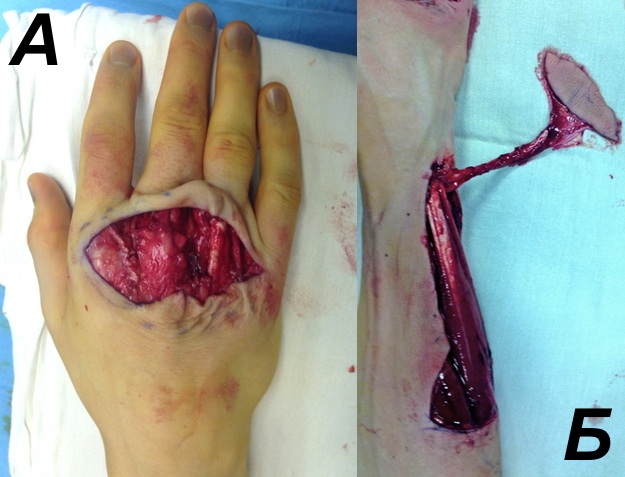 |
| Рис. 1. Пациент Г., 31 год. Вид кисти до операции. | Рис. 2. Пациент Г. 31 год: а - вид кисти после удаления олеогранулёмы; б - выделенный задний межкостный лоскут предплечья на сосудистой ножке. |
Эстетический и функциональный результат через 3 мес. после операции представлен на рис. 3.
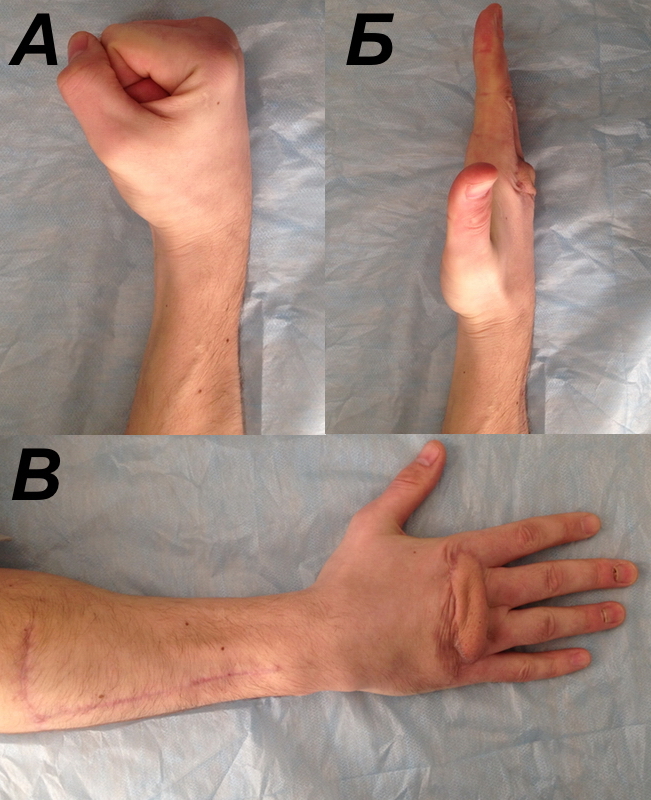
Рисунок 3. Пациент Г., 31 год: а, б - функция кисти через 3 мес. после операции; в - вид кисти и донорской зоны на предплечье через 3 мес. после операции.
Обсуждение
Данные анализа результатов лечения 23 пациентов с посттравматическими дефектами и заболеваниями кисти позволяет с уверенностью утверждать, что задний межкостный лоскут предплечья обладает рядом неоспоримых преимуществ и отвечает большинству требований, предъявляемых к пластике тыльной поверхности кисти, пальцев и I межпальцевого промежутка. Анатомия сосудистой ножки лоскута отличается постоянством [6-13], так в нашей группе 23 пациентов основной ствол артерии на предплечье и дистальная соединительная ветвь присутствовали в 100% случаев. При этом диаметр артерии 0.7-1.2 мм [6, 7] и достаточное количество септо-кутанных перфорантных ветвей (5-12) [14] позволяют уверенно визуализировать их при оптическом увеличении в 3.5-4.5 раза, что делает выделение лоскута более безопасным и предсказуемым. Кроме того, сохранение основных сосудистых магистралей предплечья (лучевой и локтевой артерий) позволяет, во-первых, сохранить адекватный кровоток в поврежденной кисти, и во-вторых, дает возможность сочетать пластику контурного дефекта кисти со свободными пересадками пальцев со стопы на кисть и другими микрохирургическими реконструкциями [15, 16]. В нашем исследовании мы использовали задний межкостный лоскут как дополнение к другим видам оперативных вмешательств в 10 случаях из 23.
Выводы
1.Пластика задним межкостным лоскутом предплечья является надежным методом восстановления естественных кожных покровов кист;
2. Константная анатомия сосудистой ножки лоскута и легкость ее выделения позволяет широко применять его для пластики тыла кисти, пальцев и I межпальцевого промежутка у пациентов с посттравматическими деформациями и заболеваниями кисти;
3. Пластика задним межкостным лоскутом предплечья является методом выбора у пациентов со сложными деформациями кисти, требующими многоэтапных или сочетанных реконструктивных вмешательств с использованием микрохирургической техники;
4. Кожи заднего межкостного лоскута предплечья близка по характеристикам коже тыла кисти, что в большинстве случаев дает хороший эстетический результат реконструкции;
5. В подавляющем большинстве случаев донорская зона на предплечье может быть ушита в линию, с последующим формированием рубца, малозаметного при естественном положении рук.
