Введение. Анатомические взаимоотношения почки с XII ребром вызывают интерес хирургов как зона оперативного доступа при мочекаменной болезни (МКБ), которая среди заболеваний мочевыделительной системы занимает лидирующие позиции [1-3]. Особенности синтопии, скелетотопии, голотопии и строения верхней трети мочеточника (ВТМ) имеют очень важное значение для урологии и играют определяющую роль в возможности развития наиболее распространенных осложнений и выборе метода оперативного лечения [4].
Используемые в настоящее время оперативные поясничные доступы к ВТМ, при которых происходит рассечение волокон наружной косой, внутренней косой и поперечной мышц живота, а также повреждение находящихся в этой области XI межрёберного, подрёберного, подвздошно-подчревного и подвздошно-пахового нервов, не отвечают основному принципу хирургии – выполнению операции in situ [5,12].
Операции на ВТМ с применением люмботомных доступов сопровождаются значительным количеством нежелательных последствий, таких, как потеря чувствительности кожных покровов, болезненные невромы, парезы и параличи мускулатуры передней брюшной стенки, пролапс денервированных тканей, грыжевые выпячивания поясничной области и неполноценный брюшной пресс, что резко снижает трудоспособность и качество жизни пациента [6,13].
Основными методами оперативного лечения МКБ в настоящее время являются дистанционная ударно-волновая литотрипсия, перкутанное удаление камней, операции из мини-доступов, лапароскопические методики и открытые оперативные вмешательства. Выбор метода зависит от размеров, формы, числа камней, общего состояния пациента, анатомии верхних мочевых путей [7-9].
По мере накопления клинического опыта, совершенствования оперативной техники, профилактической направленности операций и расширения показаний к ним при нефролитиазе к оперативным доступам стали предъявлять более строгие требования [10,11]. На современном этапе развития хирургии большинство практикующих хирургов минимизируют травму за счет щадящих доступов.
Материал и методы. Программа обследования включала исследование трупного материала лиц обоего пола. Всего обследовано 30 трупов. По возрасту все обследованные относились ко второму периоду зрелого возраста. По полу распределение было следующим: 18 мужчин и 12 женщин.
Для обеспечения достоверности результатов объекты исследования выбирались случайным образом. Критериями исключения из исследования являлись: наличие грыжи и другие анатомические изменения, препятствующие проведению изучаемого доступа, наличие дистопии почки, наличие короткого XII ребра, не выступающего за наружный край разгибателя спины.
Отработку методики и изучение параметров оперативного доступа к верхней трети мочеточника с продольным рассечением XII ребра проводили по методу А.Ю. Созон-Ярошевича, предложенному в 1954 г. [12] и дополненному А.Г. Мирзамухамедовым в 1974 г. [13]. Этот метод позволяет объективно оценивать параметры раны оперативных доступов.Для оценки пригодности доступа использовались следующие параметры: глубина раны, ширина раны, угол наклона оси операционного действия, угол операционного действия по длине раны, угол операционного действия по ширине раны.
Полученные результаты обрабатывали, используя методы вариационной статистики. По каждому признаку вычисляли среднее арифметическое и его ошибку, среднее квадратическое отклонение. Нормальность распределения полученных результатов проверяли, используя критерии Шапиро-Уилкса и Пирсона. После подтверждения гипотезы о том, что распределение изучаемых признаков не отличается от нормального, достоверность различий рассчитывали, используя параметрический t-критерий Стьюдента. Различия признавались достоверными при уровне значимости менее 0,05.
Обработка данных проведена на персональном компьютере с использованием программы Microsoft Excel 2007 и пакета «SPSS Statistics».
Результаты и обсуждение. Средняя глубина раны составила 6,49±0,11 см. В табл. 1 приведены показатели глубины операционной раны (ГОР) в зависимости от пола и стороны исследования.
Таблица 1. Показатели глубины операционной раны (M ± m).

При такой глубине раны возможны свободные хирургические манипуляции, не требующие специального инструмента. Наименьшая глубина раны составила 4,5 см, а наибольшая – 7,8 см. Однако такие показатели регистрировались редко: в одном и двух наблюдениях соответственно. В десяти наблюдениях глубина операционной раны находилась в пределах от 6,2 до 6,7 см (рис.1).
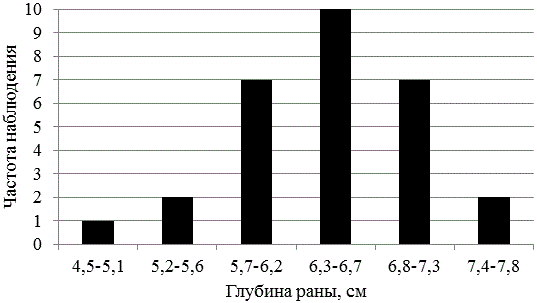
Рис. 1. Частота встречаемости операционных ран различной глубины
Причем, глубина раны у мужчин и женщин достоверно не различалась. Также не было выявлено достоверных различий по данному параметру в зависимости от стороны оперативного доступа.
В табл. 2 представлены данные о поперечном размере операционной раны (ОР) в зависимости от пола и стороны исследования.
Таблица 2. Показатели поперечных размеров операционной раны (M ± m)

Средняя ширина раны равнялась 7,44±0,12 см: наименьшая – 6,0 см, а наибольшая – 9,0 см. Чаще (в 10 и 9 наблюдениях соответственно) встречалась ширина раны 6,5-7,0 см и 7,0-7,5 см. Ширина раны менее 6,5 см и более 7,5 см регистрировалась реже.
Следует отметить, что достоверных различий по ширине операционной раны у трупов мужчин и женщин выявлено не было. Также достоверно не различались аналогичные параметры при сравнении правой и левой сторон оперативного доступа.
Полученные значения соответствуют условиям хорошего оперативного доступа.
В табл. 3 представлены данные о среднем угле наклона оси операционного действия (УНООД) в зависимости от пола и стороны исследования.
Таблица 3. Зависимость угла наклона оси операционного действия от пола и стороны вмешательства (M ± m)

Как видно из табл. 3, различия угла наклона оси операционного действия в зависимости от пола не выявлены. Аналогичные результаты получены при анализе данного параметра в зависимости от стороны вмешательства. Среднее значение угла наклона оси операционного действия составило 87°±0,4. Оптимальным условием для работы хирурга считается угол 75°-90°. В наших исследованиях углы операционного действия от 86,8° до 90° встречались в 77%, а от 80° до 86,8° – в 23% случаев.
Минимальная величина угла операционного действия (УОД) по длине раны равнялась 84,0°, максимальная – 114,0°. Наиболее часто определялись углы величиной 93,0° - 98,0°, в 46,7% случаев.
Среднее значение угла операционного действия по длине раны составило 95°±1,0, и такие величины регистрировались в половине случаев. Наиболее оптимальные условия для доступа были получены в 70% случаев при величине угла более 93°. Остальные 30% составили углы в 84°-93°, что также обеспечивало достаточно благоприятные условия для проведения операций (табл. 4). Средний угол операционного действия по ширине раны равнялся 61°±1,2.
В табл. 5 приведено распределение угла операционного действия по ширине раны в зависимости от пола и стороны исследования.
Минимальный угол операционного действия по ширине раны равнялся 48,0°, он выявлен в одном наблюдении. Максимальный угол равнялся 86,0°. Величина угла операционного действия не имела половых различий, однако были выявлены некоторые различия в зависимости от стороны вмешательства. Средние значения угла операционного действия по ширине раны слева были достоверно выше, чем аналогичный параметр справа (p<0,05).
Таблица 4. Величина угла операционного действия по длине раны (M ± m)

Таблица 5. Величина угла операционного действия по ширине раны (M ± m)

Наиболее часто встречались углы в интервале от 54,3° до 60,6° (в 43% случаев). Самые маленькие углы от 48° до 54,3° встречались лишь в 20% случаев. Эти углы также можно считать обеспечивающими благоприятные условия для оперативного вмешательства на ВТМ (рис. 2).
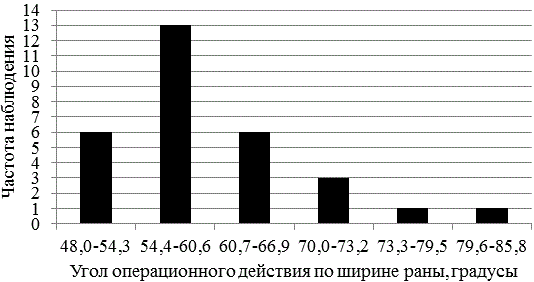
Рис. 2. Частота распределения угла операционного действия по ширине раны
Результаты исследований показали, что пространственные отношения в ране характеризуются, прежде всего, углом операционного действия, определенным как по длине, так и по ширине раны. При доступе к верхней трети мочеточника через рассеченное по продольной оси XII ребро угол операционного действия по длине раны всегда больше, чем по ширине раны, но это не затрудняет проведение операции, так как мочеточник – подвижный орган. В ситуации, когда невозможно провести манипуляцию по ширине раны, ВТМ можно повернуть в другую плоскость и завершить оперативные действия по длине раны.
Заключение. Исследование параметров оперативного доступа к верхней трети мочеточника с продольным рассечением XII ребра подтверждает его анатомическую целесообразность: глубина раны составляет 6,49±0,11 см, угол наклона оси операционного действия – 87,4°±0,42, угол операционного действия по длине раны – 95,13°±1,0, угол операционного действия по ширине раны – 60,93°±1,21.
Данный оперативный доступ следует применять у пациентов со сложными формами мочекаменной болезни, требующими открытого оперативного лечения.
